
Полный медицинский справочник фельдшера
Противоядия: унитиол – 1 ампула, налоксон – 1 ампула.
Нейролептики: дроперидол 0,25 %-ный – 10 мл – 1 ампула № 1.
Седативные средства: настойка валерианы или валокордин.
Сердечные гликозиды: дигоксин – 2 ампулы.
Спазмолитики: эуфиллин 2,4 %-ный – 10 мл – 2 ампулы, но-шпа – 3 ампулы, баралгин – 2 ампулы, папаверина гидрохлорид (или платифиллин) – 5 ампул.
Спирты: спирт нашатырный – 10 мл, спирт этиловый 96 %-ный – 30 мл, спирт этиловый 70 %-ный – 30 мл.
Средства, влияющие на свертывание крови: гепарин – 5000 ЕД в 1 мл, дицинон – 5 ампул.
Стимуляторы центральной нервной системы: кофеин 20 %-ный – 1 мл № 2.
Транквилизаторы: диазепам (реланиум, седуксен, сибазон) – 3 ампулы.
Аэрозоль противоожоговый «Пантенол» или аналоги – 1 флакон.
Вазелиновое масло – 30 мл.
Инструментарий и средства ухода за больными
Перевязочные средства: бинты стерильные различных размеров – 6 шт., лейкопластырь, салфетки стерильные различных размеров – 20 шт., салфетки (или губки) гемостатические – 2 шт.
Инструментарий и предметы ухода за больными: ножницы, пинцет – 2 шт., зажимы кровоостанавливающие – 2 шт., роторасширитель, языкодержатель, скальпель – 2 шт., набор воздуховодов и интубационных трубок, зонд для промывания желудка с воронкой (взрослый и детский), катетеры резиновые мочевые.
Жгут кровоостанавливающий механический с дозированной компрессией. Жгут венозный для внутривенных инъекций.
Пипетка, мензурка пластмассовая, термометр в футляре, шпатели одноразовые – 10 шт., шприцы с иглами одноразовые стерильные различной емкости – 10 шт., устройство для открывания ампул.
Системы для переливания кровезаменителей одноразовые стерильные – 2 шт.
Перчатки резиновые одноразовые стерильные – 2 пары, катетеры для периферических вен одноразовые стерильные – 2 шт.
Фартук одноразовый.
Контейнер с дезинфицирующим раствором для использованных игл, пакет для использованных шприцев.
Эпидемиологическая укладка формируется в соответствии с планом мероприятий при выявлении больного с ООИ. Родовой пакет стерильный: зажим Кохера – 2 шт., ножницы – 1 шт., пупочники – 5 шт., салфетки – 5 шт., лигатура – 1 шт., пеленка – 1 шт., груша резиновая – 1 шт.
Реанимационная укладка (ящик): наборы интубационных трубок и воздуховодов, устройство для ИВЛ типа мешка «Амбу» (взрослое и детское), набор для катетеризации сосудов, набор для коникотомии, шприцы одноразовые различной емкости – 5 шт., системы для переливания кровезаменителей – 2 шт., инфузионные растворы по 500 мл – 3 шт., аспиратор портативный, роторасширитель, языкодержатель.
Примечание. Указанные лекарственные средства могут быть заменены на аналоги или дополнены новыми лекарственными препаратами, зарегистрированными в РФ, к примеру рекомендуются удобные и простые в применении оперативной помощи сорбентные порошки «М. К. Асептика» в одноразовых упаковках – незаменимое средство при очищении, кровоостановлении и обезболивании в лечении ран.
Общие принципы оказания помощи населению бригадой скорой медицинской помощи
Общие принципы анестезии и интенсивной терапии на догоспитальном этапеСредства и методы обезболивания
Эффективное обезболивание является часто важной задачей при оказании помощи на догоспитальном этапе. Фельдшером должны использоваться следующие средства и методы, снижающие болевые ощущения у больного:
1) наложение асептической повязки на рану; остановка кровотечения (возможно с помощью дренирующих сорбентов компании «М. К. Асептика»);
2) транспортная иммобилизация;
3) внутримышечное или внутривенное введение наркотических или ненаркотических анальгетиков;
4) применение ингаляции смеси кислорода с закисью азота с помощью аппаратов АН-8 (АН-9);
5) выбор способа транспортировки, адекватного заболеванию или полученным повреждениям;
6) согревание, недопущение переохлаждения больного.
Показания для применения анальгетиков:
1) закрытые и открытые переломы костей;
2) проникающие ранения грудной клетки и живота;
3) ожоги, обширные раны;
4) приступы стенокардии, инфаркт миокарда;
5) болевой шок.
Противопоказания для применения анальгетиков:
1) боли в животе, возникшие в результате различных заболеваний;
2) тупые травмы живота (закрытые повреждения);
3) наркотические анальгетики противопоказаны также при черепно-мозговых травмах.
Из ненаркотических анальгетиков наиболее часто используются анальгин 50 %-ный – 2,0 мл, баралгин – 5 мл, трамал – 2 мл. Наиболее эффективным является их внутривенное введение. Из наркотических анальгетиков на догоспитальном этапе могут применяться промедол 1 %-ный или 2 %-ный – 1 мл, омнопон 2 %-ный – 1 мл, морфин 1 %-ный – 1 мл, а также фентанил 0,005 %-ный – 2 мл. Фентанил обладает наиболее мощным, но кратковременным обезболивающим действием: при внутримышечном введении – до 1 ч, при внутривенном – 30 мин. Обезболивание следует проводить до начала наложения шин и транспортировки больного.
Применение ингаляции кислорода с закисью азота:
1) первые 5 мин – чистый кислород;
2) следующие 10–15 мин – смесь азота с кислородом 3: 1;
3) поддержание соотношения закиси азота с кислородом 1:1 до передачи больного в стационар.
Применение методов анестезии при конкретных заболеваниях и травмах будет подробно описано в соответствующих разделах.
Понятие о «клинической смерти»
Внезапные заболевания, обострения тяжелых хронических заболеваний, массивная кровопотеря, тяжелые травмы и другие причины могут привести к остановке дыхания, сердечной деятельности и к клинической смерти.
Поставить диагноз «клиническая смерть» можно на основании следующих признаков:
1) отсутствие сознания;
2) отсутствие дыхания;
3) отсутствие сердечной деятельности.
Сразу после этого следует начать сердечно-легочную реанимацию!
Позднее проявляются другие признаки клинической смерти: цианоз, расширение зрачков, отсутствие рефлексов, мышечная атония, но ждать их наступления не следует! Принято считать, что продолжительность клинической смерти в условиях нормотермии составляет 5–6 мин, после чего восстановление функций ЦНС становится невозможным и наступает биологическая смерть. Дорога каждая секунда!
Реанимационные мероприятия
Закрытый массаж сердца и искусственное дыхание
В первую очередь необходимо провести закрытый массаж сердца и искусственное дыхание.
Для этого больного необходимо уложить на твердую поверхность (если он лежит в постели – быстро перенести на пол). Затем нанести прекардиальный удар кулаком с высоты примерно 30 см в среднюю треть грудины. После этого начать проведение закрытого массажа сердца. Для этого фельдшер кладет одну ладонь на другую и резким толчком надавливает на грудину больного в ее нижней трети (рис. 1).
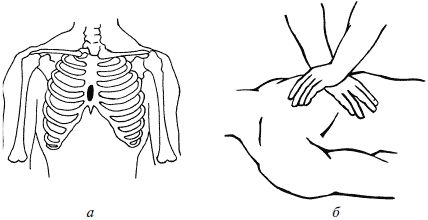
Рис. 1. Закрытый массаж сердца: а – зона приложения усилий; б – техника массажа
Цель – сдавить сердце между грудиной и позвоночником для пассивного выполнения им насосной функции. При каждом толчке грудина должна смещаться в сторону позвоночника на 4–6 см, затем возвращаться в исходное положение. Частота толчков – 60–80 в минуту. Руки реаниматора должны быть выпрямлены в локтях, для надавливания следует использовать вес собственного тела, иначе быстро наступает усталость.
У новорожденных и маленьких детей следует несильно давить на среднюю часть грудины одной кистью, большим пальцем или указательным и средним пальцами с частотой 80-100 нажатий в минуту (рис. 2).
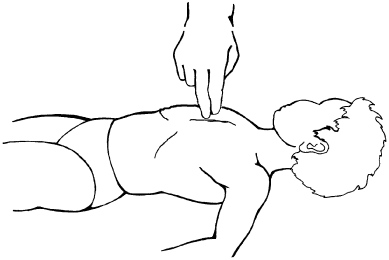
Рис. 2. Закрытый массаж сердца у новорожденных и маленьких детей
Одновременно следует проводить искусственное дыхание.
Для этого оказывающий помощь становится на колени у изголовья пострадавшего, одну руку кладет под шею, другую на лоб и запрокидывает его голову назад. При этом рот больного открывается, дыхательные пути становятся проходимы (рис. 3). Если во рту больного находятся зубные протезы, другие инородные тела или рвотные массы, их необходимо удалить. Голова больного при этом должна быть повернута в сторону из-за опасности аспирации.
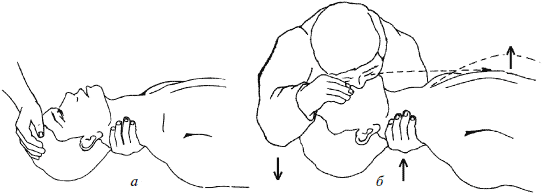
Рис. 3. Искусственная вентиляция легких: а – обеспечение проходимости дыхательных путей; б – вдувание воздуха в рот реанимируемому (нос зажат!)
При подозрении на травму шейного отдела позвоночника запрокидывать голову не рекомендуется. Следует максимально выдвинуть вперед нижнюю челюсть. Для этого ее захватывают с обеих сторон у основания (двумя руками) и смещают так, чтобы зубы нижней челюсти оказались впереди линии зубов верхней челюсти.
Для предупреждения западения корня языка у больного в бессознательном состоянии следует ввести воздуховод. Его размер определяется расстоянием от мочки уха больного до угла рта. Воздуховод берут так, чтобы его изгиб смотрел вниз, к языку, а отверстие вверх, к небу; его вводят в рот и продвигают вглубь, касаясь концом нёба. Введя воздуховод на 1/2 длины, его поворачивают на 180° и продвигают дальше, пока фланец на наружном конце не упрется в губы (рис. 4).
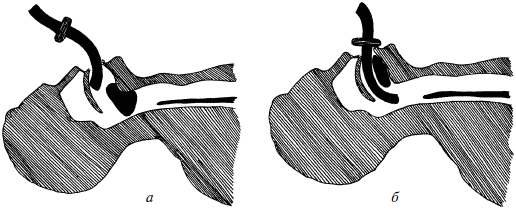
Рис. 4. Техника введения воздуховода: а – начало введения; б – воздуховод введен
Сделав глубокий вдох, оказывающий помощь зажимает нос больного большим и указательным пальцами, плотно прижимает свой рот к его рту и делает резкий выдох до тех пор, пока грудная клетка больного не начнет подниматься. Затем следует отстраниться, удерживая голову больного в запрокинутом состоянии, и дать осуществиться пассивному выдоху. Грудная клетка при этом опускается. Этот цикл следует повторять 12 раз в минуту.
При наличии воздуховода выдох производится в него. При невозможности открыть по каким-либо причинам рот пострадавшего выдох следует проводить в нос. Но это менее желательно, так как носовые ходы узкие и часто могут быть забиты слизью или кровью.
Маленьким детям искусственное дыхание проводят через рот и нос одновременно. Применение аппаратов ИВЛ значительно облегчает и повышает эффективность искусственного дыхания. При их отсутствии из гигиенических и эстетических соображений рот больного следует накрыть салфеткой или платком.
При оказании помощи одним человеком после 15 компрессий грудины следует сделать два вдоха. Когда помощь оказывают двое, после каждых 5 сдавлений следует 1 вдох. Необходимо скоординировать свои действия, чтобы исключить одновременное вдувание воздуха и сдавление грудной клетки. Для этого один оказывающий помощь (обычно тот, кто проводит массаж сердца) громко считает вслух надавливания на грудину: «Раз! Два! Три! Четыре! Пять!», затем командует: «Вдох!» Второй проводит вдувание воздуха, после чего цикл повторяется.
Для стимуляции запуска сердца вводят адреналин 1 %-ный – 1 мл внутривенно. При невозможности попасть в вену делают инъекцию в основание языка (под язык через рот), там богатая капиллярная сеть. При наличии воздуховода можно вспрыснуть в него (т. е. ввести интратрахеально) смесь адреналина 1 %-ного – 2 мл и натрия хлорида 0,9 %-ного – 5–7 мл. В случае отсутствия эффекта можно ввести адреналин в той же дозировке повторно через 2–5 мин (суммарно до 5–6 мл).
Целесообразность проведения внутрисердечных инъекций в настоящее время является спорной, так как считается, что при этом наносится значительное механическое повреждение сердцу.
Признаки эффективности сердечно-легочной реанимации
Признаками эффективности сердечно-легочной реанимации являются сужение зрачков, появление их реакции на свет, порозовение кожи, появление пульса на периферических артериях, восстановление самостоятельного дыхания и сознания. При неэффективности реанимации в течение 30 мин ее прекращают.
У больного, находящегося в состоянии клинической смерти, реанимационные мероприятия следует начинать немедленно. По ходу реанимации выясняется наличие или отсутствие показаний к ее проведению. Если реанимация не показана, ее прекращают.
Сердечно-легочная реанимация не показана:
1) хроническим больным в терминальных стадиях тяжелых хронических заболеваний (должны быть медицинские документы, подтверждающие наличие этих заболеваний);
2) если достоверно установлено, что после остановки сердца прошло более 30 мин.
Понятие о биологической смерти
Биологическую смерть можно констатировать на основании достоверных признаков и по совокупности признаков.
Достоверные признаки биологической смерти:
1) трупные пятна (возникают через 2–4 ч при нормотермии);
2) трупное окоченение (при нормотермии наступает через 2–4 ч, достигает максимума к концу первых суток, самопроизвольно проходит на 3–4 сутки).
При отсутствии этих признаков диагноз биологической смерти ставят на основании совокупности следующих признаков:
1) нет пульса на магистральных артериях, нет сердечных сокращений, самостоятельного дыхания более 30 мин;
2) зрачки широкие, не реагируют на свет;
3) нет роговичного рефлекса (нет реакции на прикосновение к роговице, например, кусочком ваты);
4) наличие пятен гипостаза крови (кожные покровы бледные, а в отлогих, нижерасположенных частях тела имеются синефиолетовые пятна, могут исчезать при надавливании).
После появления признаков восстановления основных жизненных функций больного или пострадавшего при продолжающемся проведении реанимационных мероприятий следует транспортировать в ближайший стационар, имеющий реанимационное отделение.
Общие принципы транспортировки больных с учетом вида пораженияВиды и способы транспортировки больных
В зависимости от тяжести состояния и вида поражения или заболевания пострадавших транспортируют до машины скорой помощи и от машины до приемного отделения:
1) пешком;
2) на костылях, с поддержкой;
3) на руках;
4) на носилках.
В машинах скорой помощи больных перевозят лежа на носилках с поднятым головным или ножным концом (в зависимости от диагноза) или сидя. Детей перевозят на руках. Фельдшер должен во всех случаях находиться в салоне рядом с больным и контролировать его состояние, при необходимости – оказывать помощь. Допускается на усмотрение фельдшера сопровождение больного родственником или знакомым. Детей, как правило, перевозят в сопровождении родителей.
Транспортировка пешком
Пешком, а в машине сидя транспортируют больных с нетяжелыми соматическими заболеваниями, с травмами верхних конечностей, при хирургических заболеваниях, не требующих госпитализации на носилках. При возникновении головокружения и (или) длительном времени транспортировки таких больных в машине следует уложить на носилки.
Транспортировка на костылях с поддержкой
На костылях с поддержкой можно транспортировать больных с травмами голени и стопы (после транспортной иммобилизации) в случае нетяжелых повреждений.
Транспортировка на руках с поддержкой
На руках транспортируют детей, а также взрослых при невозможности использовать носилки.
Транспортировка на носилках
На носилках транспортируют всех больных в бессознательном состоянии, в состоянии шока, тяжелых больных, с нарушением мозгового кровообращения, с острым инфарктом миокарда, всех рожениц, беременных с осложнениями беременности (эклампсия, угроза прерывания и др.), с травмами бедра (перелом, обширные раны), с тяжелыми или средней тяжести хирургическими или гинекологическими заболеваниями органов брюшной полости, с черепно-мозговыми травмами, с сочетанными поражениями, с травмами позвоночника.
Техника переноски на носилках
При возможности на носилки следует предварительно постелить одеяло или прочное покрывало так, чтобы одна его половина (вдоль) покрывала носилки, а другая лежала рядом. После укладывания на носилки больного его накрывают этой половиной. В дальнейшем снимать больного с носилок удобнее, держась за края покрывала. Если больной не может сам перебраться на носилки, их ставят ножным концом к изголовью, втроем поднимают больного и переносят на носилки. В холодное время года следует надеть на больного головной убор, укутать ноги. Не следует также забывать о необходимости дополнительного согревания больных, находящихся в состоянии шока.
По лестнице больного спускают ногами вперед, а поднимают головой вперед. Исключение – острая кровопотеря, очень низкое артериальное давление. В этом случае поступают наоборот.
При невозможности пронести носилки в квартире или по лестнице больного переносят на одеяле. В крайнем случае, если и это по каким-либо причинам невозможно, носилки устанавливают у подъезда, а больного спускают на руках, в лифте – на табурете или стуле, который надо поставить туда заранее.
Больных, находящихся в бессознательном состоянии, из-за угрозы аспирации рвотных масс и западения языка транспортируют в устойчивом боковом положении (рис. 5).
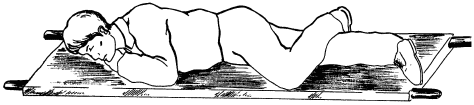
Рис. 5. Устойчивое боковое положение для транспортировки больных
Голова при этом отгибается назад. Желательно уложить больного на правый бок, так как при этом менее выражены нарушения кровообращения и дыхания (если только у него не повреждена правая половина грудной клетки!).
Транспортировать больных с повреждениями позвоночника следует на спине на жестком щите. При его отсутствии – на обычных полумягких носилках на животе. При повреждении шейного отдела позвоночника – всегда на спине, после иммобилизации. Запрещается укладывать больных с травмой позвоночника на бок!
Запрещается укладывать в горизонтальное положение больных в состоянии отека легких, во время приступа бронхиальной, сердечной астмы и дыхательной недостаточности, вызванной другими причинами. Их следует транспортировать в положении сидя, детей – держать на руках вертикально.
После перевозки инфекционного больного машину скорой помощи подвергают дезинфекции. Персонал должен сменить халаты. Более одного инфекционного больного можно перевозить только в том случае, если они страдают одним и тем же инфекционным заболеванием с учетом степени заразности в разные периоды болезни.
Транспортировка крайне тяжелых больных допускается только реанимационными бригадами. Перед транспортировкой необходимо провести комплекс лечебных мероприятий, направленных на стабилизацию состояния.
Подробнее способы транспортировки больных будут рассмотрены в соответствующих разделах при описании конкретных заболеваний.
Поведение фельдшера скорой помощи во время вызоваПерсонал скорой помощи, в том числе и фельдшеры, работает в очень сложных условиях. Во время выполнения вызова фельдшер может столкнуться с любой, самой неожиданной патологией. Ему необходимо иметь широкий кругозор, обладать знаниями из самых разных областей медицины, уметь быстро ориентироваться в сложной ситуации, сохранять хладнокровие, за короткое время принять верное решение. И это не в тихом кабинете, а в любых, часто самых экстремальных условиях. Для этого недостаточно одной только специальной подготовки, требуются еще и определенные моральные качества, хорошее здоровье и жизненный опыт. Труднее всего начинать самостоятельную работу. Постараемся вам в этом помочь.
Одна из главных сложностей состоит в том, что в момент выезда на вызов никогда не известно абсолютно точно, что ждет впереди. «Сердечный приступ» может обернуться чем угодно – от истерики до отравления таблетками, а при выезде по поводу травмы руки на месте может оказаться больной с огнестрельным ранением, массивной кровопотерей и шоком. Поэтому фельдшер должен быть постоянно готов к любым ситуациям. Но не следует постоянно держать себя в состоянии нервного напряжения – надо уметь быстро ориентироваться и мобилизовываться, прибыв на место.
Тактика фельдшера во время вызова
Уже подъезжая к месту вызова, надо начинать наблюдать и делать выводы. Встречают ли вас или нет; как выглядят встречающие: обеспокоены, заплаканы, встревожены или безразлично неторопливы, не находятся ли они в состоянии алкогольного опьянения, не выглядят ли странно для данных обстоятельств. Общих законов нет, но, как правило, когда случается что-то действительно серьезное, «скорую» встречают еще на улице. Необычное поведение может натолкнуть на мысль о неискренности вызвавших. В случае выезда по заведомо криминальному поводу (драки, массовые беспорядки и т. п.) надо затребовать полицейское сопровождение.
Встречающего следует пропустить вперед, пусть он показывает дорогу. Во-первых, он ее знает, а, во-вторых, пусть он будет перед глазами, а не за спиной. По дороге следует начать расспрос, чтобы уточнить, что случилось.
Прибыв к больному, надо быстро оценить обстановку: шикарная квартира или логово бомжей; встревоженная мать с плачущим ребенком на руках, тихая старушка в окружении множества пузырьков, таблеток и рецептов или пьяная разгоряченная компания. Надо быть готовым действовать в любой из этих ситуаций. Во всяком случае первое, что надо выяснить, – к кому вас вызвали. Второе – какова конкретная причина вызова. Затем уточнить жалобы.
Сбор анамнеза в условиях скорой помощи имеет свои особенности. Его следует проводить целенаправленно. Не следует в самом начале допускать пространные рассказы об истории жизни, замужества и множестве своих хронических недугов. Следует выяснить, что случилось конкретно сейчас, все остальное – потом. Часто хронических больных, злоупотребляющих вызовами скорой помощи без достаточных оснований, это ставит в тупик. В то же время и человек действительно серьезно больной может растеряться, испугаться, не суметь сразу подобрать слова. Такому надо помочь. Однако не следует идти на поводу у больного, нельзя также и подавлять его, подгонять его жалобы под свое (возможно, неверное) представление о характере заболевания. Следует обязательно спросить, с чем связывает сам больной свое состояние, но его ответ следует оценивать критически.
После выяснения картины происшедшего следует выяснить, возникло ли данное состояние впервые или подобное уже случалось. Что тогда помогло? Какой был поставлен диагноз? Имеются ли какие-нибудь медицинские документы (амбулаторная карта, выписки из стационаров, результаты обследований)? Какими еще заболеваниями страдает больной? Одновременно со сбором анамнеза надо начинать осмотр (сосчитать пульс, измерить артериальное давление, пропальпировать живот и т. д.).
Если маленький ребенок спит, лучше вначале осторожно пропальпировать живот, а уже затем будить его и проводить дальнейший осмотр. Осматривать зев у беспокойных детей следует в последнюю очередь, так как эта неприятная процедура может надолго затруднить контакт с ребенком.
При травмах следует сначала осмотреть место повреждения, одновременно оценив общее состояние больного, а затем переходить к обследованию по органам и системам.
На сбор анамнеза и осмотр в условиях скорой помощи отводится 5-10 мин. Но иногда нет и их! После этого надо делать выводы, ставить предварительный диагноз и принимать решение в отношении оказания помощи. В какой бы сложной ситуации вы ни оказались, не имеете права растеряться, даже если кажется, что вы ничего не понимаете и не знаете, что делать! Помните, что сможете это сделать! В любом случае ваше бездействие и паника приведут к большой беде. Если же такие ситуации возникают слишком часто, то стоит подумать о более спокойном месте работы.
Психологические аспекты в работе фельдшера
У постели больного следует вести себя доброжелательно, корректно, но деловито и твердо. Нельзя допускать по отношению к себе панибратства или снисходительного отношения со стороны родственников или больного, тем более – грубости. Ведь вы не напрашивались к ним в гости, они вызвали специалиста для оказания экстренной помощи в беде, следовательно, должны слушать ваши советы и выполнять данные рекомендации.
Но все действия при этом должны быть четкими, уверенными, вы должны всем своим видом внушать больному спокойствие. Все нормально, больной не один, и ему сейчас будет оказана помощь. Не следует допускать высказываний типа: «Я не знаю, что у вас», «Прямо не знаю, чем вам помочь» и т. п. Это деморализует родственников, больного, да и вас самих. Одно это может спровоцировать, скажем, приступ бронхиальной астмы!
Прежде чем делать инъекции или давать таблетки, необходимо выяснить, нет ли у больного аллергии на данные препараты.
Когда уже оказали помощь и ждете, пока, скажем, снизится артериальное давление или температура, можно задать несколько вопросов о картине или старых фотографиях на стене, о кличке кота (особенно детям) и т. п. Это действует располагающе и помогает больному расслабиться и отвлечься от своего болезненного состояния. Лекарства будут действовать быстрее и эффективнее, и это не преувеличение! Но не следует при этом разговаривать с другими членами бригады о проблемах на работе или отношениях в семье. Больной должен (и имеет полное право!) ощущать, что все внимание специалистов принадлежит только ему.