
Справочник здравомыслящих родителей. Часть первая. Рост и развитие. Анализы и обследования. Питание. Прививки
Полноценный нейтрофил – зрелая клетка – называется сегментоядерным нейтрофилом. Чтобы созреть (процесс созревания нейтрофилов происходит в костном мозге) и вырасти в полноценного защитника, нейтрофил проходит ряд превращений.
Беспомощный и безопасный нейтрофил называется миелоцитом. Миелоцит подрастает и превращается в юного[15] нейтрофила – метамиелоцита. Метамиелоцит растет и, в свою очередь, превращается в палочкоядерного нейтрофила. Палочкоядерный нейтрофил не так быстр и не так опасен для бактерий, как зрелый сегментоядерный нейтрофил. Но, тем не менее, это уже вполне реальный защитник человеческого организма.
В здоровом состоянии защиту иммунитета обеспечивают зрелые сегментоядерные нейтрофилы и совсем немного палочкоядерных. Это видно и в приведенном бланке анализа крови: сегментоядерных нейтрофилов 47–72 %, а палочкоядерных 1–6 %.
Когда начитается болезнь, на помощь сегментоядерным нейтрофилам приходит всё больше палочкоядерных. И чем активнее бактерии, чем больше нагрузка на иммунитет, тем больше в крови палочкоядерных нейтрофилов. При еще более серьезной нагрузке в крови появляются метамиелоциты. А миелоциты появляются при чрезвычайно тяжелых болезнях.
В норме и при нетяжелых болезнях ни миелоцитов, ни метамиелоцитов в крови не бывает.
И последнее. Повышение количества нейтрофилов в крови обозначается термином «нейтрофилез», уменьшение – «нейтропения».
2.1.3.2. Эозинофилы
Как и нейтрофилы, содержат гранулы-ферменты. Но обезвреживают не бактерий, а иммунные комплексы. В крови эозинофилов немного: у здорового ребенка, как правило, не более 1–4 %. Количество эозинофилов заметно увеличивается (эозинофилия) при аллергических и паразитарных болезнях, при некоторых заболеваниях кожи и кишечника.
Эозинофилия характерна в ситуациях, когда начинается выздоровление после тяжелых инфекций, особенно бактериальных. В начале такой болезни имеют место лейкоцитоз и нейтрофилез, а эозинофилы практически исчезают. Потом количество лейкоцитов и нейтрофилов начинает уменьшаться, а эозинофилы появляются.
2.1.3.3. Базофилы
Редко встречающаяся форма лейкоцитов: их количество в крови не превышает 1 % независимо от возраста человека. До настоящего времени функции базофилов не до конца изучены. Известно, что они также содержат гранулы, участвуют в процессах свертывания крови и в аллергических реакциях.
Увеличение количества базофилов (базофилия) встречается нечасто и при довольно редких болезнях. Общепринято, что если в крови базофилы не обнаружены, то это не имеет никакого диагностического значения.
2.1.3.4. Лимфоциты
Лимфоциты, как и нейтрофилы, тоже бывают разными, но разницу эту невозможно установить с помощью микроскопа, поскольку принципиальных внешних отличий нет. Все лимфоциты активно участвуют в многочисленных иммунных реакциях, обеспечивая нормальное функционирование общего и местного иммунитета – обнаружение, распознание и разрушение антигенов, синтез антител и др.
Потребность детей в упомянутых иммунных реакциях очень высока. Неудивительно, что в анализе крови ребенка главный и чаще всего встречающийся лейкоцит – это именно лимфоцит. Уровень лимфоцитов максимален, ориентировочно, с месячного возраста и до двух лет. После двух лет численность лимфоцитов начинает медленно уменьшаться, к 4–5 годам количество лимфоцитов сравнивается с количеством нейтрофилов, но даже у подростка в 15 лет лимфоцитов все равно больше, чем у взрослого человека.
Лимфоцитоз, т. е. увеличение числа лимфоцитов, характерен для многих детских инфекций, прежде всего для вирусных инфекций. При вирусных инфекциях повышение уровня лимфоцитов обычно длительное – 2–3 недели, иногда 1–2 месяца.
2.1.3.5. Моноциты
Главное, чем занимаются моноциты, – это фагоцитоз: поглощение и переваривание бактерий, погибших клеток и других инородных частиц. В крови моноцит живет около 30 часов, но за это время растет, совершенствуется и переходит в ткани, где окончательно созревает. Созревший моноцит называется макрофагом, продолжительность его жизни 1,5–2 месяца, и все это время он активно участвует в иммунных реакциях, поглощая и переваривая (фагоцитируя) бактерий, погибшие клетки и др.
Увеличение числа моноцитов (моноцитоз) возникает при некоторых вялотекущих и затяжных инфекциях, например при туберкулезе. Является специфическим признаком очень распространенной вирусной инфекции – инфекционного мононуклеоза.
2.1.3.6. Плазматические клетки
Главная функция плазматических клеток – образование антител. В крови их мало: у детей на 200–400 лейкоцитов попадается лишь одна. В крови у взрослых плазматические клетки в норме отсутствуют.
Количество плазматических клеток увеличивается прежде всего при вирусных инфекциях, протекающих с повреждением лимфоидной ткани, – при инфекционном мононуклеозе, кори, краснухе, ветряной оспе и т. п.
2.1.3.7. Сдвиг влево лейкоцитарной формулы
В медицинской документации и в повседневном профессиональном общении врачей часто встречается словосочетание «сдвиг влево лейкоцитарной формулы».
Раньше в традиционном бланке клинического анализа крови лейкоцитарная формула размещалась не вертикально, как сейчас, а горизонтально. Выглядело это примерно так:
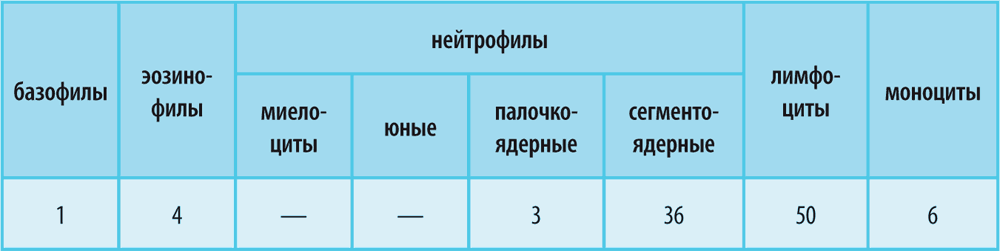
Острые, как правило, бактериальные инфекции, сопровождаются увеличением количества палочкоядерных нейтрофилов, а в тяжелых случаях – появлением юных, незрелых форм нейтрофилов. В этой ситуации лейкоцитарная формула может выглядеть так:
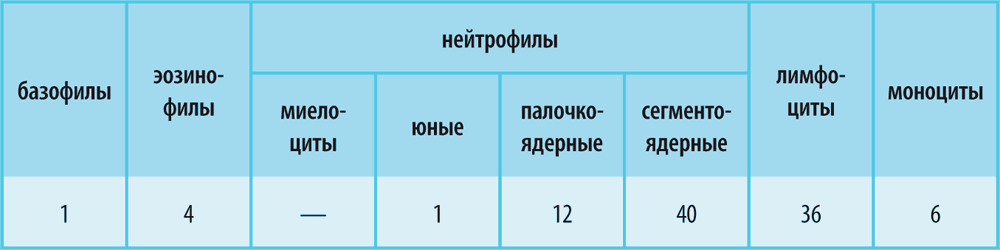
В этой формуле, точнее, в перечне нейтрофилов, цифры, находящиеся слева, возросли. Это и есть сдвиг влево – т. е. появление незрелых и молодых форм нейтрофилов.
Обратите внимание!
Чем активнее и острее бактериальная инфекция, тем больше потребность организма в нейтрофилах, тем более выражен сдвиг влево лейкоцитарной формулы.
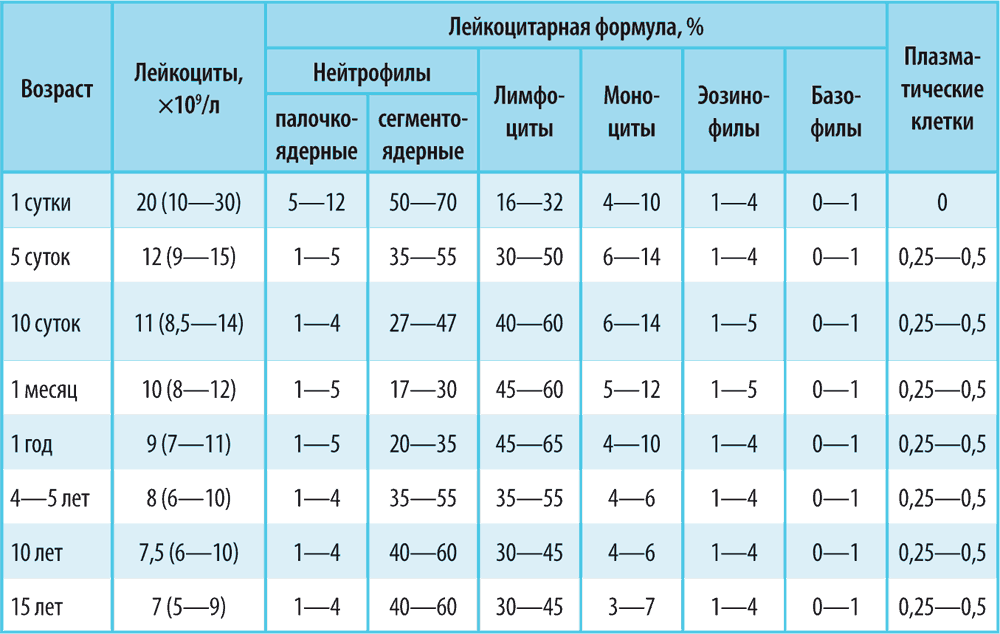
* * *Завершая рассмотрение темы лейкоцитов, приведем таблицу с нормальными показателями лейкоцитарной формулы в зависимости от возраста.
2.1.3.8. Морфология эритроцитов и лейкоцитов
В подавляющем большинстве случаев в этих пунктах не написано ничего, но возможны исключения.
Слово «морфология[16]» в данном контексте переводится как «особенности внешнего вида» – странная форма, нестандартные размеры, необычная внутренняя структура и т. п. Морфологические изменения форменных элементов крови имеют специфические узкоспециальные названия. Чаще всего встречаются такие слова, как анизоцитоз – состояние, при котором размеры клеток выходят за пределы физиологической нормы, или пойкилоцитоз – термин, употребляемый в ситуации, когда обнаруживаются эритроциты необычной формы – не круглые, а, например, овальные или грушевидные. Под воздействием ядов (токсинов) зерна-гранулы, находящиеся внутри нейтрофилов, становятся крупными, это изменение обозначается термином «токсогенная зернистость нейтрофилов».
2.1.4. СОЭ
Последний пункт клинического анализа крови – широко известная аббревиатура СОЭ: скорость оседания эритроцитов[17]. Кровь, помещенная в пробирку, очень недолго сохраняет однородную окраску и консистенцию: под действием силы тяжести форменные элементы, прежде всего эритроциты, начинают оседать. Находящийся в пробирке столбик крови разделяется: нижняя часть, густая и темная, – это оседающие эритроциты, верхняя часть, прозрачная и светлая, – это плазма крови, в которой эритроцитов уже нет.
За единицу времени оседает определенное количество эритроцитов, и это количество можно оценить по величине (по высоте) верхней, прозрачной, части столбика крови. Эта величина и есть СОЭ. Упомянутой единицей времени выбран один час. Высоту столбика измеряют в миллиметрах. Таким образом, СОЭ – некое число плюс мм/час.
От чего зависит скорость оседания эритроцитов, почему они вообще оседают? Главная и постоянная причина оседания – уже упомянутое нами притяжение Земли. Но есть и непостоянный фактор: в неподвижной крови эритроциты начинают склеиваться друг с другом, их совместная масса и, соответственно, скорость оседания увеличиваются.
Воспалительные процессы в организме человека приводят к тому, что в крови накапливаются особые вещества, ускоряющие процесс склеивания эритроцитов. При одних болезнях таких веществ много, при других – мало, но в целом выявляется четкая взаимосвязь между наличием в организме воспаления и повышением СОЭ.
В норме СОЭ у детей колеблется в интервале от 2 до 10 мм/час.
* * *В реальной жизни все пункты клинического анализа крови исследуются далеко не всегда – это обусловлено загруженностью лаборатории, наличием специалистов, реактивов и оборудования.
В связи с загруженностью врачей в некоторых поликлиниках используется сокращенный анализ крови, получивший название «тройка»: исследуются всего три показателя – гемоглобин, СОЭ и количество лейкоцитов.
При отсутствии стандартных бланков, а также в другой медицинской документации, требующей информации об анализе крови (например, в выписке из истории болезни), слова сокращают, при этом появляется, к примеру, такая запись:

Автор, тем не менее, убежден: наши многоопытные и вооруженные знаниями читатели с легкостью расшифруют эти только на первый взгляд таинственные письмена.

2.1.5. Гематологические анализаторы
Клинический анализ крови может быть выполнен и при помощи современного лабораторного устройства под названием гематологический[18] анализатор.
Бланк анализа в этом случае выглядит примерно так:
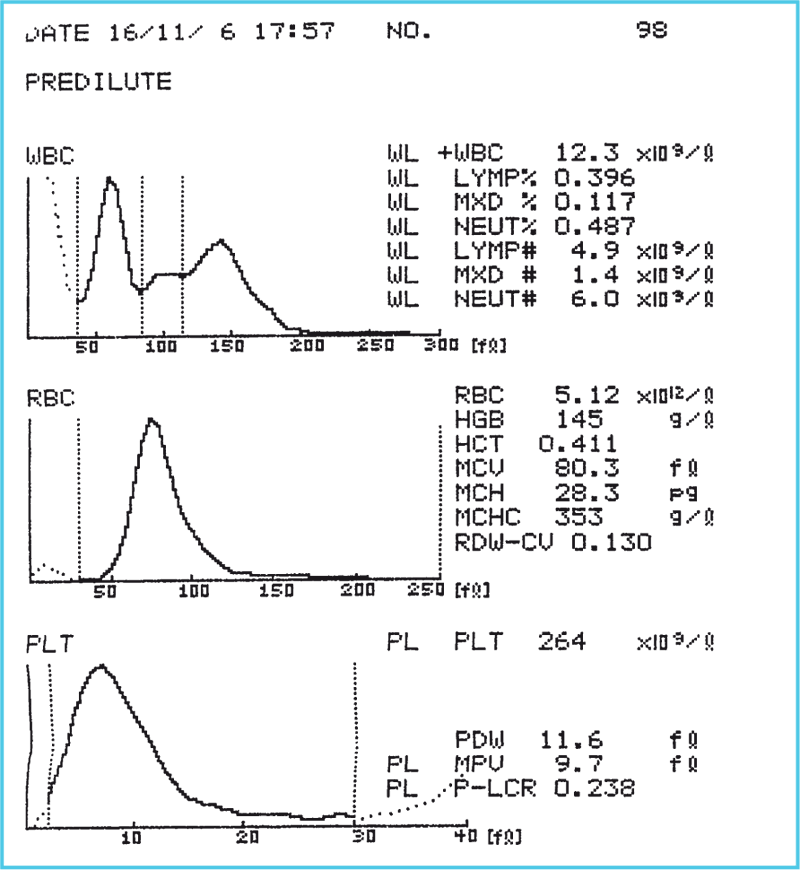
Гематологический анализатор – сложный, удобный, высокопроизводительный и не очень дешевый прибор. Он заправляется разнообразными реактивами, подключается к электрической сети. Внутрь помещается пробирка с капелькой крови, и через минуту аппарат выдает результат в виде бланка, примерно такого, как показано на рисунке. Точно и быстро анализатор определяет уровень гемоглобина и гематокрит, выдает информацию о форме, размерах и количестве эритроцитов, ретикулоцитов, лейкоцитов, тромбоцитов, рисует графики, отражающие частоту встречаемости форменных элементов и их распределение в зависимости от размеров, объема и т. п.
Самая сложная задача для гематологического анализатора – определение лейкоцитарной формулы. Именно способность решать эту задачу оказывает принципиальное влияние на стоимость прибора. Относительно простые анализаторы показывают лишь, сколько лейкоцитов всего. Более сложные приборы могут обнаружить наличие (отсутствие) гранул[19], после чего сообщить, сколько в крови гранулоцитов и агранулоцитов[20]. Еще более сложные аппараты способны различать эозинофилы и нейтрофилы, моноциты и лимфоциты.
Главное, чего не умеют никакие, даже самые лучшие гематологические анализаторы, – выявлять незрелые формы нейтрофилов, т. е. отличать друг от друга палочкоядерные и сегментоядерные нейтрофилы. Поэтому в серьезных лечебных учреждениях работу гематологического анализатора дополняет врач, который смотрит мазок крови, перепроверяя и дополняя результаты анализа. Делается это тогда, когда выявление незрелых форм нейтрофилов принципиально важно, т. е. во всех случаях, когда речь идет об инфекционных болезнях.
Таким образом:
• при любых инфекционных болезнях (или при подозрении на такие болезни) клинический анализ крови, сделанный с помощью гематологического анализатора, без участия врача, который посмотрит мазок крови, – это недостаточно, поскольку не определяются незрелые формы нейтрофилов – наиболее важный показатель, позволяющий отличить вирусную инфекцию от бактериальной;
• в цивилизованной медицине, в экономически развитом государстве клинический анализ крови, сделанный вручную, – огромная редкость, поскольку врач-лаборант – это высокооплачиваемый специалист, а гематологический анализатор – простой и вполне доступный прибор. Наши читатели пока еще живут в стране, где гематологический анализатор – это очень дорого, а высококвалифицированный врач-лаборант – почти бесплатно. Поэтому повторимся: именно в нашей стране присутствует поистине уникальная для современной медицины ситуация, когда подавляющее большинство анализов крови делается разумным человеком, а не бездушной машиной.
* * *Аббревиатуры и сокращения, которые используются в бланке гематологического анализатора.
WBC (White Blood Cells) – «белая кровь» – количество лейкоцитов; соответственно RBC (Red Blood Cells) – «красная кровь» – количество эритроцитов.
RE (Reticulocytes) – ретикулоциты.
PLT (Platelet) – тромбоциты.
HGB (Hemoglobin) – гемоглобин.
HCT (Hematocrit) – гематокрит.
MCH (Mean Cell Hemoglobin) – среднее содержание гемоглобина в эритроцитах. Еще несколько показателей характеризуют свойства эритроцитов – объем, форму, концентрацию гемоглобина – MCV, MCHC, MSCV, RDW.
Аналогично MPV, PCT, PDW, PDV, P-LCR – характеризуют свойства тромбоцитов, а MRV, IRF, HLR, HLS – свойства ретикулоцитов.
Лейкоцитарная формула.
GRAN (Granulocytes) – содержание гранулоцитов, т. е. эозинофилы + нейтрофилы + базофилы.
MXD (Mixed cells) – содержание смеси моноцитов, базофилов и эозинофилов; иногда с точно таким же значением используется сокращение MID, поскольку моноциты, базофилы и эозинофилы имеют обобщающее название «средние клетки».
LYMP (Lymphocytes) – лимфоциты.
MON (Monocytes) – моноциты.
BA (Basophils) – базофилы.
NE (Neutrophils) – нейтрофилы.
EO (Eosinophils) – эозинофилы.

2.1.6. Советы и рекомендации
Возможности обычного клинического анализа крови огромны. Специфические изменения существенно облегчают поиск ответов на многие вопросы:
• насколько адекватен иммунитет?
• какова выраженность воспалительного процесса?
• есть болезни системы кроветворения или нет?
• есть инфекция или нет?
• какая это инфекция – вирусная или бактериальная?
Советы и рекомендации.
• Никогда не игнорируйте направление на клинический анализ крови!
• Врач может испытывать неловкость, ибо, посылая вас в лабораторию, он понимает, что вам придется идти туда с больным ребенком, стоять в очереди, ждать результатов… Чем ловить ваши недоброжелательные взгляды, проще назначить пару лишних таблеток… Проявите инициативу, спросите – не надо ли сдать кровь, скажите, что вы готовы…
• Врач может находиться под административным влиянием собственного начальства, которое ограничивает число направлений в лабораторию. Уточните, заверьте: надо? – так мы сделаем в другой лаборатории или в вашей за дополнительное вознаграждение…
• Будет просто замечательно, если до болезни, еще лучше – до рождения вашего ребенка, нет… лучше еще до беременности вы будете знать ответ на вопрос: где в вашем городе находится лаборатория, способная быстро и качественно сделать клинический анализ крови. Уточните режим ее работы, возможность выезда лаборанта на дом, время, необходимое для проведения исследования.
2.2. Биохимические исследования крови
Биохимия – наука, изучающая химический состав живых организмов и химические процессы, лежащие в основе их жизнедеятельности.
Медицина широко использует возможности биохимии, и эти возможности чаще всего реализуются в биохимическом исследовании крови.
Кровь – уникальная ткань человеческого организма: нарушения в работе любого органа практически мгновенно изменяют ее (крови) химический состав. И эти изменения могут быть обнаружены, проанализированы, сопоставлены с жалобами и симптомами. Все это способно очень помочь в диагностике конкретных болезней. А выраженность нарушений позволит сделать выводы о тяжести заболевания.
Таким образом, в крови человека имеются тысячи химических веществ в строго определенных количествах, и эти количества свидетельствуют о нормальном функционировании человеческого организма, о здоровье.
«Строго определенное количество» – это не какое-то конкретное число, а некий диапазон, отражающий норму для данного показателя.
Существует множество факторов, оказывающих влияние на течение биохимических процессов и на концентрацию в крови химических веществ: возраст, пол, физические нагрузки, еда, время суток. Поэтому нормальные значения некоторых биохимических показателей могут отличаться у детей и стариков, у мужчин и женщин, у сытых и голодных, сонных и бодрых.
Тем не менее при проведении биохимических исследований врачи советуют придерживаться определенных правил. Цель этих правил – уменьшить возможное влияние внешних факторов на результаты.
Именно поэтому настоятельно рекомендуется проводить биохимическое исследование утром после сна и натощак.
Данное правило с трудом реализуется у детей первого года жизни. Тем не менее, если ребенок не ел 2 часа до того, как будет осуществлено взятие крови – этого вполне достаточно.
Важно подчеркнуть, что правило «утром после сна[21] и натощак» актуально прежде всего в амбулаторной медицине, т. е. тогда, когда кровь для биохимического исследования берется в плановом порядке, когда вы сами идете в лабораторию. В стационарной медицине, когда состояние пациента требует госпитализации, когда необходимы срочные лечебные мероприятия, биохимические исследования проводятся по мере необходимости. Ведь болезнь оказывается фактором многократно более актуальным и более влияющим на результаты, нежели еда, сон или двигательная активность.
* * *В подавляющем большинстве случаев выражение «биохимическое исследование крови» формально не совсем верно, поскольку показатели большей частью определяются не в цельной крови, а либо в плазме крови, либо в сыворотке. Напомним: плазма – это кровь, лишенная форменных элементов.
В плазме имеется особый белок, ответственный за процесс свертывания крови, – фибриноген. Плазма крови, из которой удален фибриноген, называется сывороткой крови.
И плазму, и сыворотку получают из цельной крови (как правило, венозной, т. е. взятой из вены). В обоих случаях кровь центрифугируют[22], осаждая форменные элементы. Самое принципиальное отличие состоит в том, что сыворотка образуется после свертывания крови, а при получении плазмы в кровь специально добавляют вещества, препятствующие свертыванию.
* * *В нашем справочнике мы расскажем о биохимических исследованиях, которые проводятся чаще всего. Акцент сделаем на показателях, наиболее актуальных применительно к детям и применительно к практике обследования в условиях поликлиники.
Цель этих рассказов – ответы на следующие вопросы:
• какое явление (процесс) в человеческом организме характеризует данный показатель?
• для чего проводится исследование?
• какие факторы влияют на уровень показателя?
• какова норма и о чем свидетельствуют отклонения от нее?
* * *Неоднократно упомянутое нами понятие «норма» – это некие цифры и некие единицы измерения. Единицы измерения могут быть простыми и очевидными – г, кг, см, г/л; могут быть сложными и на первый взгляд совершенно непонятными – какие-нибудь мкмоль/л/ч или кое-что еще более запутанное. Для некоторых исследований в принципе невозможно привязать норму к какому-либо понятному показателю, тогда и конечный результат измеряется в неких «единицах», «международных единицах» и т. п.
Следует знать, что имеется множество методик проведения одного и того же исследования. К примеру, существует более 30 способов определения времени свертывания крови, и такое положение вещей совершенно обыденно.
Принципиальный момент состоит в том, что нормы для каждого биохимического показателя зависят, во-первых, от того, в каких единицах будет представлен результат исследования, и, во-вторых, от того, какая методика будет использоваться.
Нормы, о которых мы будем говорить в этом справочнике, – это нормы, представленные в чаще всего встречающихся единицах измерения, и нормы, полученные при проведении исследования по наиболее популярной методике.
Однако вполне возможна и даже высоковероятна ситуация, когда вы получите из лаборатории бланк анализа с результатами и нормами, совершенно отличными от тех, что будут приведены в этой книге. Это вовсе не говорит о том, что вас обманули. Просто в лаборатории использовалась другая методика. Неудивительно, что многие современные лаборатории во избежание недоразумений наряду с результатами исследования сообщают и диапазон нормы для данного показателя в рамках данной методики.
* * *Прежде чем перейти к рассмотрению конкретных исследований, обратим внимание еще на один момент – расскажем о том, как образуются специальные медицинские термины, характеризующие результаты анализа.
Итак, имеется определенное вещество, например, альбумин. Что это такое, мы расскажем несколько позже, сейчас речь о другом.
Сам факт наличия альбумина в крови обозначается термином альбуминемия.
Альбуминемия – альбумин + емия (от греческого haima – кровь).
Хорошо всем знакомые приставки гипер- и гипо-[23] помогут дать альбуминемии характеристику. Так, повышение уровня альбумина в крови получит название гиперальбуминемия.
Соответственно, снижение уровня альбумина в крови – гипоальбуминемия.
Обладая этими знаниями, родители с легкостью смогут определить, что непонятный на первый взгляд термин «гипербилирубинемия» означает повышение в крови уровня билирубина, а «гипохлоремия» – понижение в крови уровня хлора.

2.2.1. Белок и белковые фракции
В человеческом организме множество разнообразных белков. Они отличаются сложностью строения, размерами, массой, выполняемыми функциями.
2.2.1.1. Общий белок
Исследование общего белка в сыворотке крови – это ответ на вполне конкретный вопрос: сколько граммов белка (всех белков, независимо от их размеров и функций) содержится в 1 л сыворотки крови.
Нормальное количество общего белка зависит от возраста, и это не удивительно, ведь чем младше ребенок, тем активнее обмен веществ, тем больше белка требуется растущим органам и тканям, тем меньше белка в сыворотке крови. Аналогичная ситуация имеет место и при беременности: интенсивный рост плода сопровождается снижением уровня общего белка в крови у матери.
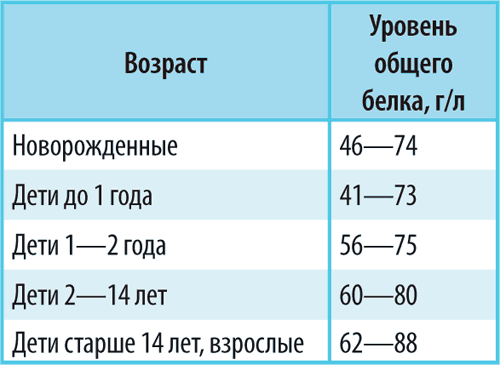
Снижение уровня белка ниже нормы называется гипопротеинемия.
Причины гипопротеинемии:
• недостаточное поступление белка в организм (голодание, белковое голодание, анатомические дефекты органов желудочно-кишечного тракта);
• нарушения переваривания и всасывания белка из кишечника (воспалительные процессы в кишечнике, дефицит или отсутствие ферментов);
• нарушения синтеза белка (болезни печени);
• повышенные потери и распад белка (кровотечения, избыточные физические нагрузки, болезни почек, длительные тяжелые болезни).
Гиперпротеинемия – повышение уровня общего белка выше нормы – явление намного более редкое.