
Читаем 1000 анализов

Леонид Витальевич Рудницкий
Читаем 1000 анализов
От редакции
Едва ли найдется человек, ни разу не сдававший анализы. Врачи выписывают направления на них направо и налево, и мы послушно несем в поликлинику баночки, занимаем очередь чуть ли не с вечера, чтобы расстаться с кровью… и не только с ней.
Для чего? Так врачам проще ставить диагноз, следить за состоянием больного, вовремя замечать опасные тенденции, изменения в физиологических процессах, незаметные даже для самого человека.
Так-то оно так, но чаще всего врач берет результаты, предоставленные лабораторией, молча делает какие-то выводы (а может быть, и не делает, кто знает?), а нас в известность не ставит. И мы начинаем нервничать: а вдруг от нас утаивают какую-то страшную тайну? А вдруг, напротив, врач вообще проигнорировал результаты анализов и что-то жизненно важное упущено? Вот когда мы начинаем пытливо вглядываться в бланки, выдаваемые лабораторией. Но что же мы видим? Скорее всего, то, что лишь приводит в отчаяние.
Может быть, вы получили послание с другой планеты или весточку от племени, затерянного в лесах Амазонки? Непонятные значки и закорючки, плотно покрывающие клочки бумаги, кажутся вам шифром, не подлежащим расшифровке? Вы не одиноки – такие мысли посещают практически всех, за исключением «философов», равнодушных к собственному здоровью и готовых с благодарностью принять любой поворот судьбы.
Вы не можете отнести себя к их числу? Вы беспокоитесь о том, здоровы ли, и хотите получить неоспоримые доказательства того, что волноваться не следует? Или вы желаете убедиться, что выводы, сделанные врачом на основе клинических анализов, верны?
Не отчаивайтесь! Вы держите в руках не просто книгу – это настоящий толкователь показателей вашего здоровья. Она станет незаменимым советчиком и проводником в джунглях специфической медицинской терминологии. Книга написана высококлассным специалистом для непрофессионалов, а значит, будет доступна всем желающим.
В отличие от всех остальных книг по расшифровке анализов вы найдете здесь самое полное толкование электрокардиограмм, с примерами настоящих кардиограмм снятых в лечебном учреждении.
Читайте, разбирайтесь – и будьте здоровы!
1. Общеклинические анализы
Клинические анализы несут огромную информацию для врача о состоянии здоровья больного, и их значение для лечебной практики трудно переоценить. Эти методы исследования достаточно просты, требуют минимального оборудования и доступны для выполнения в лаборатории практически любого лечебного учреждения. По этой причине клинические исследования крови, мочи и кала являются рутинными и в обязательном порядке должны проводиться всем людям, поступившим для лечения в больницу, госпиталь или клинику, а также большинству пациентов, проходящих амбулаторное обследование по поводу разных заболеваний.
1.1. Общеклиническое исследование крови
Кровь – жидкая ткань, которая непрерывно циркулирует по сосудистой системе и доставляет во все части организма человека кислород и питательные вещества, а также удаляет из них «отработанные» продукты жизнедеятельности.
Общее количество крови составляет 7–8% от веса человека.
Кровь состоит из жидкой части – плазмы и форменных элементов: красных кровяных телец (эритроцитов), белых кровяных телец (лейкоцитов) и кровяных пластинок (тромбоцитов).
Как получают кровь для клинического исследования?
Для клинического анализа используют капиллярную кровь, которую получают из пальца руки (обычно – безымянного, реже – среднего и указательного) путем прокола боковой поверхности мягких тканей концевой фаланги специальным одноразовым ланцетом. Выполняет эту процедуру обычно лаборант.
Перед взятием крови кожу обрабатывают раствором спирта (70%-ным), первую каплю крови промокают шариком из ваты, а последующие используют для приготовления мазков крови, набора в специальный стеклянный капилляр для определения скорости оседания эритроцитов, а также оценки других показателей, о которых будет сказано ниже.
Основные правила взятия крови из пальца
Чтобы избежать ошибок при выполнении клинического исследования крови, вам необходимо соблюдать некоторые правила. Анализ крови из пальца должен сдаваться в утренние часы после ночного голодания, то есть через 8–12 ч после последнего приема пищи. Исключение составляют случаи, когда у врача есть подозрение на развитие серьезного острого заболевания, например острого аппендицита, панкреатита, инфаркта миокарда и др. В таких ситуациях кровь берется независимо от времени суток или приема пищи.
Перед посещением лаборатории разрешается умеренное употребление питьевой воды. Если накануне вы употребляли алкоголь, то лучше сдавать кровь на анализ не раньше чем через 2–3 дня.
Кроме того, перед взятием крови на исследование желательно избегать чрезмерных физических нагрузок (кросс, подъем тяжестей и др.) или других интенсивных воздействий на организм (посещение парной, сауны, купание в холодной воде и др.). Другими словами, режим физической активности перед сдачей крови должен быть самым обычным.
Не следует разминать и растирать пальцы перед забором крови, так как это может привести к повышению уровня лейкоцитов в крови, а также изменению соотношения жидкой и плотной частей крови.
Основные показатели клинического анализа крови и на что могут указывать их изменения?
Наиболее важное значение для оценки состояния здоровья обследуемого имеют такие показатели, как соотношение объема жидкой и клеточной частей крови, количество клеточных элементов крови и лейкоцитарная формула, а также содержание в эритроцитах гемоглобина и скорость оседания эритроцитов.
1.1.1. Гемоглобин
Гемоглобин – особый белок, который содержится в эритроцитах и обладает способностью присоединять кислород и переносить его к различным органам и тканям человека. Гемоглобин имеет красный цвет, что определяет характерную окраску крови. Молекула гемоглобина состоит из маленькой небелковой части, которая называется гемом и содержит железо, а также белка – глобина.
Содержание гемоглобина в крови зависит от пола и у мужчин составляет 130–160 г/л, а у женщин этот показатель несколько меньше – 120–140 г/л.
Снижение гемоглобина ниже нижней границы нормы называется анемией и может вызываться различными причинами, среди них самыми частыми являются дефицит железа в организме, острые или хронические кровопотери, недостаток витамина В12 и фолиевой кислоты. Анемия часто выявляется у больных с онкологическими заболеваниями. Следует помнить о том, что анемия – всегда серьезный симптом и требует проведения углубленного обследования для выяснения причин ее развития.
При анемии резко снижается снабжение кислородом тканей организма, при этом в первую очередь кислородная недостаточность сказывается на тех органах, в которых наиболее интенсивно происходит обмен веществ: мозге, сердце, печени и почках.
Чем более выражено снижение гемоглобина, тем тяжелее анемия. Снижение ниже 60 г/л считается опасным для жизни и требует срочного переливания крови или эритроцитарной массы.
Уровень гемоглобина в крови повышается при некоторых тяжелых заболеваниях крови – лейкозах, при «сгущении» крови, например вследствие обезвоживания, а также компенсаторно у здоровых людей, находящихся в условиях высокогорья, или у летчиков после полетов на большой высоте.
1.1.2. Эритроциты
Эритроциты, или красные кровяные тельца, представляют собой небольшие плоские круглые клетки диаметром около 7,5 микрона. Так как эритроцит по краям немного толще, чем в центре, то «в профиль» он имеет вид двояковогнутой линзы. Такая форма наиболее оптимальна и дает возможность максимально насыщаться эритроцитам кислородом и углекислотой при их прохождении через легочные капилляры или сосуды внутренних органов и тканей соответственно. У здоровых мужчин в крови 4,0–5,0 × 1012/л, а у здоровых женщин – 3,7–4,7 × 1012/л.
Уменьшение содержания эритроцитов в крови, так же как и гемоглобина, – признак развития у человека анемии. При разных формах анемий количество эритроцитов и уровень гемоглобина могут снижаться непропорционально и количество гемоглобина в эритроците может быть различным. В связи с этим при проведении клинического анализа крови обязательно определяется цветовой показатель или среднее содержание гемоглобина в эритроците (см. ниже). Во многих случаях это помогает врачу быстро и правильно поставить диагноз той или иной формы анемии.
Резкое повышение количества эритроцитов (эритроцитоз), иногда до 8,0–12,0 × 1012/л и более, почти всегда свидетельствует о развитии одной из форм лейкоза – эритремии. Реже у лиц с такими изменениями в крови выявляются так называемые компенсаторные эритроцитозы, когда количество эритроцитов в крови возрастает в ответ на пребывание человека в разреженной по кислороду атмосфере (в горах, при полетах на большой высоте). Компенсаторный эритроцитоз бывает не только у здоровых людей. Так, было замечено, что если у человека имеются тяжелые заболевания легких с дыхательной недостаточностью (эмфизема легких, пневмосклероз, хронический бронхит и др.), а также патология сердца и сосудов, протекающая с сердечной недостаточностью (пороки сердца, кардио склероз и др.), организм компенсаторно увеличивает образование эритроцитов в крови.
Наконец, известны так называемые паранеопластические (гр. para – возле; нео… + гр. plasis – образования) эритроцитозы, которые развиваются при некоторых формах рака (почки, поджелудочной железы и др.). Следует отметить, что эритроциты могут иметь необычные размеры и форму при различных патологических процессах, что имеет важное диагностическое значение. Наличие в крови эритроцитов различной величины называется анизоцитозом, наблюдается при анемиях.
Эритроциты нормальных размеров (около 7,5 мкм) называются нормоцитами, уменьшенных – микроцитами и увеличенных – макроцитами. Микроцитоз, когда в крови преобладают эритроциты малых размеров, наблюдается при гемолитической анемии, анемии после хронической кровопотери и нередко при злокачественных заболеваниях. Размеры эритроцитов увеличиваются (макроцитоз) при В12-, фолиеводефицитной анемиях, при малярии, при заболеваниях печени и легких. Самые крупные эритроциты, размер которых превышает 9,5 мкм, называются мегалоцитами и встречаются при В12-, фолиеводефицитной анемиях и, реже, при остром лейкозе. Появление эритроцитов неправильной формы (вытянутые, грушевидные, червеобразные и др.) называется пойкилоцитозом и рассматривается как признак неполноценной регенерации эритроцитов в костном мозге. Пойкилоцитоз наблюдается при различных анемиях, но особенно он выражен при В12-дефицитной анемии.
Для некоторых форм врожденных заболеваний характерны другие специфические изменения формы эритроцитов. Так, эритроциты в виде серпа наблюдаются при серповидноклеточной анемии, а мишенеподобные эритроциты (с окрашенным участком в центре) выявляются при талассемии и при отравлении свинцом.
В крови также могут выявляться молодые формы эритроцитов, которые называются ретикулоцитами. В норме их содержится в крови 0,2–1,2% от общего количества эритроцитов.
Важность этого показателя главным образом связана с тем, что он характеризует способность костного мозга быстро восстанавливать количество эритроцитов при анемии. Увеличение содержания ретикулоцитов в крови (ретикулоцитоз) при лечении анемий, вызванных недостатком в организме витамина В12, является ранним признаком выздоровления. Максимальное повышение уровня ретикулоцитов в крови называется ретикулоцитарным кризом.
Напротив, недостаточно высокий уровень ретикулоцитов при длительно протекающих анемиях свидетельствует о снижении регенераторной способности костного мозга и является неблагоприятным признаком.
Надо иметь в виду, что ретикулоцитоз при отсутствии анемии всегда требует дообследования, так как может наблюдаться при метастазах рака в костный мозг и некоторых формах лейкозов.
В норме цветовой показатель составляет 0,86–1,05. Повышение цветового показателя выше 1,05 свидетельствует о гиперхромии (гр. hyper – над, сверх, по ту сторону; chroma – цвет) и наблюдается у людей с В12-дефицитной анемией.
Снижение цветового показателя менее 0,8 указывает на гипохромию (гр. hypo – снизу, под), которая чаще всего наблюдается при железодефицитной анемии. В ряде случаев гипохромная анемия развивается при злокачественных новообразованиях, более часто при раке желудка.
Если уровень эритроцитов и гемоглобина снижен, а цветовой показатель находится в пределах нормы, то говорят о нормохромной анемии, к которой относится гемолитическая анемия – заболевание, при котором происходит быстрое разрушение эритроцитов, а также апластическая анемия – болезнь, при которой в костном мозге вырабатывается недостаточное количество эритроцитов.
Гематокритное число, или гематокрит, – отношение объема эритроцитов к объему плазмы, также характеризует степень недостатка или избытка красных кровяных телец в крови человека. У здоровых мужчин этот показатель составляет 0,40–0,48, у женщин – 0,36–0,42.
Возрастание гематокрита происходит при эритремии – тяжелом онкологическом заболевании крови и компенсаторных эритроцитозах (см. выше).
Гематокрит снижается при анемиях и разведении крови, когда больной получает большое количество лекарственных растворов или принимает чрезмерное количество жидкости внутрь.
1.1.3. Скорость оседания эритроцитов
Скорость оседания эритроцитов (СОЭ) – пожалуй, самый известный лабораторный показатель, о значении которого кое-что знают или, во всяком случае, догадываются, что «высокая СОЭ – это плохой признак», большинство людей, которые регулярно проходят медицинское обследование.
Под скоростью оседания эритроцитов понимают скорость разделения несвернувшейся крови, помещенной в специальный капилляр, на 2 слоя: нижний, состоящий из осевших эритроцитов, и верхний – из прозрачной плазмы. Показатель измеряется в миллиметрах в час.
Как и многие другие лабораторные параметры, величина СОЭ зависит от пола человека и в норме составляет у мужчин от 1 до 10 мм/ч, у женщин – от 2 до 15 мм/ч.
Повышение СОЭ – это всегда настораживающий признак и, как правило, свидетельствует о каком-то неблагополучии организма.
Предполагают, что одна из основных причин повышения СОЭ – это увеличение соотношения в плазме крови белковых частиц крупных размеров (глобулинов) и мелких размеров (альбуминов). Защитные антитела относятся к классу глобулинов, поэтому их количество в ответ на попадание в организм вирусов, бактерий, грибков и т. д. резко возрастает, что сопровождается изменением соотношения белков крови. По этой причине наиболее частая причина повышения СОЭ – это различные воспалительные процессы, протекающие в организме человека. Поэтому когда кто-нибудь заболевает ангиной, пневмонией, артритом (воспаление суставов) или другими инфекционными и неинфекционными заболеваниями, всегда повышается СОЭ. Чем сильнее выражено воспаление, тем более отчетливо увеличивается этот показатель. При легких формах воспаления СОЭ может возрастать до 15–20 мм/ч, а при некоторых тяжелых заболеваниях – до 60–80 мм/ч. С другой стороны, снижение этого показателя во время лечения свидетельствует о благоприятном течении болезни и выздоровлении больного.
Вместе с тем надо помнить, что далеко не всегда повышение СОЭ свидетельствует о каком-либо воспалении.
На величину данного лабораторного показателя могут оказывать влияние и другие факторы: изменение соотношения жидкой и плотной частей крови, снижение или увеличение количества эритроцитов, потери белка с мочой или нарушение синтеза белка в печени и в некоторых других случаях.
Ниже перечислены те группы невоспалительных заболеваний, которые обычно приводят к возрастанию СОЭ:
• анемии;
• тяжелые заболевания почек и печени;
• злокачественные образования;
• некоторые тяжелые заболевания крови (миеломная болезнь, болезнь Вальденстрема);
• инфаркт миокарда, легких, инсульт;
• частые переливания крови, вакцинотерапия.
Необходимо учитывать и физиологические причины повышения СОЭ. Так, увеличение данного показателя наблюдается у женщин во время беременности и может отмечаться в период менструаций.
Следует иметь в виду, что закономерного повышения СОЭ при вышеописанных заболеваниях не происходит, если больной имеет такую сопутствующую патологию, как хроническая сердечная и сердечно-легочная недостаточность; состояния и заболевания, при которых увеличивается количество эритроцитов в крови (компенсаторные эритроцитозы, эритремия); острый вирусный гепатит и механическая желтуха; повышение белка в крови. Кроме того, влиять на величину СОЭ в сторону снижения этого показателя может прием таких препаратов, как хлористый кальций и аспирин.
1.1.4. Лейкоциты
Лейкоциты, или белые кровяные тельца, представляют собой бесцветные клетки разной величины (от 6 до 20 микрон) округлой или неправильной формы. Эти клетки имеют ядро и способны самостоятельно передвигаться подобно амебе – одноклеточному организму. Количество этих клеток в крови значительно меньше, чем эритроцитов, и у здорового человека составляет 4,0–8,8 × 109/л. Лейкоциты – главный защитный фактор в борьбе организма человека с различными болезнями. Эти клетки «вооружены» специальными ферментами, способными «переваривать» микроорганизмы, связывать и расщеплять чужеродные белковые вещества и продукты распада, образующиеся в организме в процессе жизнедеятельности. Кроме того, некоторые формы лейкоцитов вырабатывают антитела – белковые частицы, поражающие любые чужеродные микроорганизмы, попавшие в кровь, на слизистые оболочки и другие органы и ткани организма человека.
Существуют 2 основных типа лейкоцитов. В клетках одного типа цитоплазма имеет зернистость, и они получили название зернистых лейкоцитов – гранулоцитов.
Различают 3 формы гранулоцитов: нейтрофилы, которые в зависимости от внешнего вида ядра подразделяются на палочкоядерные и сегментоядерные, а также базофилы и эозинофилы.
В клетках других лейкоцитов цитоплазма не содержит гранул, и среди них выделяют две формы – лимфоциты и моноциты. Указанные типы лейкоцитов имеют специфические функции и по-разному изменяются при различных заболеваниях (см. ниже), поэтому их количественный анализ – серьезное подспорье для врача при выяснения причин развития различных форм патологии.
Увеличение количества лейкоцитов в крови называется лейкоцитозом, а уменьшение – лейкопенией. Лейкоцитоз бывает физиологическим, то есть возникает у здоровых людей при некоторых вполне обычных ситуациях, и патологическим, когда свидетельствует о какой-либо болезни.
Физиологический лейкоцитоз наблюдается в следующих случаях:
• через 2–3 ч после приема пищи – пищеварительный лейкоцитоз;
• после интенсивной физической работы;
• после горячих или холодных ванн;
• после психоэмоционального напряжения;
• во второй половине беременности и перед менструацией.
По этой причине количество лейкоцитов исследуют утром натощак в спокойном состоянии обследуемого, без предшествующих физических нагрузок, стрессовых ситуаций, водных процедур.
К наиболее частым причинам патологического лейкоцитоза относят следующие:
• различные инфекционные заболевания: пневмония, отит, рожа, менингит, пневмония и др.;
• нагноения и воспалительные процессы различной локализации: плевры (плеврит, эмпиема), брюшной полости (панкреатит, аппендицит, перитонит), подкожной клетчатки (панариций, абсцесс, флегмона) и др.;
• достаточно большие по величине ожоги;
• инфаркты сердца, легких, селезенки, почек;
• состояния после тяжелых кровопотерь;
• лейкозы;
• хроническая почечная недостаточность;
• диабетическая кома.
Необходимо помнить, что у больных с ослабленным иммунитетом (лица старческого возраста, истощенные люди, алкоголики и наркоманы) при указанных процессах лейкоцитоз может и не наблюдаться. Отсутствие лейкоцитоза при инфекционных и воспалительных процессах говорит о слабости иммунитета и является неблагоприятным признаком.
Лейкопения – снижение количества лейкоцитов в крови ниже 4,0 × 109/л в большинстве случаев свидетельствует об угнетении образования лейкоцитов в костном мозге. Более редкими механизмами развития лейкопении являются повышенное разрушение лейкоцитов в сосудистом русле и перераспределение лейкоцитов с их задержкой в органах-депо, например при шоке и коллапсе.
Наиболее часто лейкопения наблюдается вследствие следующих болезней и патологических состояний:
• воздействие ионизирующего излучения;
• прием препаратов, к которым относятся противовоспалительные средства (амидопирин, бутадион, пирабутол, реопирин и анальгин); антибактериальные средства (сульфаниламиды, синтомицин, левомицетин); средства, используемые для лечения онкологических болезней, – цитостатики (метотрексат, винкристин, циклофосфан и др.); средства, угнетающие функцию щитовидной железы (мерказолил, пропицил, калия перхлорат);
• гипопластические или апластические заболевания, при которых по неизвестным причинам резко снижается образование лейкоцитов или других клеток крови в костном мозге;
• некоторые заболевания, при которых увеличивается функция селезенки (гиперспленизм), циррозы печени, лимфогранулематоз, туберкулез и сифилис, протекающие с поражением селезенки;
• отдельные инфекционные болезни: малярия, бруцеллез, брюшной тиф, корь, краснуха, грипп, вирусный гепатит;
• системная красная волчанка;
• анемии, связанные с дефицитом витамина В1;
• при раке с метастазами в костный мозг;
• в начальных стадиях развития лейкозов.
Лейкоцитарная формула – это соотношение в крови различных форм лейкоцитов, выраженное в процентах. Нормативные значения лейкоцитарной формулы представлены в табл. 1.
Таблица 1. Лейкоцитарная формула крови и содержание различных типов лейкоцитов у здоровых людей
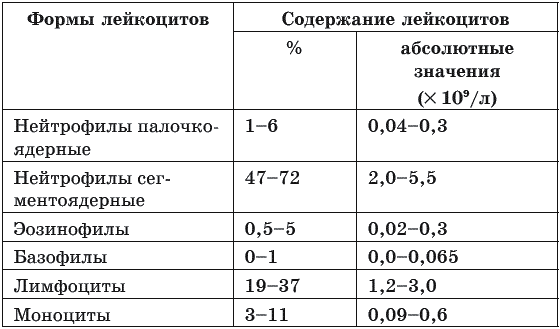
Название состояния, при котором выявляется увеличение процентного содержания того или иного вида лейкоцитов, образуется прибавлением окончания «-ия», «-оз» или «-ез» к названию данного вида лейкоцитов (нейтрофилез, моноцитоз, эозинофилия, базофилия, лимфоцитоз).
Снижение процентного содержания различных типов лейкоцитов обозначается прибавлением окончания «-пения» к названию данного вида лейкоцитов (нейтропения, моноцитопения, эозинопения, базопения, лимфопения).
Чтобы избежать диагностической ошибки при обследовании больного, врачу очень важно определить не только процентное соотношение разных типов лейкоцитов, но и их абсолютное количество в крови. Например, если количество лимфоцитов в лейкоформуле составляет 12%, что существенно ниже нормы, а общее количество лейкоцитов 13,0 × 109/л, то абсолютное количество лимфоцитов в крови составляет 1,56 × 109/л, то есть «укладывается» в нормативное значение.
По этой причине различают абсолютные и относительные изменения в содержании той или иной формы лейкоцитов. Случаи, когда наблюдается процентное увеличение или снижение различных типов лейкоцитов при нормальном их абсолютном содержании в крови, обозначают как абсолютный нейтрофилез (нейтропению), лимфоцитоз (лимфопению) и т. д. В тех ситуациях, когда нарушено и относительное (в процентах), и абсолютное количество тех или иных форм лейкоцитов, говорят об абсолютном нейтрофилезе (нейтропении), лимфоцитозе (лимфопении) и т. д.
Разные типы лейкоцитов «специализируются» на разных защитных реакциях организма, в связи с чем анализ изменений лейкоцитарной формулы может очень многое рассказать о характере патологического процесса, развившегося в организме больного человека, и помочь врачу правильно поставить диагноз.
Нейтрофилез, как правило, является признаком острого воспалительного процесса и бывает наиболее выраженным при гнойных заболеваниях. Так как воспаление того или иного органа в медицинских терминах обозначается присоединением окончания «-ит» к латинскому или греческому названию органа, то нейтрофилез появляется при плеврите, менингите, аппендиците, перитоните, панкреатите, холецистите, отите и т. д., а также острой пневмонии, флегмонах и абсцессах различного местоположения, рожистом воспалении.