
Здоровое сердце: жизнь без риска

М. В. Кузин
Здоровое сердце: жизнь без риска
Все права защищены. Никакая часть электронной версии этой книги не может быть воспроизведена в какой бы то ни было форме и какими бы то ни было средствами, включая размещение в сети Интернет и в корпоративных сетях, для частного и публичного использования без письменного разрешения владельца авторских прав.
Вступление
К большому сожалению, чаще всего нас сплачивают недуги и заболевания, которые мешают полноценно жить, работать, радоваться жизни. Вам необходимо овладеть знаниями, которые помогут улучшить самочувствие, предотвратить развитие и обострение болезни, улучшить качество жизни.
Помните, без вашего активного участия никакой врач не сможет обеспечить максимальный эффект от профилактических мер и лечения.
Приступая к чтению этой брошюры, задайте себе два основополагающих вопроса, которые определят вашу дальнейшую жизнь: «чего я хочу?» и «с кем я иду?» (с болезнью или с врачом?). Получив ответ на эти вопросы, вы можете определить стратегию и тактику, профилактику возникновения заболевания и его лечение.
Почему так важно четко дать ответы на эти два вопроса?
Чем четче и правдивее дается ответ, тем скорее находится общий язык с лечащим врачом в борьбе против недуга. Давая ответ на вопрос «чего я хочу?», постарайтесь определить круг ваших желаний относительно вашего здоровья. Если вы говорите «хочу быть здоровым, хочу хорошо себя чувствовать», значит, вы готовы к действию, к решительному шагу, и эта брошюра для вас, и мы вас научим многим приемам, которые значительно облегчат ваш недуг, помогут полноценно жить, радоваться каждому дню и мгновению.
Если вы не сможете дать конкретный ответ на поставленный вопрос, значит, вы не готовы к восприятию любой информации, не знаете, как и к чему ее применить. Получив ответ на второй вопрос, вы заключаете союз, положительный, если говорите «да» лечащему врачу, отрицательный, если в союзники выбрали болезнь. Если «да» говорится врачу, вы обретаете надежного союзника, который всегда придет на помощь, протянет руку в трудную минуту. Если вы заключили союз с недугом, то врач порой бессилен вам помочь, так как слишком много сил тратится совершенно напрасно, а вы глухи и слепы.
Следует предупредить: если вы лечитесь в больнице и ваше состояние значительно улучшилось, заболевание отступает лишь на время и обязательно напомнит о себе, если вы не будете придерживаться рекомендаций лечащего врача. Хотим еще раз вам повторить: «Только от совместных действий врача и больного зависит успех лечения, это единственно правильный путь». Лечитесь так, как советует вам лечащий врач, строго соблюдайте его рекомендации, берегите свое здоровье, относитесь к нему со всей ответственностью.
Самолечение, советы дилетантов резко ухудшат ваше самочувствие, нарушат равновесие, которого так долго вы хотели и которого добивался ваш лечащий врач.
Итак, вы выбрали путь, по которому собираетесь идти? Если мы в одной связке, внимательно читайте данную брошюру, следуйте советам, выбирайте пути преодоления заболевания, возвращайтесь к полноценной жизни.
Если вы на распутье, отложите брошюру до лучших времен, желаю в ближайшее время сделать выбор и приступить к решительным действиям.
Помните: только от совместных усилий врача и пациента зависит успех проводимого лечения.
Если вы последовали за болезнью, то попадание к вам в руки этой брошюры сводится практически к нулю, желаю вам скорее разобраться в сложившейся ситуации, выбрать правильное с вашей точки зрения решение.
Итак, мы приступаем к трудной и кропотливой РАБОТЕ – быть на «ты» со своим недугом, уметь ему сопротивляться, жить полноценной и интересной жизнью.
Немного статистики
К сожалению, каждый третий человек в мире умирает от сердечно-сосудистой патологии (коронарной недостаточности, инфаркта миокарда, гипертонической болезни и т. д.). По данным Всемирной организации здравоохранения показатели смертности растут в наиболее урбанизированных странах. В настоящее время нет ни одной возрастной группы, в которой бы не отмечалось увеличение смертности от сердечно-сосудистых заболеваний. В США, например, ежегодно заболевает и умирает около 1 млн человек, каждый пятый американец в возрасте до 60 лет обращается к врачу с жалобами на боли в области сердца, перебои, отеки, одышку и т. д. Характерной особенностью настоящего периода является повышение смертности среди молодых мужчин в возрасте 36–40 лет от острой коронарной недостаточности. Частота внезапной смерти за истекшие 20 лет возросла почти в 3 раза.
Внезапная смерть – ненасильственная смерть, наступившая в течение 6 ч от момента проявления первых признаков заболевания у здорового человека или у больного, находящегося в удовлетворительном состоянии. Наиболее вероятной причиной внезапной смерти в большинстве случаев является острая коронарная недостаточность, инфаркт миокарда, осложненный нарушением сердечного ритма, отеком легких. В основе развития коронарной недостаточности лежит атеросклероз коронарных сосудов, при котором нарушается питание сердечной мышцы.

Мы попытаемся вам рассказать о наиболее распространенных заболеваниях сердца, которые приводят к нарушению работоспособности, инвалидности и смерти в молодом возрасте, о причинах возникновения, методах борьбы и профилактики.
Я рассмотрю группу заболеваний, которые чаще всего выводят из строя молодых, работоспособных людей, которые определяются общим термином, известным практически всем – «ишемическая болезнь сердца». В него входят стенокардия, инфаркт миокарда, коронарокардиосклероз – заболевания, основным симптомом которых являются приступы загрудинных болей, обусловленные острыми и преходящими нарушениями коронарного кровообращения.

Любое явление становится понятным и очевидным только в том случае, когда человек имеет четкое представление о сущности процесса. Итак, я начинаю свой рассказ со строения и особенности функции сердечно-сосудистой системы.
Глава 1. Анатомо-физиологические особенности сердечно-сосудистой системы
Краткое знакомство со строением сердечно-сосудистой системы позволит мне более подробно рассказать вам о возникновении недугов и о мерах борьбы с ними.
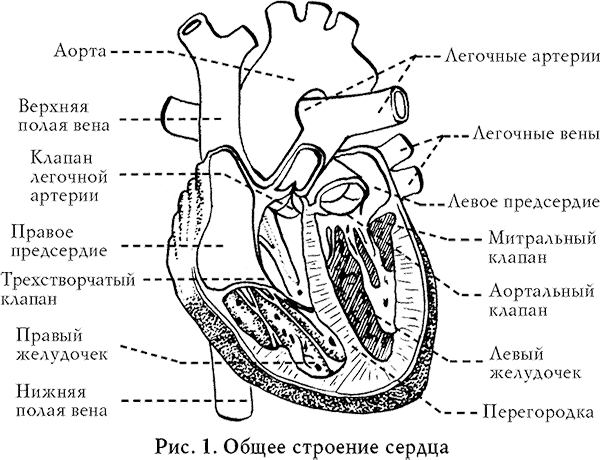
Сердце – мышечный насос, который перекачивает кровь по сосудам, чтобы обеспечить клетки организма кислородом и питательными веществами. В сердце четыре камеры: два желудочка и два предсердия (рис. 1, 3). Кровь продвигается по двум кругам кровообращения (рис. 2): по большому кругу – из левого желудочка кровь проходит по внутренним органам и нижним конечностям и собирается в правом предсердии, откуда попадает в правый желудочек, и по малому кругу кровообращения обогащенная кислородом кровь попадает в левое предсердие. В коронарные сосуды кровь поступает из аорты, в нее из левого желудочка. Коронарные артерии ветвятся и делятся на более мелкие, которые несут кровь ко всем отделам сердечной мышцы.
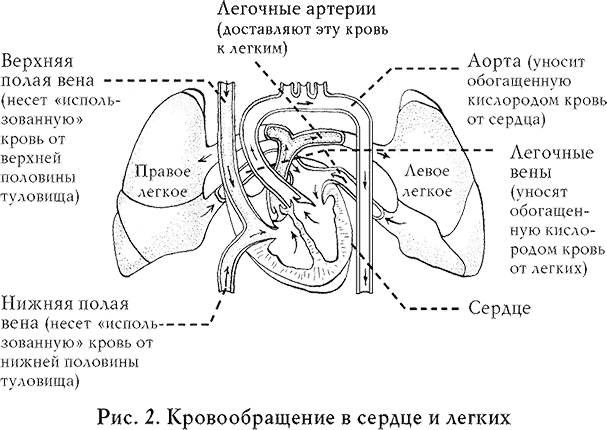
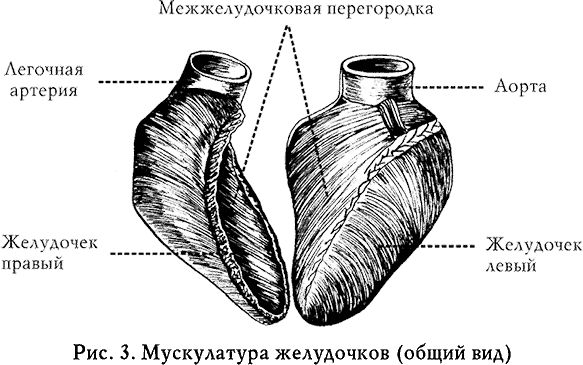
В здоровом сердце коронарные артерии свободно проходимы, кровь непрерывно течет по сосудам и обеспечивает эффективную работу сердечной мышцы (рис. 4).
В развитии сердечного приступа лежит остро наступающая коронарная недостаточность. При поражении артерий, их спазме количество крови, поступающей в мышцу, значительно уменьшается, развивается болевой приступ, часть сердечной мышцы, не получившая определенного количества крови и кислорода, теряет способность полноценно функционировать, что влечет за собой некроз ткани. Функциональное состояние миокарда зависит от степени сужения артерий. Сами по себе коронарные артерии невелики, просвет самой крупной из них не шире соломинки. Этим объясняется то, что даже незначительное сужение просвета артерии создает угрозу здоровью человека. Как мы уже отмечали выше, в основе развития ишемической болезни сердца лежит атеросклероз коронарных сосудов.


Глава 2. Что такое атеросклероз?
Атеросклероз – хроническое заболевание, выражающееся в нарушении обмена веществ, особенно жирового обмена, в тканях сосудистой стенки.
Если ранее считалось, что атеросклероз является спутником старения организма, то в настоящее время старение играет не главную роль в развитии атеросклероза.
Мы приведем вам факты, согласно которым существующее мнение о том, что атеросклероз развивается по мере старения организма, подвергается сомнению. Доказано, что начало процесса, приводящее впоследствии к сужению сосудов, относится к детскому возрасту. У детей выявляются жировые полоски вдоль стенок артерий, которые продолжают с течением времени «разрастаться», а в возрасте 13–15 лет отложения в стенки сосудов уже приводят к их сужению. Заметьте, с 13–15 лет атеросклероз начинает свой натиск на человека, и в зависимости от образа жизни мы получаем итог в виде определенного заболевания.
Роль холестерина в развитии атеросклероза
Ведущее значение в развитии атеросклероза придается нарушению липидного обмена, в частности холестеринового обмена. Холестерин в норме в небольших количествах синтезируется в печени, большая часть в организм поступает с пищей. У здорового человека при поступлении в организм холестерина с пищей синтез его снижается, что и поддерживает постоянство его содержания в организме. Если холестерин вступает во взаимодействие с ненасыщенными жирными кислотами, атеросклероз не развивается, так как эти соединения полностью выводятся из организма. При дефиците ненасыщенных жирных кислот в организме холестерин образует с ними соединения, которые откладываются и способствуют возникновению атеросклероза. Содержание холестерина в плазме крови в зависимости от возраста варьируется от 3,11 до 6,48 ммоль/л. Уровень холестерина в плазме крови подвержен колебаниям, это связано с тем, что течение атеросклероза волнообразное, период обострения сменяется периодами некоторой стабилизации. Отмечена группа больных, у которых уровень холестерина остается постоянно высоким, несмотря на лечебные и профилактические мероприятия.

Механизм отложения холестерина. Факторы, способствующие развитию сужения просвета сосуда
Как мы уже неоднократно говорили, холестерин откладывается в стенках сосудов. У лиц с высоким содержанием холестерина в крови (более 6,48 ммоль/л) степень риска отложения холестерина в стенках сосудов возрастает в 4 раза по сравнению с теми людьми, у которых определяется нормаль ный уровень. Накапливаясь, холестерин приводит к утолщению сосудистой стенки изнутри, что сопровождается сужением просвета сосуда и нарушением кровотока (рис. 5).
В организме человека имеются клетки, которые свободно передвигаются и способны самостоятельно проникать через стенки сосудов в ткани и обратно. Эти клетки называются макрофагами. Макрофаги поглощают микробы и чужеродные тела, они выполняют роль санитаров. Содержание макрофагов в крови пропорционально содержанию липидов в плазме крови: при высоком содержании липидов в крови (в частности, холестерина) число макрофагов значительно увеличивается. Количество макрофагов зависит не только от количества липидов в плазме крови, но и от их качественного состава. Если человек употребляет растительные жиры, число макрофагов в 3 раза меньше, чем при употреблении в пищу животных жиров.

Макрофаги, проникая в интиму сосуда (внутренний слой), скапливаются в ней тонким слоем и также вызывают сужение просвета сосуда.

При отложении холестерина в стенке сосуда немаловажное значение имеет состояние самой сосудистой стенки. Формы и размеры отложений неодинаковы. Они могут выглядеть как полоски или как бляшки (пятнышки). Толщина атеросклеротического образования может быть разной, это определяет степень сужения просвета коронарных артерий.
Кроме приведенных выше причин, большое значение в развитии сужения просвета сосуда играет тромбоз сосудов. Тромбоз сосуда – закрытие просвета сосуда сгустком крови. Это явление обусловлено тем, что при атеросклерозе в значительной мере изменяются свойства крови, и об этом мы вам расскажем более подробно.
Наличие атеросклеротической бляшки на стенке сосуда способствует образованию тромба, так как сужение просвета сосуда приводит к изменению скорости кровотока, что создает благоприятные условия для тромбообразования.
Доказано, что перед отложением холестерина в стенке сосуда происходят воспалительные изменения.
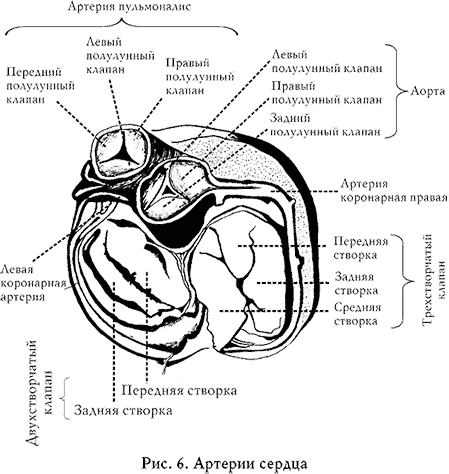
Процесс свертывания крови очень сложен, он определяется взаимоотношением двух систем: системы, способствующей свертыванию крови, и системы, тормозящей процесс свертывания (рис. 6, 7).
У больных атеросклерозом кровь течет медленнее за счет повышенной вязкости. Повышенная вязкость определена содержанием жировых частичек. При атеросклерозе система, способствующая свертыванию крови, практически не изменена, значительно нарушена функция противосвертывающей системы, она значительно снижена, снижается активность фибринолизина, который способствует растворению фибрина, из которого состоит тромб.
Из факторов свертывающей и противосвертывающей систем наиболее изучен гепарин, он был впервые обнаружен в 1887 г. великим русским хирургом Н. И. Пироговым. Гепарин – антикоагулянт, вещество, препятствующее свертыванию крови.
Гепарин – естественный антикоагулянт, всегда присутствует в крови, он активирует фактор просветления, который способствует исчезновению из крови крупных молекул жира, которые появляются после приема жирной пищи, снижает уровень холестерина в крови, тормозит прогрессирование атеросклероза.
Наблюдается тесная связь состояния жирового обмена (уровня холестерина, липопротеидов) и активности факторов свертывания крови. При повышении уровня холестерина повышается свертываемость крови, особенно после приема пищи, богатой животными жирами, в которых содержится большое количество насыщенных жирных кислот. В растительных жирах, наоборот, содержится большое количество ненасыщенных жирных кислот, которые способствуют снижению уровня холестерина в крови, и повышения свертывания крови не происходит.

Следующий фактор, на котором я заостряю ваше внимание, – нервное возбуждение, стресс, нервное перенапряжение (в наше время этот фактор вызывает наибольшее опасение, так как стрессогенность общества значительно повысилась). Выброс норадреналина, которым сопровождается любое нервное потрясение, повышает уровень холестерина и усиливает свертываемость крови. Умеренная мышечная нагрузка ведет к снижению выброса норадреналина и уровня холестерина в плазме крови, что снижает риск тромбообразования.
Для нормального содержания холестерина в крови необходимо определенное количество фосфолипидов (жироподобных веществ, в состав которых входит фосфор).
Наиболее значимым является лецитин, который препятствует отложению холестерина в стенке сосуда, поддерживает стабильность количественного состава сыворотки крови.
Триада липопротеинов
Холестерин в плазме крови не просто передвигается в форме жировых шариков, он переносится внутри протеинового слоя, который предохраняет его от растворения и выведения из организма. Протеиновый слой состоит из трех основных видов липопротеинов:
• липопротеинов высокой плотности (ЛВП);
• липопротеинов низкой плотности (ЛНП);
• липопротеинов сверхнизкой плотности (ЛСНП).
75 % холестерина переносится ЛНП, именно они являются главными виновниками атеросклеротических болезней сердца. Чем выше уровень ЛНП, тем выше общее содержание холестерина в крови, тем больше его осаждается на стенках сосудов.
Около 20 % холестерина переносится ЛВП, которые называются «хорошими», работают на пользу организма, они предохраняют от сердечнососудистых заболеваний.
Доказано, что физические упражнения повышают способность организма очищать кровь от триглицеридов.
Существуют доказательства, что ЛВП предотвращают осаждение холестерина на стенках сосудов. Для повышения уровня ЛВП наиболее эффективны занятия физической культурой, у женщин – нормализация уровня женских половых гормонов.
Около 5 % холестерина переносится частицами ЛСНП, которые образованы триглицеридами.
Роль эндокринной и нервной систем в регулировании уровня холестерина в плазме крови
Нормальное содержание холестерина в плазме крови регулируется в здоровом организме целым рядом систем, ведущими являются нервная (о которой я говорил выше) и эндокринная системы.
При нервном перенапряжении повышается уровень холестерина в крови. Ярким примером служит повышение уровня холестерина у студентов в период сессии, у больных в предоперационном периоде, при длительном и систематическом умственном перенапряжении, при затянувшихся психотравмирующих ситуациях.
Эндокринные железы оказывают выраженное влияние на холестериновый обмен. Половые гормоны имеют большое значение в развитии атеросклероза. До наступления климакса женщины в 7–8 раз реже болеют атеросклерозом, после прохождения периода климакса у женщин атеросклероз встречается так же часто, как у мужчин. Женские половые гормоны препятствуют развитию атеросклероза, отложению холестерина.
Щитовидная железа принимает активное участие в обмене холестерина, при снижении функции щитовидной железы количество холестерина резко повышается, что способствует раннему развитию атеросклероза. При повышении функции щитовидной железы атеросклероз развивается крайне редко, что связано с уменьшением в плазме крови холестерина за счет усиленного выведения его из организма.
Большое значение в процессе развития атеросклероза имеют гормоны поджелудочной железы. При недостаточной выработке инсулина развивается сахарный диабет, при котором устанавливается высокий уровень холестерина в крови, повышенное содержание других липидов и раннее развитие атеросклероза.
Мы вам рассказали о том, что является причиной развития атеросклероза и ишемической болезни сердца. Возникает закономерный вопрос: «Кому грозит развитие ишемической болезни сердца?» Однозначно на этот вопрос не ответит никто. Проблемы с сердцем могут возникнуть у каждого, но существует ряд причин, которые увеличивают риск заболевания. Эти причины называются факторами риска. Существует прямая закономерность: чем больше факторов риска, тем выше шанс развития ишемической болезни сердца.
Факторы риска возникновения ишемической болезни сердца можно разделить на две группы: факторы образа жизни и факторы состояния здоровья.
К факторам образа жизни относят:
• курение;
• неправильное питание;
• стрессы;
• низкую физическую активность.
Факторы состояния здоровья:
• высокий уровень холестерина;
• высокое давление;
• лишний вес;
• диабет;
• старение;
• пол;
• наследственность.
Как видно из приведенных данных, с некоторыми факторами риска, такими, как старение, бороться можно только формально, но помните: человеку столько лет, на сколько он себя чувствует вне зависимости от возраста. Поэтому читайте книгу дальше, и я вам расскажу, что вы сами можете изменить, с чем и как нужно бороться.
Итак, мы постараемся донести до вас естественность и значимость вышеперечисленных факторов риска. Остановимся на самых распространенных из них.
Большое значение имеют лишний вес и ожирение. С тучностью связан еще один фактор риска, наиболее распространенный в современном обществе, – малоподвижный образ жизни, гиподинамия (сидячая работа, езда в автомобиле, сидение перед телевизором и за компьютером). Следует отметить, что в наши дни все больше и больше детей страдают избыточным весом, малоподвижный образ жизни связан с многочасовым просиживанием у экрана телевизора и за компьютером, компьютерные игры заменяют ребенку подвижные игры, прогулки на свежем воздухе. У тучных людей с малоподвижным образом жизни энергетические затраты малы – снижаются процессы обмена веществ, в том числе и жировой обмен. Как следствие, тормозятся процессы разрушения и выведения холестерина, о значении которого при возникновении атеросклероза вам уже многое известно.

Основными нарушениями обмена веществ, способствующими развитию ишемической болезни сердца, являются расстройства липидного, углеродного обмена, мочевой кислоты. Эти нарушения в большей степени алиментарного происхождения, вызванные избыточным потреблением продуктов, и эндогенного, обусловленного врожденными или приобретенными расстройствами метаболизма жиров, углеводов, мочевой кислоты. Причиной избыточного веса является излишнее потребление пищи, калорийность которой превышает энергетические затраты. Очень часто это наблюдается у лиц, которые относятся к еде как к источнику наслаждения.
Существует прямая зависимость между степенью тучности и продолжительностью жизни, между степенью ожирения и возможностью возникновения ишемической болезни сердца. Факты говорят сами за себя.
Продолжительность жизни уменьшается на 14 % при избыточной массе тела, составляющей 10–19 % от нормы; на 26 % – при избыточной массе, составляющей 20–39 % от нормы; на 43 % – при избыточной массе, составляющей более 40 % от нормальной массы тела.
Существуют разработанные таблицы соотношения роста и веса в зависимости от возраста. Следует отметить, что на протяжении многих лет в различных странах пользуются различными формулами для определения идеального веса. Наиболее распространены две основные формулы:
рост (см) – 100 = идеальный вес;
рост (см) – 105 = идеальный вес.
В старшем возрасте применима и приемлема первая формула, для молодого поколения – вторая.
Чтобы объяснить причины тучности, мы постараемся рассмотреть в общих чертах процесс регуляции аппетита.
Процесс регуляции аппетита
В особом образовании головного мозга – гипоталамусе – находится центр, регулирующий потребление пищи.
Снижение содержания сахара в крови стимулирует активность центра и вызывает аппетит. Как только содержание глюкозы достигает определенного уровня, наступает угнетение пищевого центра. Нужно отметить, что, если система регуляции работает правильно, в большинстве случаев длительно сохраняется стабильный вес.
По мнению многих ученых, с возрастом снижается чувствительность пищевого центра к действию глюкозы, чувство сытости наступает при потреблении большого количества пищи.
Если вы не контролируете своих пищевых привычек, то с определенного периода жизни начинается постепенное наращивание массы тела.
Пищевой центр может ввести в заблуждение и молодых людей. Ожирение очень часто наблюдается при переходе от физически активной деятельности к малоподвижному образу жизни, когда сохраняется прежний уровень аппетита и возбудимость пищевого центра, а энергетические затраты организма значительно снижаются. Энергетические затраты организма значительно снижаются и в пожилом возрасте, что при неумеренном потреблении пищи будет также способствовать ожирению.

Как мы уже говорили, избыточное потребление пищи изменяет практически все виды обмена, и в особенности жировой. В организме увеличивается число и размер жировых клеток, которые требуют постоянного пополнения их жиром. Начинается цепная реакция: жир порождает жир. Она приводит к увеличению потребления и выработке жира, его накоплению в организме. При увеличении жира образуется больше инсулина, это, в свою очередь, вызывает повышение аппетита.