
Склеротерапия варикозной болезни. Практическое руководство
Постепенно распространяется метод флебосклерозирования и в других странах СНГ (Р. Э. Асамов [1] – Узбекистан; В. А. Лесько [13] и В. И. Петухов [11] – Беларусь; В. Г. Герасимов – Украина [6] и др.).
Активному продвижению метода пенной склеротерапии в России и странах СНГ способствовал научно-практический семинар «Варикозная болезнь – революция в лечении» с проведением мастер-класса по микропенной склеротерапии под ультразвуковым контролем, которую провел 13 апреля 2007 г. в г. Москва профессор Philip Coleridge Smith из Лондонского института вен.
Таким образом, более чем полуторавековая история флебосклерозирующей терапии приобрела в последние десятилетия второе дыхание. Помимо появления указанных выше высокоэффективных и безопасных склеропрепаратов, это связано, по мнению Г. Д. Константиновой [9,10], также с другими факторами: во-первых, с общей тенденцией хирургии к миниинвазивному лечению, во-вторых, с новыми диагностическими методами (в частности, дуплексное сканирование), позволяющими осуществлять отбор пациентов для склеротерапии. В-третьих – с новым экономическим подходом к лечению хирургических заболеваний, переводу его из дорогостоящих стационаров на амбулаторный этап или же в стационары с коротким сроком пребывания пациента.
И. А. Золотухин и Т. А. Нитецкая [8] указывают на нерешенные стороны рассматриваемой проблемы. По мнению авторов, не выработаны четкие показания к применению флебосклерозирования и оптимальный алгоритм применения метода. Не определены категории больных варикозной болезнью, у которых компрессионная склеротерапия может применяться изолированно или в сочетании с оперативным вмешательством. Нет единого мнения относительно необходимости и регламента эластической компрессии при склеротерапии. Недостаточно четко сформулированы способы предупреждения и лечения возможных осложнений. Все перечисленное, по мнению авторов, подтверждает необходимость дальнейшего многостороннего изучения этого лечебного метода.
Литература1. Асамов Р. Э., Шукуров Б. И. Склерозирующая терапия заболеваний вен нижних конечностей // Ангиология и сосудистая хирургия. – 2000.3 (приложение). – С. 10–11.
2. Беликов Л. Н., Суковатых Б. С., Родионов О. А. и др. Склеротерапия недостаточных перфорантных вен голени // Материалы третьей конференции ассоциации флебологов России. Ростов-на-Дону. – 2001. – С. 22–23.
3. Беляев М. В. Амбулаторное лечение варикозной болезни. Новокузнецк. – 2001. – 134 с.
4. Богачев В. Ю., Золотухин И. А. Первый опыт применения «FOAM-FORM» в склеротерапии. // Матер. 3-й конф. АФР. Ростов-на-Дону. – 2001. – С. 149.
5. Богачев В. Ю. Флебосклерозирующее лечение варикозной болезни. Современное состояние вопроса // Амбулаторная хирургия. – 2001. – № 2 (2). – С. 27–30.
6. Герасимов В. Г., Герасимов В. В. Организационно-тактические принципы хирургического лечения варикозной болезни нижних конечностей // Ангиология и сосудистая хирургия. – 2000.3 (приложение). – С. 41–42.
7. Даудярис Й. П. Болезни вен и лимфатической системы конечностей. – М. – 1984. – 192 с.
8. Золотухин И. А., Нитецкая Т. А. Флебосклерозирующее лечение варикозной болезни нижних конечностей (обзор литературы) // Варикозная болезнь. Компрессионная склеротерапия. Москва. – 1999. – С. 91–95.
9. Константинова Г. Д., Зубарев А. Р., Градусов Е. Г. Флебология. – М.: Издательский дом Видар-М. – 2000. – 160 с.
10. Константинова Г. Д. Спорные вопросы современной склеротерапии варикозной болезни вен нижних конечностей // Ангиология и сосудистая хирургия. – 1999. – Том 5. – № 4. – С. 71–74.
11. Косинец А. Н., Петухов В. И. Варикозное расширение вен нижних конечностей. – Витебск. – 2002. – 200 с.
12. Крылов А. Ю., Шулутко А. М., Наговицин Е. С., Сафонов М. В. Компрессионная склеротерапия в комплексном лечении больных варикозной болезнью. – Ангиология и сосудистая хирургия. – 2000. – т. 6, № 1. – С. 49–54.
13. Лесько В. А., Янушко В. А. Щадящая и эстетичная хирургия варикозной болезни. – Брест. – 2004. – 120 с.
14. Маммамтавришвили Д. Г., Никурадзе С. Л. К вопросу об инъекционном лечении варикоза нижних конечностей на основании 8842 собственных случаев // Вестник хирургии. – 1937. – т. 1, кн.135. – С. 5.
15. Опокин А. А. Варикозное расширение вен нижних конечностей. Руководство по общей хирургии: Т. 2., 1 изд. – Томск: Изд-во ТГУ, 1930. – С 335–338.
16. Савельев В. С., Константинова Г. Д., Богачев В. Ю., Игнатенко С. М. Современный взгляд на склеротерапию варикозных вен нижних конечностей // Грудная и сердечно-сосудистая хирургия. – 1992. – № 7/8. – С. 4–6.
17. Стойко Ю. М., Шайбаков Е. В., Сабельников В. В. Флебосклерозирующее лечение варикозной болезни и телеангиэктазий // Ангиология и сосудистая хирургия. – 2001. – т. 7. – № 2. – С. 49–52.
18. Шиманко А. И., Дибиров М. Д., Васильев А. Ю. и др. Двухлетний опыт эхосклеротерапии недостаточных перфорантных вен у больных с хронической венозной недостаточностью // Ангиология и сосудистая хирургия. – 2000. – № 3 (приложение). – С. 187.
19. Benigni JP, Sadoun S et al.: Télangiectasies et varices réticulaires – Traitement par la mousse d’Aetoxisclérol à 0.25 % – Présentation d’une etude pilote. Phlébologie 1999; 52 (3): 283–289
20. Brann N: Ist die artificielle Thrombosierung erweiterter Venen die Methode der Wahl? Blätter f Beinhlkd 1927; 8: 10–12.
21. Breu FX, Guggenbichler S: European Consensus Meeting on Foam Sclerotherapy, April 4–6, Tegernsee, Germany. Dermatol Surg 2004; 30:709–717.
22. Brizzio E, Avromic A, De Simone J: Appréciation de l’effect sclérosant avec l’emploi de l’echographie veineuse et le Doppler 9th World Congress of Phlebology, Sept. 1986, Kyoto. P. 95.
23. Buess H: Die historischen Grundlagen der intravenösen Jnjektionen. Ein Beitrag zur Medizingeschichte des 17.Yahrhunderts, Verlag H. R. Sauerländer & Co, Aarau, Schweiz.
24. Cabrera J, Cabrera Garcia-Olmedo: Nuevo Método de sclerosis en las varices tronculares. Patologia vascular 1995; 4: 55–57.
25. Elsholz JS: Clysmatica nova, Coloniae Brandenburgicae, 1667, Reprograf. Nachdr. D.2. Ausgabe Berlin 1667 Gg Olms 1966.
26. Fegan G. Varicose Veins. L., 1967.
27. Fegan WG. Varicose veins: compression scleroterapy. London: Heinemann Medical Books 1967.
28. Fegan WG. Continuous compression technique for injecting varicose veins. Lancet 1963; 2:109.
29. Flückiger P: Nicht-operative retrograde Varicenverödung mit Varsylschaum. Schweiz med Wochenschr 1956; 48: 1368–1370.
30. Flückiger P: Beitrag zur Technik der ambulanten Varicenbehandlung. Die med Welt 1963; 12: 617–621.
31. Foote RR: Chapter ΙΙ The Injection treatment. In: Foote RR editor. Varicose veins, haemorrhoides and other conditions. London: HK Lewis & Co. Ltd., 1944: 13–44.
32. Frullini A: The sclerosing foam in the treatment of teleangectasia and varicose veins: new techniques for production of a foam with sterile air. Acp 14th Annual Congress 2000.
33. Garcia-Mingo J: «Foam medical system»: a new technique to treat varicose veins with foam. In: Henriet JP, editor. Foam sclerotherapy state of the art. Editions Phlebologiques Francaises 2002; 45–50.
34. Gillesberger W: Die Ausrüstung des phlebologisch tätigen Dermatologen. Z Hautkrankheiten 1969; 44 (18): 669–674.
35. Hamel-Desnos C, Desnos P, et al.: Nouveautés thérapeutiques dans la prise en charge de la maladie variqueuse: echo-sclérotherapie et mouse. Phlébologie 2003; 56(1): 41–48.
36. Hamel-Desnos C, Desnos P, Wollman JC et al.: Evaluation of the Efficacy of Polidocanol in the Form of Foam Compared With Liquid Form in Sclerotherapy of the Creater Saphenous Vein: Initial Results. Dermatol Surg 2003; 29(12): 1170–1176.
37. Hauer G: Patentschrift DE34 17 182 C2. Zwillings-Spritzen-set. 1984.
38. Henschel O: Varizenverödung, Sklerosierungstherapie Chem. Fabr. Kreussler, Wiesbaden-Biebrich, 1973.
39. Holzegel K: Über Varizenverödungsmittel. Zentralbl f Phleb 1970; 1:9.
40. Hübner K: (Hrsg.) Praktische Sklerotherapie. Viavital Verlag GmbH Essen 2005.
41. Imhoff E, Stemmer R: Classification et méchanisme des sclérosants, Communications de la Société Française de Phlébologie, 4.5.1968.
42. Imhoff E: Experimentelle Daten über neue und bekannte Sklerosirungsmittel, Zentralbl f Phleb 1968: 99–104.
43. Knight RM, Vin F, Zygmunt JA: Ultrasonic guidance of injection into the superficial venous system. Phlébologie, 1989. A Davy, R Stemmer, 1989. John Libbey Eurotext Ltd, pp. 339–341.
44. Linser K: Die Behandlung der Krampfadern mit intravarikösen Kochsalzinjektionen. Dermatol Wschr 1925; 81: 1345–1351.
45. Linser P: Die Behandlung der Krampfadern. Ther Gegenwart 1925; 1:19–23.
46. Lunkenheimer E: Erfahrungsbericht über Aethoxysklerol-Kreussler. Institut für Beinleiden, Mainz 1967.
47. Mayer H, Brücke H: Angiologie – Zur Ätiologie und Behandlungen der Varizen der unteren Extremitäten. Chir Prax 1957; 4:521–528.
48. Monfreux A: Traitment sclérosant des troncs saphéniens et leurs collaterals de gros caliber par la méthode mus. Phléboligie 1997; 50 (3): 351–353.
49. Orbach EJ: Sclerotherapy of Varicose Veins – Utilization of an intravenous air block. Am J Surg 1944; LXVI(3): 362–366.
50. Orbach EJ, Petretti AK: The thrombogenic property of foam of a syntetic anionic detergent (Sodium Tetradecyl Sulfate N. N.R). Angiol 1950; 1: 237–243.
51. Orbach EJ: Contributions to the therapy of the complex. J Int College Surgeons 1950; 6: 765–771.
52. Ouvry P, Barrelier MT et al.: Sclerotherapy of the long saphenous vein with foam of Lauromacrogol. A prospective duplex controlled randomized study. Protocol and virst result. Int Angiol 2001; 20, Suppl 1: 343.
53. Pravaz M: Sur un nouveau moyen d ̀operér du sang dans les artéres, applicable à la guérison des anevrismes. Bulletin Général de Thérapeutique, 15.4.1853.
54. Ree A: Etamolin foam in the treatment of varicose veins. A new method. Acta Dermatovenerol 1953; 33: 435–436.
55. Sadick NS: Sclerotherapy of varicose and teleangiectatic leg veins. Minimal sclerosant concentration of hypertonic saline and its relation ship to vessel diameter // J. Dermatol. Surg. Oncol. – 1991. – № 17 (1). – Р. 65–70.
56. Sadoun S, Benigni JP: A video tape: The treatment of varicosities and teleangiectases with TDS or lauromacrogol foam. Abstract UIP ‘98 1998.
57. Schadeck M: Etude par Doppler et echotomographie de l’évolution des veines saphénes sous traitement sclérosant. Communication au 19ème Congrès de Pathologie Vasculaire, Paris, 14 March 1985.
58. Scharff P: Ein Neues Verfahren der intravenösen Behandlung der Varicositäten der Unterextremitäten. Berliner klin Wochenschr 1910; 13: 582–589.
59. Sigg K: Neuere Gesichtspunkte zur Technik der Varicenbehandlung. Ther Umsch 1949; 6(9): 127–134.
60. Sigg K: Varizen, Ulcus cruris und Thrombose. Springer-Verlag, Berlin/Heidelberg/NewYork (4. Aufl.) 1976, S. 349–370.
61. Sicard JA.; Gaugier L: Traitement des Varices. Masson, Paris 1931.
62. Sicard JA. Le Traitement des Varices par les injections intravarigueuses de Carbonate de soude. Marseille Med 1920; 57 (97):183.
63. Stemmer R, Kopp C, Voglet P: Physikalische Studie der Sklerosirungsinjection. Zentralbl Phlebol 1970; 9(2): 112–123.
64. Stemmer R: Zur Geschichte der Sklerosierung aus Französischer Sicht. In: Bischof J, Groβman K, Scholz A: Phlebologie. Von dem Empirie zur Wissenschaft. Medicon Verlag, München 1990.
65. Tessari L: Nouvelle technique d’obtention de la scléromousse. Phlébologie 2000; 53 (1): 129.
66. Tessari L, Cavezzi A, Frullini A: Preliminary experience with a new sclerosing foam in the treatment of varicose veins. Dermatol surg 2001; 27: 58–60.
67. Tournay R: La technique des injections sclerosantes intravarigueuses. Concours Med 1928; 50: 1878.
68. Tournay R: Les Varices. Pratique des injections sclerosantes. Maloine, Paris 1928.
69. Tournay R: La sclerose des Varices. L ̀Expansion, Paris 1972.
70. Wollman JC: Schaum – zwischen Vergangenheit und Zukunft 8. Bonner Venentage 15.-16. Feb.2002.Vasomed 2002; 16(1): 34–35.
71. Wollman JC: The history of sclerosing foams. Dermatol Surg 2004; 30: 694–703.
Глава 2
Анатомия поверхностных вен ног
Венозная система нижних конечностей условно подразделена на 3 системы: глубокую, поверхностную и перфорантную. Анатомия глубоких вен подробно описана в многочисленных изданиях и нами специально опущена. Остановимся на особенностях поверхностной и перфорантной систем вен.
Вены тыла стопы образуют кожную тыльную дугу, которая продолжается в виде медиальной и латеральной краевых вен на голень. На подошвенной поверхности стопы формируется подошвенная подкожная дуга.
Подкожные вены голени представлены основными подкожными магистралями – большой и малой подкожной венами. Роль поверхностных вен в оттоке крови из нижней конечности невелика. Они собирают кровь из кожи и подкожной клетчатки. Поэтому склеротическая окклюзия большой и малой подкожных вен не вызывает нарушений гемодинамики конечности.
Большая подкожная вена (Рис. 2.1) начинается из медиальной краевой вены стопы, проходит впереди медиальной лодыжки. Здесь вена хорошо видна и пальпируется, так как лежит на костном основании, легко пунктируется.
На голени ствол БПВ располагается по передневнутренней поверхности, вдоль медиального края большеберцовой кости. В нижних 2/3 голени вена лежит во втором листке поверхностной фасции голени и прочно связана соединительнотканными перемычками с глубокой фасцией, в связи с чем она реже расширяется, а само расширение прямолинейное, тубулярное, без вариксов. У худощавых субъектов ствол вены на голени может пальпироваться. Необходимо помнить, что в этой зоне к вене интимно прилегает подкожный нерв, который может быть поврежден при оперативном вмешательстве и паравазальных инъекциях и стать причиной постлечебных парестезий и каузалгий.
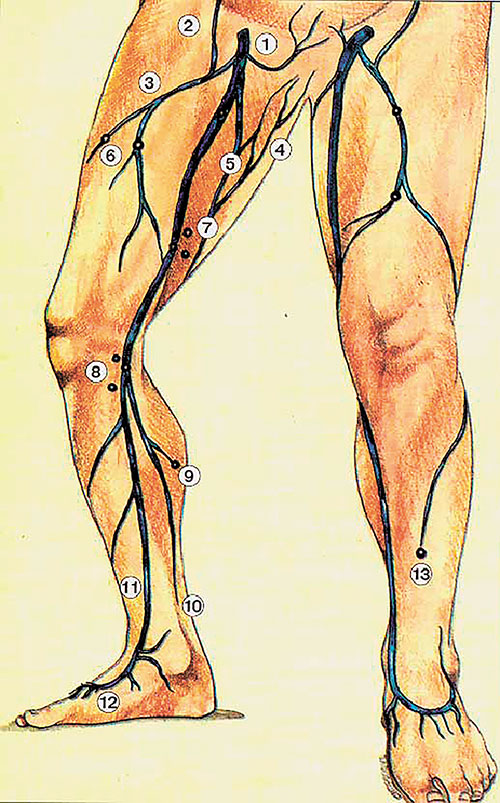
Рис. 2.1. Анатомия большой подкожной вены (из [1]): 1. Наружная срамная вена. 2. Поверхностная надчревная вена. 3. Латеральная добавочная подкожная вена. 4. Перинеальные вены. 5. Медиальная добавочная подкожная вена. 6. Перфоранты к латеральной добавочной вене. 7. Перфорантные вены Додда. 8. Перфорантные вены Бойда. 9. Медиальные икроножные перфорантные вены. 10. Задняя арочная вена. 11. Большая подкожная вена. 12. Медиальная краевая вена. 13. Малоберцовая перфорантная вена
В верхней трети голени в основной ствол БПВ впадают 2 крупных притока: передняя вена голени или передняя арочная, и задняя арочная вена, или вена Леонардо (Рис. 2.1, 2.4, 2.5). С последней связаны постоянные перфоранты группы Коккетта.
В области колена ствол БПВ расположен наиболее поверхностно, в половине случаев под самой кожей, что нужно учитывать при подборе концентрации склерозанта, чтобы не получить чрезмерной реакции вены, развития перифлебита и всех вытекающих из этого последствий.
Пройдя по медиально-вентральной части коленного сустава, ствол вены на границе нижней и средней третей бедра переходит в канал, образованный расщеплением поверхностной фасции бедра, что отчетливо видно при эхографии (симптом «глаз фараона»). Примерно в 70 % случаев БПВ на бедре представлена одним стволом, у каждого четвертого встречается два ствола, которые в овальной ямке соединяются в один. Это нужно учитывать при склероотерапии: добавочный ствол может стать причиной рецидива флебэктазии. Ширина просвета ствола БПВ в норме на бедре 0,4–0,5 см.
Место впадения БПВ в бедренную вену получило название сафенофеморального соустья (Рис. 2.2). Располагается оно в овальном отверстии широкой фасции бедра. По отношению к паховой складке, на основании данных дуплексного сканирования, у 86,5 % обследованных нами пациентов соустье локализовалось по складке, у 7,7 % – дистальнее ее на 1–2 см, у 5,8 % – проксимальнее складки на 1–3 см [3]. В паховой области вена располагается поверхностно, под тонкой фасциальной пластинкой, и имеет большое количество притоков.
Из наиболее постоянных притоков БПВ в зоне соустья следует назвать v. pudenda externa, v. epigastrica superficialis, v. circumflexa ilii superficialis, v.saphena accessoria medialis, v. saphena accessoria lateralis.
Остиальный клапан находится непосредственно в месте впадение БПВ в бедренную вену. На расстоянии 1–2 см от клапана в большую подкожную вену впадают наиболее постоянные приустьевые притоки v. pudenda externa, v. epigastrica superficialis, v. circumflexa ilii superficialis. Анатомия дистальных бедренных притоков БПВ более вариабельна.
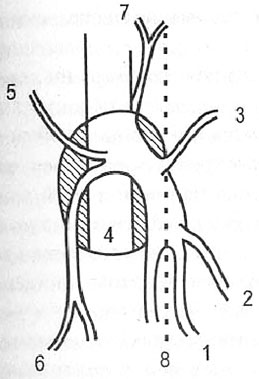
Рис. 2.2. Схема сафенофеморального соустья: 1. V. saphena magna. 2. V.saphena accessoria medialis. 3. V.pudenda externa. 4. V.femoralis communis. 5. V. circumflexa ilii superficialis. 6. V. saphena accessoria lateralis. 7. V. epigastrica superficialis
Из приустьевых притоков для флеболога представляют интерес вены, дренирующие бедро, так как в них развивается варикоз, с этими венами приходится «работать» при склеротерапии. Добавочные вены бедра, помимо основного оттока в БПВ, имеют связь с глубокими венами через перфоранты бедра, которые могут быть причиной флебэктазии притоков вне связи с рефлюксом из соустья.
Вследствие особенностей анатомии и манипуляций большая и малая подкожные вены для удобства условно разделены нами [3] на сегменты (Рис. 2.5). Нумерация их осуществлена в ретроградном венотоку направлении – по ходу проведения ультразвукового исследования, операции и нисходящего варианта склеротерапии.
Первым сегментом обозначен участок большой подкожной вены от СФС до средней трети бедра, до перфорантов группы Додда. Особенностями анатомии данной локализации БПВ являются расположение ее в собственном фасциальном футляре, отсутствие перфорантов, малое число притоков. Это затрудняет визуализацию, пальпацию и пункцию вены, однако позволяет успешно окклюзировать данный участок вены на протяжении при дистальных инъекциях.
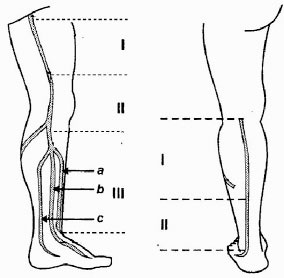
Рис. 2.3. Сегменты подкожных вен (объяснение в тексте)
Под II-м сегментом подразумевается часть ствола от указанной выше точки до верхней трети голени – места слияния притоков голени в один ствол. Анатомическая особенность данной локализации (наличие значимых перфорантов, подкожное расположение в области колена, обилие притоков) позволяет технически легко пунктировать ствол, но накладывает дополнительную ответственность при склеротерапии в плане возможных осложнений (гиперпигментация) и рецидивов флебэктазии (перфорантный рецидив, неоваскулогенез).
III-й сегмент включает участок БПВ на голени. Этот сегмент вены характеризуется обилием притоков основного ствола, наличием большого числа перфорантных вен, частотой развивающихся здесь трофических осложнений и связанными с этим особенностями терапевтических мероприятий. В III сегменте БПВ мы выделили подсегмент IIIa – передний (передняя арочная вена голени), IIIb – основной ствол, продолжение v. marginalis medialis и IIIc – задняя арочная вена.
Малая подкожная вена (Рис. 2.4) исходит из латеральной краевой вены стопы. На голени ствол вены идет по наружному краю ахиллова сухожилия, затем ложится на заднюю поверхность, приближаясь к средней линии голени, и впадает между головками икроножной мышцы в подколенную вену. Диаметр МПВ в верхней трети голени в норме составляет 0,2–0,3 см.
В подколенной ямке вена чаще всего делится на две ветви: одна из которых вливается в подколенную вену, вторая – в начальную часть v.profunda femoris. По данным R. Мау [12], в 32 % случаев МПВ впадает в большую подкожную, имеются варианты ее впадения в бедренную, притоки глубокой вены бедра, суральные вены.
В месте слияния малой подкожной и подколенной вен формируется сафенопоплитеальное соустье, анатомия которого крайне вариабельна. По данным одних авторов, в 7–8 % случаев соустье находится на уровне щели коленного сустава, в 60 % – на 1–3 см проксимальнее щели, у остальных – в нижней трети бедра. В то же время L. Fowkes, S. Darke [9] считают, что во всех случаях СПС располагается выше уровня щели коленного сустава (в среднем на 2,7 см).
Примерно в 50 % случаев МПВ сопровождается маленькой артерией, a.saphena parva, которая интимно прилегает к вене, иногда винтообразно ее огибая. На всем протяжении вену сопровождает медиальный суральный кожный нерв (n. cutaneus surae medialis). Сафенопоплитеальное соустье располагается в непосредственной близости от подколенной артерии и большеберцового нерва. Все эти топографические взаимоотношения надо иметь в виду при операции и при склеротерапии малой подкожной вены. Анатомические особенности МПВ состоят в том, что она короче и меньше калибром, чем БПВ, в ствол впадает очень мало боковых ветвей, и он имеет на своем протяжении малую связь с глубокой венозной системой.
Конец ознакомительного фрагмента.
Текст предоставлен ООО «ЛитРес».
Прочитайте эту книгу целиком, купив полную легальную версию на ЛитРес.
Безопасно оплатить книгу можно банковской картой Visa, MasterCard, Maestro, со счета мобильного телефона, с платежного терминала, в салоне МТС или Связной, через PayPal, WebMoney, Яндекс.Деньги, QIWI Кошелек, бонусными картами или другим удобным Вам способом.
Вы ознакомились с фрагментом книги.
Для бесплатного чтения открыта только часть текста.
Приобретайте полный текст книги у нашего партнера:
Полная версия книги
