Инструментальная диагностика и мониторинг немедикаментозного лечения неалкогольной жировой болезни печени
1.5. Обсуждение алгоритмов диагностики и мониторинга неалкогольной жировой болезни печени
Согласно Российским клиническим рекомендациям по диагностике и лечению НАЖБП среди пациентов с наличием доказанных ассоциированных состояний (ожирение, СД 2 типа, дислипидемия, МС) показано скрининговое обследование [8, 25, 30, 40, 43, 66, 70, 71]. Следует отметить, что обследование родственников пациентов с НАЖБП в формате скрининга к проведению не рекомендуется, что можно поставить под сомнение, в виду того, что имеются данные о возможности наличия генетических особенностей адипоцитов разных индивидуумов, которые могут оказать влияние на темп развития ожирения, а также в условиях одной семейной ячейки общества могут иметь место одинаковые факторы риска возникновения данного заболевания. Российское общество по изучению печени и Российская гастроэнтерологическая ассоциация в 2016 г. опубликовало ряд диагностических методов, направленных на подтверждение наличия у пациента инсулинорезистентности, метаболического синдрома, НАЖБП, но на данный момент нет четкой структуры последовательности применения данных методик у пациентов с различными проявлениями данной патологии.
По-другому ситуация складывается в клинических рекомендациях по диагностике и лечению НАЖБП, представленных Европейскими ассоциациями по изучению болезней печени, диабета и ожирения. Помимо перечисления и описания возможных методов, специалисты публикуют определенный алгоритм действия врача по отношению к пациенту с подозрением на наличие НАЖБП и метаболических факторов риска для оценки и мониторинга тяжести заболевания.
Так, при наличии у пациента метаболических факторов риска, первым диагностическим этапом служит ультразвуковое исследование в В-режиме, выявление биомаркеров стеатоза (FLI, SteatoTest, шкала содержания жира при НАЖБП (табличные данные), на основании которых все пациенты подразделяются на две условные группы: с наличием стеатоза печени и с его отсутствием. Всем пациентам также выполняется исследование печеночных ферментов (АЛТ, АСТ, ГГТ). Все пациенты, у которых имеются изменения уровня печеночных ферментов (любое повышение активности АЛТ, АСТ, ГГТ) направляются к специалисту (врач-гастроэнтеролог, врач-гепатолог) для выявления хронических заболеваний печени, детальной оценки тяжести заболевания (метод определяется специалистом), при необходимости проведения биопсии печени и начала мониторинга заболевания, либо его терапии [23, 26, 31, 42, 49, 85]. В случае, если у пациентов с наличием стеатоза по данным 1 этапа обследования выявляется нормальный уровень печеночных ферментов следующим этапом является оценка сывороточных маркеров фиброза (NFS, FIB-4, FibroTest, FibroMeter, ELF). При выявлении низкого риска возникновения фиброза печени (F0, F1) пациент идет по пути 2-х летнего наблюдения с периодическим контролем печеночных ферментов и биомаркеров фиброза, а при выявлении среднего или высокого риска (F3, F4) пациент направляется к специалисту гастроэнтерологического профиля с проведением вышеуказанных манипуляций (выявление других заболеваний печени, оценка степени его тяжести, проведение биопсии, мониторинга, лечения патологии). Обращает на себя внимание отсутствие стадии фиброза F2 в обоих случаях, что затрудняет дальнейшую тактику с пациентами данной группы. А также отсутствие рекомендации о применении инструментальных методов исследования для выявления/подтверждения фиброза печени. В частности, применение метода ультразвуковой эластографии на начальном этапе обследования пациентов позволило бы снизить общую стоимость исследования и время, которое расходуется на проведение анализа содержания сывороточных биомаркеров фиброза печени, и, соответственно, быстрее приступить к оказанию помощи пациенту. Если на 1 этапе у пациента не выявляется стеатоз печени, и уровень печеночных ферментов находится в рамках нормальных значений, то рекомендуется динамическое наблюдение в течение 3-5 лет с периодическим проведением УЗИ и оценкой уровня печеночных ферментов. Остается неясным, что подразумевают авторы под УЗИ: обзорное УЗИ органов брюшной полости в В-режиме, или же возможность дополнения другими методиками: ЦДК, эластография, определение коэффициента затухания ультразвуковой волны.
Также остается открытым вопрос по оценке наличия признаков стеатогепатита, на данный момент подавляющее большинство визуализационных инструментальных методов, несмотря на их высокую информативность, не позволяет оценить степень воспалительной активности. В связи с этим с целью верификации диагноза необходимо использование лабораторных тестов, некоторых случаях – пункционной биопсии [74, 92, 100, 108, 117].
По мнению многих авторов биомаркеры и шкалы оценки фиброза, а также ТЭ являются неинвазивными методами выявления пациентов с отсутствием и/или низким риском развития выраженного фиброза/цирроза печени; сочетание лабораторных биомаркеров/показателей ТЭ обеспечивает дополнительную эффективность и позволяет в ряде случаев не использовать биопсию печени; обзор динамики прогрессирования фиброза в клинике можно проводить с использованием комбинации биомаркеров/шкал и ТЭ, однако эффективность этого вектора требует подтверждения; при выраженном фиброзе или циррозе печени эффективность сывороточных биомаркеров/шкал и/или ТЭ недостаточна, диагноз необходимо подтверждать с использованием гистологического исследования биоптатов печени, учитывая клиническое состояние пациента; у части пациентов с высоким риском прогрессирования заболевания мониторинг должен включать повторение биопсии печени через 5 лет периода наблюдения [163, 166, 205, 212]. Также обращает на себя внимание тот факт, что транзиентная эластография является «слепым» методом исследования и не позволяет выбрать зону интереса, что ставит под вопрос возможность ее применения у пациентов с НАЖБП, когда решается вопрос о прогнозировании уровня смертности и вектора дальнейшей терапии заболевания [75, 98, 105, 116, 124, 127].
1.6. Проблема референтного метода в лучевой диагностике при стеатозе печени
В настоящий момент в арсенале специалистов имеется огромный пул, как лабораторных, так и инструментальных методов выявления, стадирования и определения степени тяжести НАЖБП, которые, дополняя друг друга, позволяют врачу комплексно оценить заболевание. Активно ведутся исследования, посвященные созданию новых диагностических технологий, таким образом имеется острая необходимость в наличии спектра референтных методик. Наиболее активно в РФ в данной роли выступают методы МРТ (в том числе МРС), КТ/МСКТ и биопсия печени. В странах Европы биопсия печени с целью определения стадии фиброза может быть заменена ультразвуковой эластографией [161, 200, 206, 209, 233, 267].
Применение МРТ и МРС имеет ряд особенностей. Среди них: высокая стоимость медицинского оборудования, громоздкость самих аппаратов, занятость диагностикой других нозологий, что затрудняет его широкое распространение среди районных МО, высокая стоимость проведения самого исследования, что не способствует активной научно-исследовательской деятельности [121, 173, 231, 232, 245].
В случае с МСКТ органов брюшной полости мы также имеем возможность говорить о высокой чувствительности и специфичности получаемых результатов, но помимо всех вышеперечисленных недостатков (громоздкость, дороговизна оборудования и исследования), КТ также обладает высокой лучевой нагрузкой (в среднем 13 мЗв для исследования органов брюшной полости), что не позволяет с этической точки зрения рутинно проводить данный метод исследования пациентам с НАЖБП ни с точки зрения мониторинга заболевания, ни с научно-исследовательской целью [55, 75, 116, 176, 218, 239, 260].
Биопсия печени с последующей оценкой гистологических микропрепаратов по шкалам NAS и/или SAF, несомненно, в настоящий момент является «золотым стандартом» диагностики НАЖБП, но имеет ряд абсолютных и относительных противопоказаний, зависит от опыта специалиста, занимающегося малоинвазивными технологиями, от опыта патоморфолога, эффективность методики связана с наличием инструментальных визуализирующих методов. Также проведение биопсии печени в большинстве случаев затрудняет низкая комплаентность пациентов, в особенности пациентов с НАЖБП на стадии стеатоза и стеатогепатита, в большинстве случаев никак не проявляющего себя клинически [38, 52, 57, 72, 74, 94, 107, 112, 133, 163, 175, 193].
Ультразвуковое исследование стеатоза печени при помощи методики CAP коррелирует с показателями гистологического исследования печени, но в виду отсутствия возможности визуализации органа в В-режиме, имеется высокая вероятность получения некорректных данных [53, 74, 109, 110, 114, 118, 161, 206, 269].
ДРА в режиме «Все тело» может быть использована в качестве референтного метода определения метаболического синдрома и распределения жирового сектора в организме, но данный метод имеет ограничение в определении стеатоза печени, что требует проведения усовершенствования алгоритма программного вычисления висцерального ожирения и стеатоза внутренних органов [121, 152, 165, 176, 178, 223, 232].
Высокоспецифичные методы исследования метаболического синдрома и НАЖБП (гидростатическое взвешивание, сцинтиграфия печени, определение поглощения организмом Калия-40 и нейтронно-активационный анализ in vivo) не могут быть использованы в качестве референтных методов исследования исключительно за счет своей малой распространенности в МО и научно-исследовательских центрах.
С учетом всего вышеперечисленного, возникает острая необходимость поиска дополнительной методики или комплекса методов, которые бы позволили без ущерба для состояния (физического, психологического, финансового) пациента с НАЖБП с высокой точностью определить стадию заболевания (НАС, НАСГ, фиброз, цирроз печени), а также в оптимальном случае качественно и количественно оценить степень выраженности стеатоза печени с целью возможности осуществления профилактических действий, в том числе и в динамике, а также прогнозировать дальнейшее течение патологии и развитие осложнений [7, 14, 17, 19, 21, 23, 29, 39, 42, 52, 92].
Несмотря на большое количество научных работ, посвященных лабораторной и инструментальной диагностике НАЖБП, в том числе ультразвуковой, недостаточно освещенными остаются вопросы:
Критерии прогнозирования дальнейшего течения НАЖБП.
Возможности усовершенствования методики немедикаментозного лечения пациентов с НАЖБП.
Наиболее эффективного использования диагностических возможностей мультипараметрического УЗИ в рамках этапных диагностических алгоритмов неинвазивного мониторинга НАЖБП.
Не достаточного количества исследований по критериям количественной оценки стеатоза печени в процессе немедикаментозного лечения НАЖБП.
Глава ІI.
Результаты оригинального научного исследования
2.1. Материалы и методы исследования
В процессе выполнения плановой научной работы на базе Проблемной научно-исследовательской лаборатории «Диагностические исследования и малоинвазивные технологии» ФГБОУ ВО Смоленского государственного медицинского университета за период 2018-2022 гг. обследовано 263 пациентов с предварительным диагнозом неалкогольная жировая болезнь печени. Все пациенты были ознакомлены с формой информированного согласия, задали интересующие их вопросы по поводу своего участия в исследовании и получили на них от врача-исследователя исчерпывающие ответы. Пациентам в доступной форме были изложены аспекты, касающиеся всех преимуществ и возможных неудобств участия в исследовании. После чего, пациентом и врачом подписывались два экземпляра согласия, один из которых выдавался пациенту на руки.
Критериями включения пациентов в исследование являлись:
– возраст старше 18 лет;
– способность понять и подписать письменную форму информированного согласия после ознакомления с информационным листком пациента (приложение 1, 2).
– ИМТ ≥ 25 кг/м2;
– >33% жировой ткани у женщин, >20% – у мужчин по данным нБИМ (данный критерий включения не учитывался у пациентов с очаговой жировой инфильтрацией печени);
– стабильный вес в течение последних 3 месяцев (допускаются колебания до 5% от начальной массы тела);
– НАЖБП по результатам клинического, лабораторного и/или инструментального методов исследований;
– употребление алкоголя не более 30 г в день для мужчин и 20 г в день для женщин (< 2 баллов по опроснику CAGE) на момент набора в исследование;
– <7 баллов согласно тесту для выявления расстройств, обусловленных употреблением алкоголя AUDIT;
– согласие пациента воздержаться от алкоголя в количестве более 21 порции в неделю для мужчин или более 14 порций в неделю для женщин (одна порция алкоголя соответствует 285 мл пива, 1 рюмке спирта (25 мл) или 1 бокалу вина (125 мл) во время участия в исследовании на протяжении максимального срока 3 года;
– согласие пациента пройти немедикаментозное лечение ожирения в формате рационального питания и физической активности.
Критериями невключения/исключения пациентов из исследования являлись:
– возраст младше 18 лет;
– наличие заключения нарколога о наличии у пациента алкогольной зависимости;
– острые или хронические токсические и/или вирусные гепатиты;
– другие известные причины хронического заболевания печени (первичный билиарный холангит, первичный склерозирующий холангит, аутоимунный гепатит, болезнь Вилсона, гемохроматоз, перегрузка железом, дефицит альфа-1-антитрипсина.
– цирроз печени согласно клинико-лабораторно-инструментальным данным;
– артериальная гипертензия более 5 лет в анамнезе высокого и очень высокого риска или текущая неконтролируемая гипертензия;
– АСТ> 5 × верхний предел нормы (ВПН) на скрининге;
– АЛТ> 5 × верхний предел нормы (ВПН) на скрининге;
– снижение массы тела, определяемое как ≥ 7% массы тела, в результате бариатрической хирургии в последние 5 лет или запланированная на время проведения исследования бариатрическая операция (включая бандажирование желудка и рукавную резекцию желудка);
– не синусовая аритмия;
– ХСН IIБ ФК III-IV в соответствии с функциональной классификацией NYHA;
– инфаркт миокарда (ИМ) или острый коронарный синдром в анамнезе
– для лиц в возрасте от 40 до 65 лет 10-летний абсолютный риск фатальных сердечно-сосудистых осложнений по шкале SCORE> 4% (высокий) – в случае возможности адекватного применения данной шкалы [196, 211];
– расстояние от кожи передней брюшной стенки по средней линии живота на уровне 4-5 поясничных позвонков до капсулы печени >70 мм, определенным методами УЗИ/МРТ/МСКТ;
– инсульт или транзиторная ишемическая атака в анамнезе;
– острые воспалительные заболевания почек или обострение хронического процесса;
– ХБП 2, 3, 4 или 5 стадия в соответствии с классификацией KDOQI, которая определяется по рСКФ, рассчитанной по формуле CKD-EPI;
– активные серьезные инфекции, требующие парентеральной терапии (парентерального введения антибиотиков или противогрибковых препаратов), в течение 30 дней до визита скрининга;
– желудочно-кишечное кровотечение: признаки активного кровотечения из язвы желудка, 12-перстной кишки или пищевода;
– острые или хронические диспепсические расстройства;
– острое или частые обострения хронического инфекционного заболевания органов дыхательной системы (трахеит, бронхит, пневмония);
– ревматические заболевания;
– злокачественная опухоль: наличие в анамнезе злокачественной опухоли в течение 2-х лет до начала набора в данное исследование;
– СД 1 типа;
– прием лекарственных препаратов (нифедипин, тамоксифен, амиодарон, аспирин, глюкокортикоиды, дилтиазем, метотрексат) на постоянной основе;
– текущее или планируемое лечение методом лучевой терапии, цитотоксическими химиотерапевтическими средствами и иммуномодулирующими агентами (такими как интерлейкины и интерфероны);
– беременность;
– грудное вскармливание;
– наличие любого другого состояния, клинического или лабораторного отклонения от нормы или результата обследования, которое, по мнению исследователя, подвергает пациента неприемлемому риску, который может повлиять на соблюдение требований исследования.
38 пациентов были исключены из исследования на этапе набора в связи с их несоответствием критериям включения и/или наличием критериев исключения. 24 пациента прекратили участие в исследовании и отозвали свое информированное согласие за счет субъективного ощущения личной неспособности полноценно участвовать в программе немедикаментозного лечения, запланированного в данном исследовании. Таким образом, в клиническую (исследуемую) группу по завершению этапа набора были включены 157 пациентов, в контрольную группу №2 (пациенты с неалкогольной жировой болезнью печени) – 44.
Общий вид дизайна исследования представлен на рисунке 1.
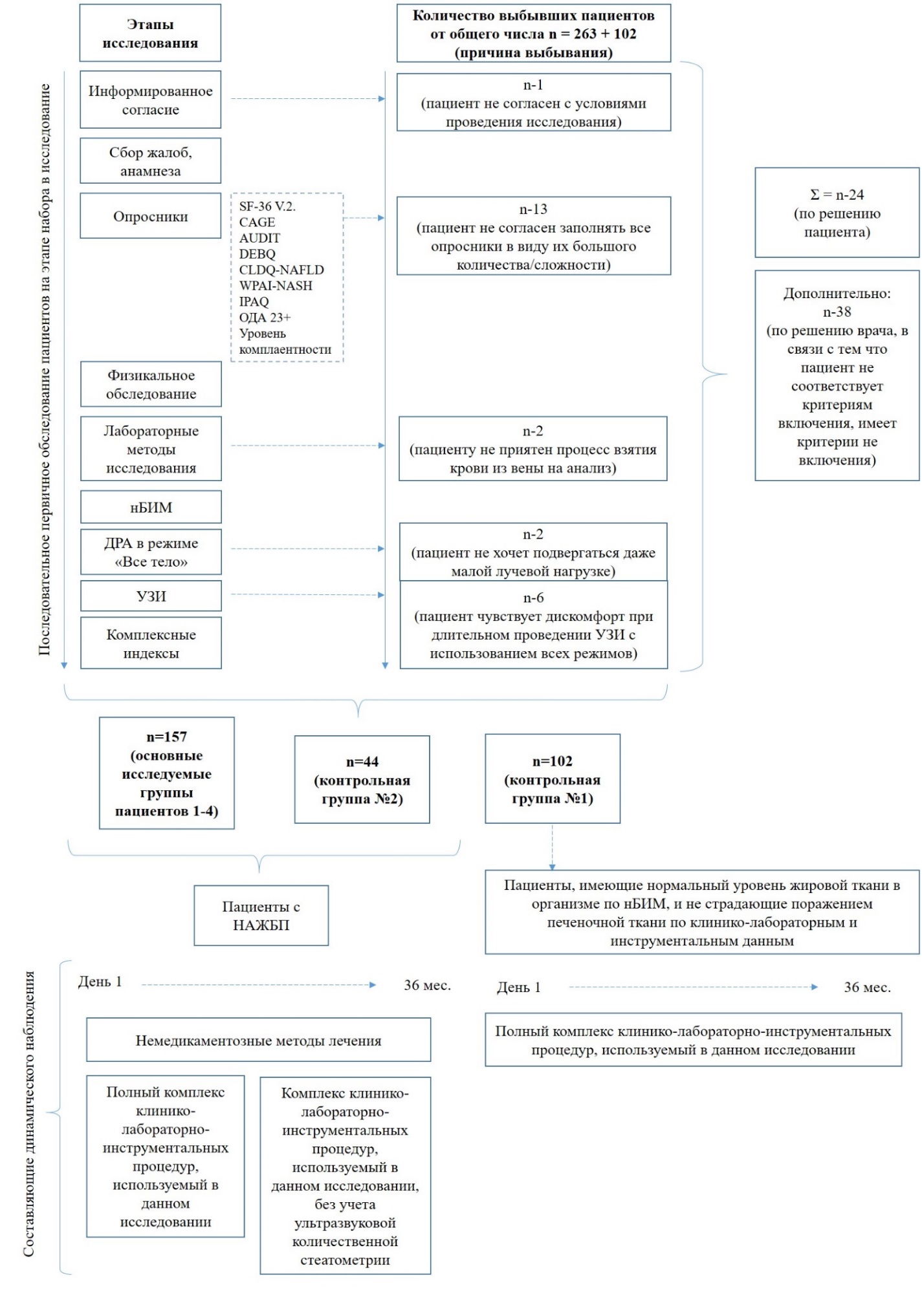
Рис. 1. Общий вид дизайна исследования (2018-2020 гг.)
Распределение пациентов, не включенных в исследование на этапе набора согласно причине выбывания, представлено на рисунке 2.
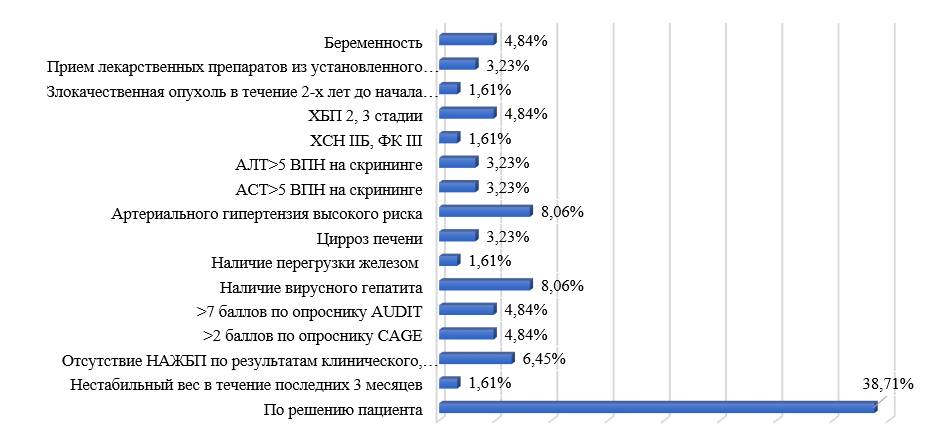
Рис. 2. Распределение пациентов согласно причине выбывания из исследования (n=62)
Обследование и лечение (консервативная терапия) пациентов в отделениях многопрофильной больницы проводилось в соответствии с приказами Министерства здравоохранения Российской Федерации и клиническим рекомендациям (приказы Министерства здравоохранения и социального развития РФ № 571 от 21.07.2006 г. и № 811 от 27.12.2007 г.; приказы Министерства здравоохранения РФ № 669н и № 685н от 7.11.2012, № 786н от 9.11.2012, № 906н от12.11.2012).
Пациенты (n=157) согласно комплексным данным первичного обследования на этапе набора были разделены на следующие группы:
– 47 пациента с неалкогольным стеатозом;
– 45 пациентов с неалкогольным стеатогепатитом и клинически незначимым фиброзом печени (F0-F1);
– 32 пациента с неалкогольным стеатогепатитом и клинически значимым фиброзом печени (F2-F3);
– 33 пациента с очаговым стеатозом (по данным заключений исследований МСКТ и МРТ органов брюшной полости, выполненные по назначению лечащего врача для исключения наличия метастатического поражения печени и подтверждения очагового стетаоза печени).
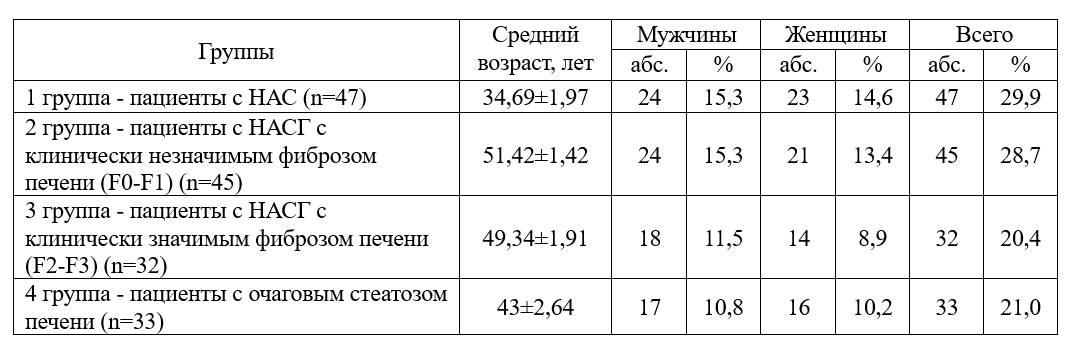
Были обследованы 83 мужчины (53%) и 74 женщины (47%), которые распределились по возрасту от 18 до 75 лет (средний возраст 43,26±1,07 года). Исследуемые проживали в Смоленской области; из них 76% (n=119) городских жителей, а 24% (n=38) – жителей сельской местности. Данные о распределении пациентов основной исследуемой группы по полу и возрасту представлены в таблице 1.
Таблица 1. Общая клиническая характеристика больных
Контрольная группа №1 включала в себя 102 человека, имеющих нормальный уровень жировой ткани в организме по данным неинвазивной биоимпедансометрии и не страдающих поражением печеночной ткани по клинико-лабораторным и инструментальным данным [321].
Критериями отбора пациентов в контрольную группу являлись:
– возраст пациентов от 18 до 65 лет;
– наличие информированного согласия на проводимое исследование;
– ИМТ <25
– <33% жировой ткани у женщин, <20% – у мужчин по данным нБИМ;
– отсутствие диффузных и очаговых поражений печени по результатам клинико-лабораторного обследования, комплексного ультразвукового исследования органов брюшной полости (допускалось наличие единичных простых кист печени размером до 10 мм);
– отсутствие маркеров вирусных гепатитов;
– отсутствие в анамнезе применения гепатотоксичных лекарственных препаратов на протяжении последних 5 лет;
– употребление алкоголя не более 30 г в день для мужчин и 20 г в день для женщин (< 2 баллов по опроснику CAGE) на момент набора в исследование;
– согласие пациента не употреблять алкоголь в количестве более 21 порции в неделю для мужчин или более 14 порций в неделю для женщин (одна порция алкоголя соответствует 285 мл пива, 1 рюмке спирта (25 мл) или 1 бокалу вина (125 мл) во время участия в исследовании на протяжении максимального срока 3 года;
– <7 баллов согласно тесту для выявления расстройств, обусловленных употреблением алкоголя AUDIT;
– отсутствие сахарного диабета 1 и 2 типа, артериальной гипертензии высокого и очень высокого риска, ХСН IIБ ФК III-IV;
– согласие пациентов поддерживать свой вес на исходном уровне с использованием принципов рационального питания и физической активности;
– отсутствие беременности и грудного вскармливания на момент набора в исследование.
В число обследуемых пациентов вошли 54 мужчин (52,94%) и 48 женщин (47,06%). Средний возраст пациентов составил 37,12 ± 1,41 лет. В контрольной группе №1 был проведен весь диагностический комплекс настоящего исследования, идентичный с таковым у пациентов исследуемых групп (1-4) без назначения немедикаментозной терапии.
Контрольная группа №2 (n=44) включала в себя пациентов с НАЖБП, которые соответствовали всем критериям включения и у которых не было выявлено критериев невключения, и которым в последующем не проводилось исследование печени методом оценки КЗ УЗ-волны (количественной ультразвуковой стеатометрии), по результатам которой не были своевременно произведены корректирующие мероприятия по ведению основного заболевания. В контрольную группу №2 изначально рассматривались пациенты, категорически отказывающиеся от проведения биопсии печени (для увеличения объема выборки пациентов, в которой возможно морфологическое подтверждение имеющихся изменений в паренхиме печени). В число обследуемых пациентов вошли 22 мужчин (50%) и 22 женщин (50%). Средний возраст пациентов составил 41,36±1,95 лет.
Все пациенты на стадии набора в исследование были обследованы по единому диагностическому алгоритму, который включал в себя 8 этапов:
1 этап. Выявление жалоб, которые свидетельствуют о наличии заболевания печени (общая слабость, снижение работоспособности, нарушение ночного сна, тошнота, чувство тяжести, переполнения, боль в области правого подреберья, увеличение живота в объеме, изменение окраски кожных покровов, кала и мочи, кожный зуд, чувство жажды);
Конец ознакомительного фрагмента.
Текст предоставлен ООО «ЛитРес».
Прочитайте эту книгу целиком, купив полную легальную версию на ЛитРес.
Безопасно оплатить книгу можно банковской картой Visa, MasterCard, Maestro, со счета мобильного телефона, с платежного терминала, в салоне МТС или Связной, через PayPal, WebMoney, Яндекс.Деньги, QIWI Кошелек, бонусными картами или другим удобным Вам способом.
Вы ознакомились с фрагментом книги.
Для бесплатного чтения открыта только часть текста.
Приобретайте полный текст книги у нашего партнера:
Всего 10 форматов