
Атлас по оперативной хирургии верхней конечности
6 недель после операции можно проводить операцию по извлечению повреждённой кисти из области брюшной стенки.
7. Если пациент сравнительно худой и кожа брюшной стенки тонкая, её можно оставить на тыльной стороне кисти, а повреждённую поверхность кожи ладони и брюшной стенки можно восстановить с помощью расщеплённых кожных трансплантатов средней толщины. Если
пациент тучный и кожа на брюшной стенке очень толстая, то травмированная кисть отделяется от брюшной стенки. Вся повреждённая поверхность кисти восстанавливается с помощью расщеплённого кожного трансплантата средней толщины, а также, по мере возможности, с проведением операций по разделению пальцев (рис. 4–8).
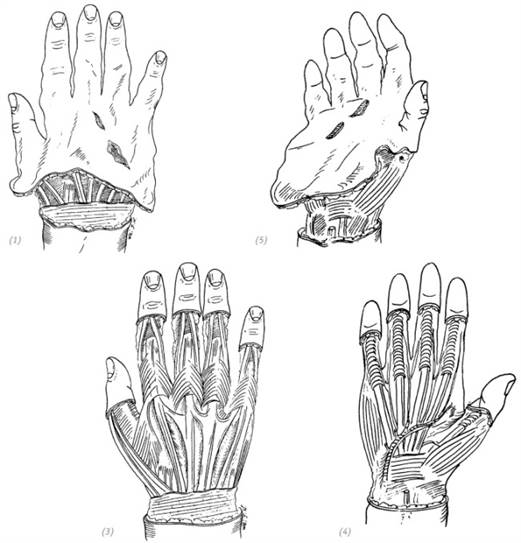
(1), (2) отрыв кожи кисти в виде перчатки; (3), (4) после обработки; с учётом того, что дистальные участки пальцев руки без повреждений и имеют хорошее кровоснабжение
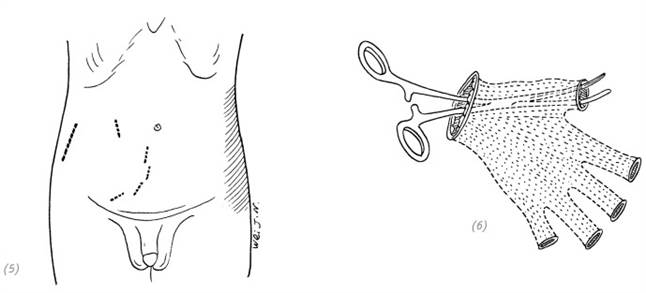
(5) проектирование отверстий карманного кожного лоскута в области живота для ввода кисти и вывода каждого пальца руки с учётом условий повреждений кожи кисти; (6) формирование с помощью большого сосудистого зажима подкожных туннелей для отделения каждого пальца кисти и карманного кожного лоскута
(7) помещаем повреждённую кисть в карманный кожный лоскут в области живота, неповреждённые дистальные участки пальцев с нормальным кровообращением выводим наружу, каждый в свой разрез, накладываем швы на каждую рану
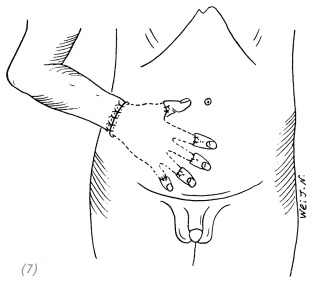
(8), (9) через 6 недель после операции извлекаем травмированную кисть из карманного кожного лоскута в области брюшной стенки, если кожа брюшной стенки тонкая, то, насколько это возможно, её можно оставить на тыльной стороне ладони, а прилипшие ткани на ладони выравнивают соответствующим образом и полностью останавливают кровотечение; (10) восстановление повреждённой поверхности кожи ладони и брюшной стенки с помощью расщеплённых кожных трансплантатов средней толщины; (11) через 2–3 месяца производят разделение пересаженной кожи между средним и безымянным пальцами
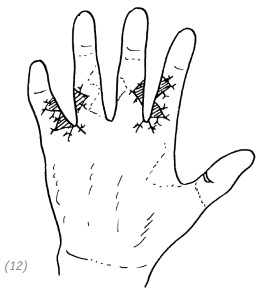
(12) по прошествии ещё 2–3 месяцев производят разделение пересаженной кожи между указательным и средним пальцами, безымянным и мизинцем (13) при отрыве кожи кисти в виде перчатки, в случае если на дистальных участках пальцев отсутствует кровообращение, оставляют только 1–1,5 фаланги пальца (прим. редактора: рекомендации автора)
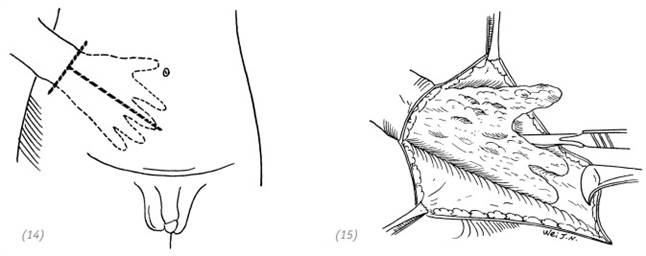
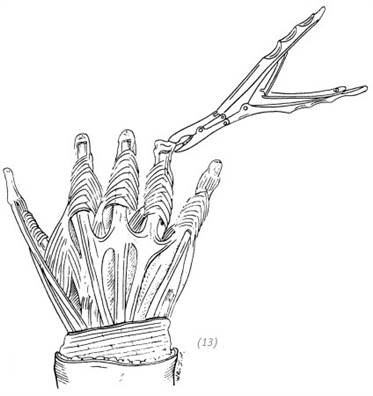
(14), (15) через 6 недель после вживления травмированной кисти в карманный кожный лоскут в области живота на брюшной стенке делают Т-образный надрез и извлекают повреждённую кисть, во время операции необходимо обратить особое внимание на сохранение как можно большего количества прижившихся тканей на кисти, чтобы после извлечения можно было применить свободную кожную пластику
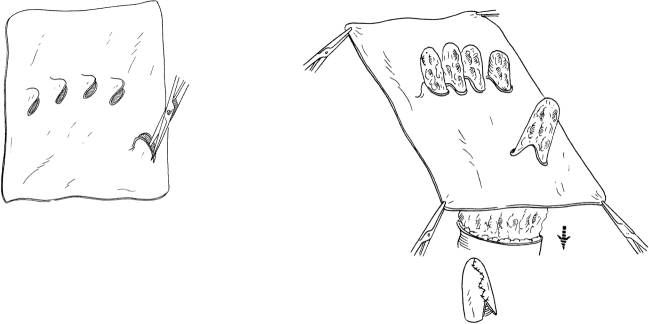
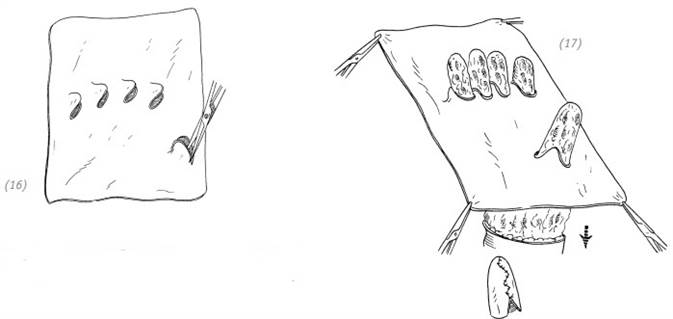
(16) с помощью дерматома Пэджетта или электрического срезают кожный трансплантат средней толщины с области бедра, при этом на соответствующих участках вырезают места для выхода пальцев руки (17) кожный трансплантат средней толщины цельным куском помещают на повреждённую кисть, части пальцев кисти просовывают через отверстия на кожном лоскуте (рис. (14)–(17))
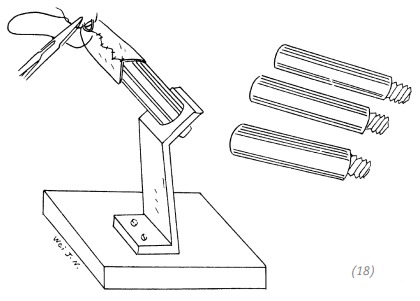
(18) подбор подходящей формы по размеру пальцев кисти и формирование кожных «чехлов» для пальцев на формах
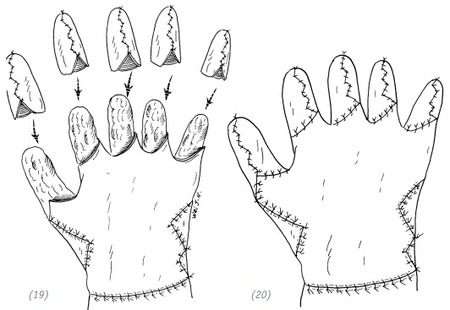
(19) ушивание кожного лоскута на кисти и наложение хорошо подготовленных кожных чехлов на культи каждого из пальцев; (20) ушивание мест соединения кожных чехлов на пальцах, кожных лоскутов на ладони и тыльной стороне ладони. После операции накладывается давящая повязка и проводится иммобилизация с применением соответствующих гипсовых шин
Рис. 4–8. Лечение повреждения всей кисти при отрыве кожи в виде перчатки методом карманного лоскута в области живота
ЧАСТЬ ЧЕТВЁРТАЯ Повреждения при отрыве обширных участков кожи конечностей
1.ПРИЧИНЫ
Такие повреждения, связанные с отрывом обширных участков кожи конечностей, чаще всего встречаются при ДТП и несчастных случаях при работе на производственных машинах (станках). При ДТП, как правило, когда пострадавшего сбивают, его конечности попадают под колеса, и в момент торможения автомобиля при движении вперёд или назад под воздействием давления конечности проволакиваются и проворачиваются, получая подобные травмы. Такие повреждения верхних конечностей при работе с большими производственными машинами происходят по причине закатывания (попадания) их в ленточные конвейеры, ролики или миксеры данных станков, в результате чего при проворотах происходит отделение и повреждение кожи конечностей. Также подобные травмы кожи происходят при стремительном извлечении конечностей пострадавших из станков производственных машин.
2.ОПРЕДЕЛЕНИЕ ТЯЖЕСТИ ПОВРЕЖДЕНИЙ
Подкожная ткань конечностей относительно рыхлая, и есть определённая подвижность, поэтому при травмах во время скручивания и разрыва легко может произойти отрыв кожи. Масштаб и объём повреждения кожи при отрыве зависит от размера раны, механизма, нанесшего её, площади соприкосновения с кожей и величины силы воздействия на неё. Внешний вид данной травмы тоже бывает различным: простая отслойка кожи, отрыв кожи конечности в виде чулка вместе с её подкожными тканями вдоль большой оси в прямом или ретроградном направлении. В некоторых же случаях на коже конечности имеются только разрозненно расположенные рваные раны или кровоподтёки и ссадины, а внешняя поверхность конечности бледная, холодная, вялая и с пониженной чувствительностью, но между подкожной тканью и глубокой фасцией возникает обширное незаметное отслоение. Также бывает, что помимо повреждений самой кожи такие травмы сопровождаются повреждениями глубоких тканей, таких как мышцы, нервы, кровеносные сосуды, а также костей и суставов, или сочетаются с повреждениями других жизненно важных органов, например в области головы, грудной клетки и живота (рис. 4–9).
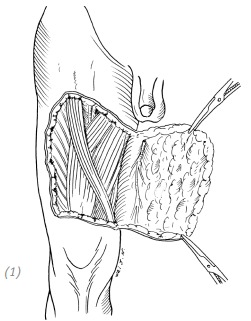
(1) простой отрыв кожи
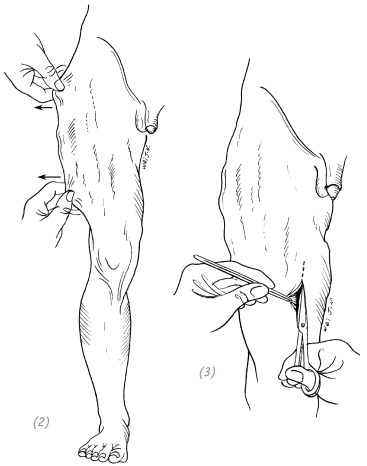
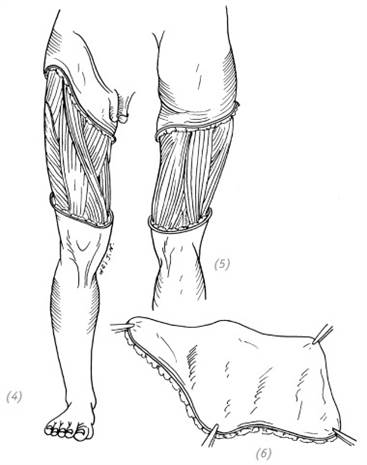
(2) на поверхности конечности нет разрывов кожи, но в подкожных тканях уже возникло отслоение; (3) отрезание отслоившейся кожи (4), (5), (6) полное отслоение кожи бедра, подкожных и глубоких тканей
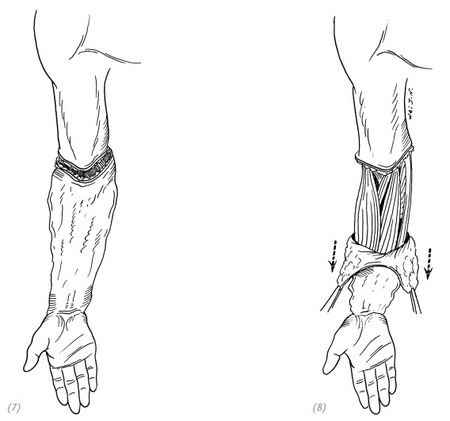
(7), (8) повреждения и рваные раны в области локтевого сустава, фактический отрыв кожи предплечья в виде чулка
Рис. 4–9. Часто встречающиеся обширные отрывы кожи конечностей
3.ЛЕЧЕНИЕ
При лечении обширных отрывных повреждений кожи конечностей ключевым вопросом является оценка состояния кровообращения оторванной кожи и кожного покрова повреждённых конечностей. При некоторых антеградных отрывах кожи кровоснабжение дистального участка оторванной кожи недостаточное, он бледный и бескровный. В такой ситуации нетрудно решить: оставлять данный участок кожи или нет. Однако при некоторых ретроградных отрывах кожи дистальный участок оторванной кожи не только имеет недостаточное артериальное кровоснабжение, но также имеет обструкцию венозного оттока. Во время обследования из-за обструкции венозного оттока и застоя крови при ретроградном отрыве кожи во время надавливания кожа меняет цвет с бледного на багровый. Легко ошибочно предположить, что кровообращение в этой части кожи хорошее. И после обработки ран простое сшивание повреждённых участков кожи конечности неизбежно приведёт к обширному некрозу кожи после операции (рис. 4–10). В большинстве случаев данную оторванную кожу можно использовать для изготовления расщеплённого кожного лоскута и заново пересадить на исходную поражённую поверхность. После некроза кожи возможность этого метода восстановления будет потеряна. Что не только создаст сложности для второго этапа восстановления и источника предоставления кожного материала, но и в то же время принесёт большие проблемы пациенту.
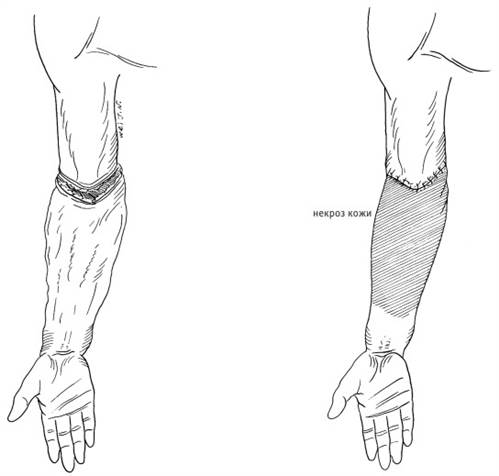
Рис. 4–10. Отрыв кожи предплечья по типу чулка. Пример недостаточного осмотра и изучения патологии травмы, ошибочного простого сшивания рваных ран, которые в будущем приведут к обширному некрозу кожи
При лечении повреждений кожи конечностей при её отрыве на больших площадях особое внимание необходимо уделить тщательной обработке раны. Если обработка раны не проведена должным образом, возникает серьёзная инфекция и эмпиема подкожного участка пересаженной области, что приводит к обширному некрозу кожного трансплантата и оказывает влияние на восстановление функций конечностей. Перед обработкой раны хирург должен надеть стерильные перчатки, с применением стерильной мягкой щётки и мыльного раствора промыть и очистить травмированную конечность. Потом с травмированной конечности и оторванной кожи удалить грязь, машинное масло, траву, железные или деревянные опилки и другие загрязнения, а также очистить от части других патогенных микробов. В случае сложностей с удалением загрязнений от машинного масла или битума можно использовать бензин (прим. автора) или другие растворители для очищения раны. Если есть возможность, то лучше всего осуществить трёхразовую промывку раны с двойной сменой перчаток и тройной сменой щёток. Затем травмированную конечность промывают большим количеством водопроводной воды и стерилизованного физиологического раствора, вытирают насухо дезинфицирующим полотенцем, потом выполняют обычную дезинфекцию кожи и раскладывают её отдельно.
Во время обработки раны большая часть или вся оторванная кожа должна быть отрезана исходя из ситуации с её кровоснабжением. Если затронутые суставы или участки с обнажёнными глубокими тканями располагаются в части ножки оторванной кожи и имеется хорошее кровоснабжение, то эта часть кожи при должной обработке соответственно может быть сохранена с целью дальнейшего её использования для закрытия суставов и обнажённых участков глубоких тканей, чтобы уменьшить влияние на функциональность конечностей после операции. Следует полностью удалить повреждённые жировые ткани и фасции, а также утратившие жизнеспособность мышцы глубокой части оторванной кожи.
После обработки поражённую поверхность промывают стерильным физиологическим раствором, 3 % раствором перекиси водорода и раствором йода соответственно 1–2 раза и полностью останавливают кровотечение. Если отрезанная оторванная кожа сама по себе не перекручена и не теряет свою жизнеспособность, то после надлежащей обработки из неё можно вырезать кожный трансплантат средней толщины с использованием дерматома Пэджетта. Промытый вышеуказанным стерильным физиологическим раствором кожный лоскут можно использовать для реплантации обратно на повреждённую поверхность конечности в виде свободного кожного трансплантата.
При сшивании кожного лоскута следует избегать перпендикулярного пересечения линии шва лоскута со сторонами сгибателя или разгибателя сустава, в противном случае после приживления лоскута здесь образуется линейная рубцовая контрактура, которая будет влиять на движение сустава. Если часть оторванной кожи будет удалена из-за потери жизнеспособности или её часть будет повреждена при отделении расщеплённого кожного лоскута и получившийся кожный трансплантат недостаточно будет покрывать исходную повреждённую поверхность, то в соответствии с размером отсутствующей части повреждённой кожи такое же количество кожных трансплантатов может быть вырезано из других донорских участков кожи и свободно трансплантировано на оставшуюся повреждённую поверхность. Если отрыв кожи конечности имеет округлую форму и нелегко наложить и удержать давящую повязку на длинном шве, то после пересадки кожи ещё раз следует наложить давящую повязку на длинный шов, чтобы повысить приживаемость кожного трансплантата. В конце трансплантат кожного лоскута покрывают слоем «вазелиновой марли» (прим. редактора: рекомендация автора), затем несколькими слоями марли и надлежащим образом накладывают давящую повязку, затем снова используют хлопковую подкладку и забинтовывают конечность, проводят иммобилизацию с применение гипсовых шин (рис. 4–11).
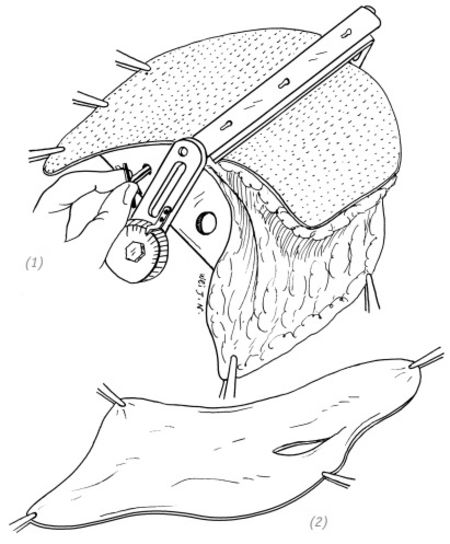
(1), (2) расщепление нескрученной и неповреждённой кожи с использованием дерматома Пэджетта для получения кожного трансплантата средней толщины
(3), (4) пересадка полученного из оторванной кожи кожного трансплантата средней толщины обратно, на исходную повреждённую поверхность
Рис. 4–10. Операция по реплантации оторванной кожи с применением расщеплённого кожного лоскута
Если отрыв кожи на большой площади конечности сопровождается повреждением глубоких тканей, например мышц и нервов, то их можно восстанавливать одновременно. Если имеются переломы, то можно обнажить место перелома и выполнить прочную внутреннюю фиксацию (металлической пластиной с винтами или интрамедуллярным фиксатором). А если при отрыве большой области кожи конечности некоторые части глубоких тканей обнажаются после проведения очистки раны (например, сухожилия, кровеносные сосуды и нервы запястья) и они не могут принимать свободные кожные трансплантаты, так как впоследствии это может вызвать сильное сращение сухожилий и повлиять на восстановление функциональности кисти, то повреждённая поверхность должна быть покрыта комбинированным способом с применением методов свободной пересадки кожи и кожного лоскута. В области мышечного брюшка плеча и предплечья следует применять метод свободной пересадки кожи, а при поражении поверхности запястья следует использовать метод пересадки полнослойного кожного лоскута. В случае если травма затрагивает стопу, необходимо принять меры по сохранению кожи пяточной части и соединённой с ней области, которая обладает большой жизнеспособностью. В противном случае, если будет выполняться пересадка кожи на пятке методом свободной трансплантации, кожа будет довольно трудно приживаться или на поздней стадии после приживления сможет легко разорваться из-за нагрузок при ходьбе. Это поспособствует образованию язв/ран, которые заживают в течение длительного времени, что может вызывать сильную боль в пятке.
После операции следует обратить внимание на кровообращение в дистальных отделах конечностей и использовать антибиотики широкого спектра действия для предотвращения инфекции. Швы снимают через две недели после операции. После того, как кожный лоскут приживется, следует как можно раньше начать выполнять функциональные упражнения для повреждённой конечности совместно с дополнительными физиотерапевтическими процедурами, чтобы функциональность травмированной конечности получила удовлетворительный результат при её восстановлении.
Глава 5 ПРОЧИЕ ОТКРЫТЫЕ ПОВРЕЖДЕНИЯ КИСТИ
ЧАСТЬ ПЕРВАЯ Резаные повреждения на уровне запястья
Резаные повреждения на уровне запястья чаще всего вызваны такими острыми режущими предметами, как стекло, лезвия ножей, серпы, осколки фарфора и др., отметим, что порезы от стекла являются наиболее распространёнными. Для того, чтобы выбрать оптимальную тактику лечения при порезах запястья, необходимо точно определить, какие ткани были повреждены, а это можно сделать только с учётом знания местной анатомии и тщательного клинического обследования таких параметров раны, как её местоположение, границы, глубина, включая также изменения положения руки в момент повреждения, двигательные и сенсорные расстройства. Оценка повреждения тканей при порезах запястья уже была описана во втором разделе главы 1.
Анатомическая структура ладонной поверхности запястья включает в себя лучевую артерию, локтевую артерию, срединный нерв, локтевой нерв и 12 сухожилий сгибателей. Сухожилие длинной ладонной мышцы расположено под кожей в центре запястья, вплетаясь в ладонный апоневроз. Сухожилие лучевого сгибателя запястья расположено латерально, в канале (Canalis carpi radialis), образованном из поперечной связки запястья, которая образована собственной фасцией предплечья, а 4 сухожилия поверхностного сгибателя пальцев – под сухожилием длинной ладонной мышцы, в карпальном канале (Canalis Carpalis), образованном поверхностным и глубоким листками поперечной связки запястья. Сухожилие локтевого сгибателя кисти лежит латерально в локтевом канале (Canalis carpi ulnaris). Локтевой нерв и локтевая артерия расположены между сухожилием поверхностного сгибателя пальцев и сухожилием локтевого сгибателя кисти. Срединный нерв расположен между сухожилием поверхностного сгибателя пальца и сухожилием лучевого сгибателя кисти. С лучевой стороны расположены сухожилия лучевого сгибателя кисти, сухожилие длинного сгибателя большого пальца и лучевая артерия (рис. 5–1).
С учётом вышеизложенной анатомической структуры запястья необходимо отметить, что при резаных ранах в области запястья в случае повреждений поверхностных или глубоких сухожилий пальцев происходит разрыв срединного нерва. А разрыв сухожилий поверхностного или глубокого сгибателя пальцев, сухожилия локтевого сгибателя запястья сопровождается разрывами срединного нерва, локтевого нерва и локтевой артерии. В результате получения колотых ран кончиком ножа или осколками стекла может возникнуть небольшая рана, которая может привести к одиночному повреждению срединного или локтевого нерва. Своевременное, раннее оказание помощи при повреждении нервов и сухожилий может способствовать скорейшему восстановлению функциональности повреждённой конечности, а также улучшить функциональный результат. Когда сухожилия поверхностного или глубокого сгибателя пальцев повреждены на одном уровне, то можно отдельно сшить дистальный конец сухожилия глубокого сгибателя пальца с проксимальным концом сухожилия поверхностного или глубокого сгибателя пальца, одновременно с этим удаляется участок дистального конца сухожилия поверхностного сгибателя пальца. Такой способ восстановления помогает снизить степень рубцового сращения фрагментов сухожилий. В случаях, при которых имеется повреждение лучевой и локтевой артерий, если позволяют условия, следует провести сосудистый анастомоз для восстановления нормального кровоснабжения повреждённой конечности.
Во время восстановления разрывов нервов и сухожилий запястья врачи, не имеющие достаточного клинического опыта, могут легко допустить ошибку, выполнив шов повреждённого нерва с повреждённым сухожилием. Если проксимальный конец разорванного срединного нерва по ошибке пришивается на дистальный конец сухожилия сгибателя пальца, то после операции не только не восстановятся функции сгибателя, но и произойдёт растяжение проксимального конца срединного нерва при выпрямлении пальца, что вызовет сильную боль. Поэтому перед зашиванием повреждённых сухожилий и нервов их необходимо точно идентифицировать, чтобы избежать неправильного соединения. Их можно различить по следующим особенностям:
1.Нерв светло-жёлтого цвета, поверхность гладкая, без блеска, сухожилие белое, поверхность блестящая.
2.Нерв мягкий, на поверхности сечения в месте повреждения имеются многочисленные культи нервных пучков, образующие покрытый сосочками выступ.
Поверхность сечения в месте повреждения сухожилия представляет собой однородный слой фиброзной ткани сухожилия.
3.В эпиневрии имеют место кровеносные сосуды, питающие нерв, но на поверхности сухожилия такой сосудистой структуры нет (рис. 5–2).
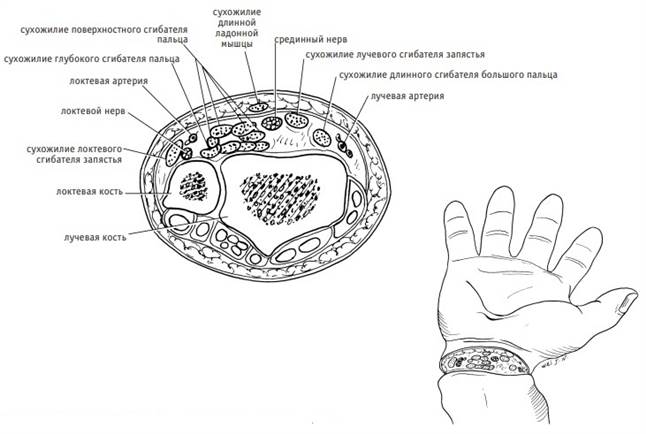
Рис. 5–1. Анатомия ладонной поверхности запястья и резаные повреждения запястья
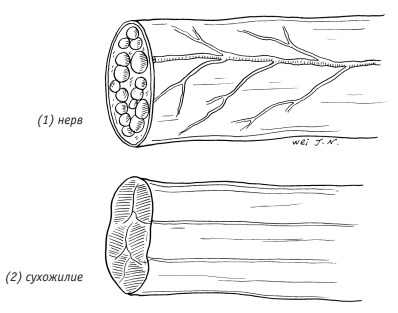
Рис. 5–2. Внешний вид нерва и сухожилия
ЧАСТЬ ВТОРАЯ Травма кисти вследствие раздавливания
Травма кисти вследствие раздавливания – одна из наиболее распространённых и серьёзных травм кисти. Часто это происходит из-за того, что кисть руки зажата машиной или металлическим изделием или раздавлена тяжёлым грузом. При этом типе травмы есть множественные переломы пястных костей или костей пальцев. Кроме того, большинство из них, оскольчатые, импрессионные, очевидно, являются переломами со смещением. На коже имеются различные рваные раны, отрывы и дефекты. Глубокие мягкие ткани, такие как мышцы, сухожилия, нервы и кровеносные сосуды, также одновременно с этим часто повреждаются от сильного скручивания или раздавливания. В то же время на обширной части поражённой поверхности возникают различные кровотечения и образуются гематомы. Несмотря на то, что принципы раннего восстановления данной травмы такие же, как и при общей открытой травме руки, в неотложной хирургии часто возникает много трудностей, потому что при операциях требуется надлежащим образом проводить репозицию переломов и других повреждённых мягких тканей. Также большинство повреждённых мягких тканей теряют свою жизнеспособность из-за раздавливания и должны быть полностью удалены во время обработки раны. Если хирургическая обработка раны до конца не завершена, сохраняется слишком большая часть тканей с потерянной жизнеспособностью, то произойдёт некроз тканей, что с высокой долей вероятности приведёт к инфекционным осложнениям. Даже если оставить небольшое количество нежизнеспособных тканей, например фасцию и/или мышцы кисти, то это может вызвать явное рубцевание и контрактуры, которые серьёзно повлияют на восстановление функций кисти.
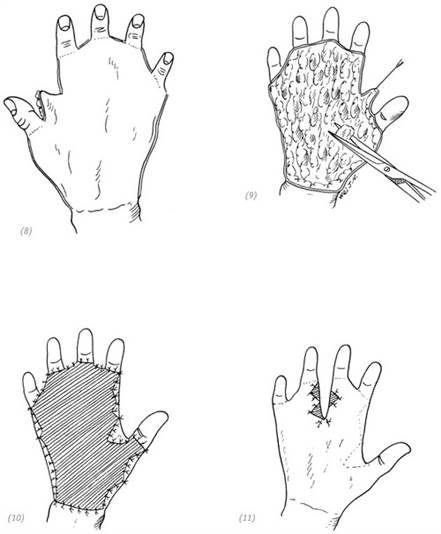
При тяжёлых травмах кисти вследствие раздавливания часто приходится ампутировать от одного до нескольких пальцев, которые сильно повреждены и не могут быть реплантированы. При проведении операции, если позволяют условия, необходимо постараться сохранить максимальную функциональность и хороший внешний вид травмированной кисти. Даже если оставить только большой и указательный пальцы кисти, можно сохранить определённые хватательные и сжимательные функции кисти. Даже если можно оставить только пясти кисти, в дальнейшем возможно провести операцию по свободной пересадке пальца ноги или углублению первого межпястного промежутка, чтобы травмированная рука могла восстановить определённые функции. Только когда вся кисть серьёзно повреждена и не может быть восстановлена, следует рассматривать операцию по ампутации предплечья (рис. 5–3, 4, 5, 6).
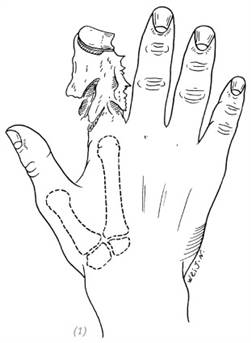
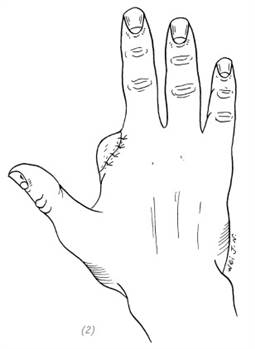
(1), (2) если сохранена головка 2-й пястной кости, после ушивания раны головка может контурировать под кожей, образуя «локальное вздутие», что приводит к неудовлетворительному внешнему виду, к тому же часто к болезненности в данной области
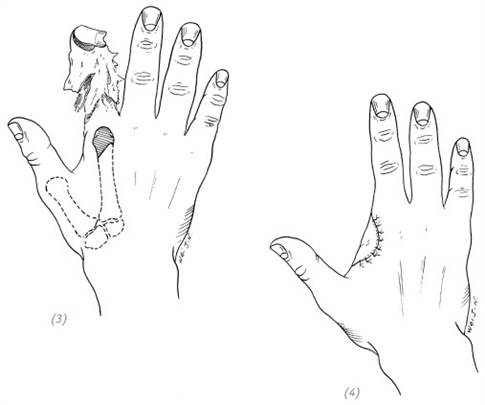
(3), (4) косая резекция головки второй пястной кости после зашивания раны даёт более подобающий внешний вид
Рис. 5–3. Повреждение указательного пальца вследствие тяжёлой компрессии, ампутация пястно-фаланговых суставов
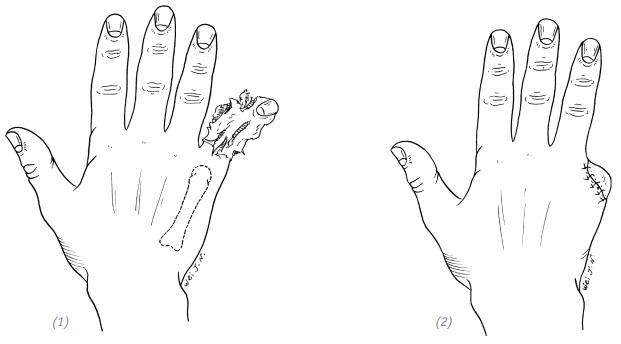
(1), (2) сохранение головки пястной кости после ушивания раны может привести к контурированию головки под кожей с образованием «локального вздутия», что приводит к неудовлетворительному внешнему виду
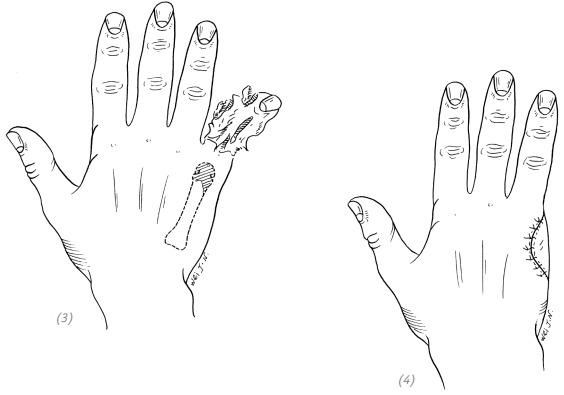
(3), (4) косая резекция головки пятой пястной кости после ушивания раны выглядит лучше