
Переломы челюстей
ТРАВМЫ ЗУБОВ 1
После одномоментной (острой) травмы больные жалуются на постоянную ноющую боль, усиливающуюся при накусывании или дотрагивании до «причинного» зуба. Боль четко локализована, гиперемии и отека слизистой оболочки переходной складки на уровне «причинного» зуба нет или они выражены незначительно. Необходимо выяснить дату и характер травмы, а также направление удара.
При осмотре важно обратить внимание на положение зуба в зубном ряду (внедрен, выдвинут, смещен, откол коронковой части и т. п.), цвет зуба (розовый – при кровоизлиянии в пульпе зуба, серо-коричневый – результат кровоизлияния в пульпе при поздних сроках обращения больного за медицинской помощью), определить, имеют ли место повреждения лунки зуба или альвеолярной дуги челюсти. Целесообразно провести рентгенологическое обследование, чтобы четко определить положение корня зуба по отношению к стенкам альвеолы.
При ушибе зуба и отсутствии изменения цвета коронки зуба тактика выжидательная. Спустя 5 – 7 дней выполняют электроодонтометрию (ЭОМ) зуба, и при нормальных показаниях (2 – 4 мкА) вмешательство не требуется. Если спустя неделю сохраняются показатели ЭОМ в пределах 20 – 50 мкА («шоковое» раздражение пульпы), то через 5 – 10 дней требуется повторная ЭОМ. При некротизации пульпы – соответствующее эндодонтическое лечение зуба.
Непосредственно после ушиба зуба можно осуществить его иммобилизацию и вывести зуб из прикуса.
При подвывихе зуба, когда возможно сдавление сосудисто-нервного пучка зуба, целесообразно также осуществить иммобилизацию зуба и динамическое наблюдение с обязательной ЭОМ.
При вывихе зуба после анестезии и эндодонтического лечения необходимо поставить зуб в правильное положение и осуществить его иммобилизацию с помощью проволочной шины или шины из быстротвердеющей пластмассы. Можно назначить УВЧ, тепловые ротовые ванночки. Спустя 2 – 4 недели шины снимают и при необходимости осуществляют пришлифовывание зуба. Если при вывихе зуба невозможно осуществить его реплантацию, зуб удаляют.
При переломах корня зуба тактика врача-стоматолога различна:
• Если имеется продольный или многооскольчатый перелом корня зуба, то последний, как правило, удаляют.
• При горизонтальном переломе корня ниже уровня клинической шейки зуба и невозможности осуществить гингивэктомию с последующим восстановлением коронковой части зуба с помощью культевой штифтовой вкладки зуб удаляют. При возможности ортопедического восстановления коронковой части зуба проводят эндодонтическое лечение корня зуба, а затем его протезирование.
• При наличии перелома корня зуба в области его верхушки под анестезией проводят эндодонтическое лечение зуба, а по стихании воспалительных явлений в периодонте выполняют операцию резекции верхушки корня зуба. Пломбирование канала корня зуба осуществляют в день операции.
• При возникновении перелома корня зуба на середине его длины под анестезией трепанируют зуб, полностью удаляют пульпу и пломбируют канал корня зуба серебряным штифтом с фосфат-цементом. Пломбирование осуществляют в одно посещение, независимо от клинических проявлений. Перед пломбированием необходимо надавить на зуб по вертикали в направлении его верхушки и сохранять это давление до момента схватывания фосфат-цемента. При таком подходе рассчитывают на образование у линии перелома корня зуба муфты из цемента.
Более эффективным методом является введение в канал корня зуба пасты «Calasept» либо штифта «Реко», состоящего из гидроокиси кальция и гуттаперчи, или их совместное применение. В результате в области перелома корня создается дентиноцементный барьер вследствие воздействия гидроокиси кальция. В таком случае постоянное пломбирование канала корня зуба с применением серебряного штифта проводят через 3 недели.
Лечение хронических травматических периодонтитов не имеет принципиальных особенностей. Для их своевременной диагностики при осмотре необходимо обращать самое пристальное внимание на форму и цвет коронок естественных зубов, так как часто они изменены в цвете и имеют узуры коронковой части зуба. Целесообразно проведение ЭОМ и рентгенографии.
Для лечения травматических периодонтитов постоянных зубов с несформированной верхушкой корня у детей показано временное заполнение каналов корней препаратами гидроокиси кальция (паста «Calasept», штифты «Реко» и т. п.). Использование гидроокиси кальция у детей стимулирует формирование апикальной части корня, как при индуцированном апексогенезе [Saad, 1988]. После рентгенологического подтверждения завершения формирования верхушки корня зуба канал корня пломбируют постоянными материалами, содержащими гидроокись кальция («Apexit», «Sealapex» и т. п.) и гуттаперчивыми штифтами.
ПЕРЕЛОМЫ НИЖНЕЙ ЧЕЛЮСТИ
КЛИНИЧЕСКАЯ КАРТИНА И ДИАГНОСТИКА
Переломы нижней челюсти, как указано выше, встречаются значительно чаще повреждений других костей лицевого скелета, что объясняется не только выдвинутым («пограничным») положением ее, но и большими размерами, которые как бы увеличиваются при движении.
Неогнестрельные переломы нижней челюсти, чаще всего «линейные», проходят в «местах слабости»: в области центральных резцов, клыка и подбородочного отверстия, угла нижней челюсти, мыщелкового отростка (рис. 2). Около 75 % переломов происходят в пределах зубного ряда и являются, как правило, открытыми (инфицированными). При смещении отломков интимно связанная с надкостницей слизистая оболочка десны практически всегда разрывается в месте перелома и зона повреждения инфицируется за счет содержимого полости рта.
Обследование пострадавшего с подозрением на перелом нижней челюсти начинают с выяснения жалоб и изучения анамнеза, установления причин и обстоятельств возникновения травмы, что очень важно не только для выяснения характера, но и для последующего принятия экспертного решения, а также при выплате денежных пособий и компенсаций. При занесении анамнестических данных в историю болезни следует обращать особое внимание на то, где, когда и при каких обстоятельствах получена травма, какой характер травмы (бытовая, производственная, получена в результате автотранспортных происшествий и т. д.).
Особенно важно установить время и место происшествия, а также возможных свидетелей. К сожалению, в ряде случаев опросить пострадавшего при поступлении невозможно, так как он находится в состоянии алкогольного опьянения. У таких больных бывает трудно оценить значение симптомов: потеря сознания в момент травмы, ретроградная амнезия, рвота.
При обследовании больных с травмой челюстно-лицевой области следует иметь в виду, что повреждения нижней челюсти нередко сочетаются с повреждениями других областей тела. Это надлежит выявить как в процессе сбора анамнеза, так и при обязательном тщательном осмотре всего тела больного.
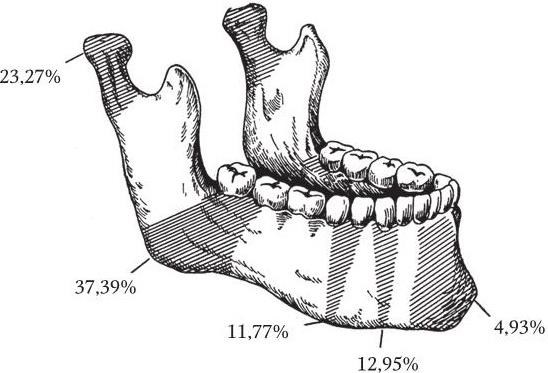
Рис. 2. «Места слабости» и частота неогнестрельных переломов нижней челюсти по локализации
При объективном обследовании прежде всего необходимо оценить общее состояние пострадавшего: состояние сознания, сердечно-сосудистой (характер пульса и величина артериального давления) и дыхательной (частота и характер дыхания) систем, внутренних органов, опорно-двигательного аппарата, кожных покровов. Особое внимание следует уделять состоянию центральной нервной системы (степень выраженности общемозговых симптомов!). О том, что переломы нижней челюсти нередко сочетаются с закрытой черепно-мозговой травмой, свидетельствуют данные многих авторов. Частота сотрясений головного мозга при переломах нижней челюсти колеблется в значительных пределах – от 20 до 50 % и более [Бернадский, 1969]. В. Ф Чистякова (1977) придает наибольшее значение трудно диагностируемой, а поэтому нередко просматриваемой легкой степени сотрясения головного мозга. Автор показала, что при невыраженных неврологических симптомах, когда не была клинически диагностирована черепно-мозговая травма, электроэнцефалографические исследования позволили установить повреждение головного мозга у 91 ± 5 % больных. Однако, судя по наблюдениям других авторов [Трошина, Гельман, Фраерман, 1969], изучавших функциональное состояние головного мозга у больных с черепно-лицевой травмой, электроэнцефалографические изменения в виде десинхронизации кривой не обязательно означают наличие повреждений головного мозга. Эти изменения, указывают авторы, могут быть обусловлены болевым синдромом, и ранняя фиксация переломов лицевого скелета, устраняющая в значительной степени болевую периферическую импульсацию, способствует регрессу мозговых нарушений, что подтверждается данными электроэнцефалограммы (ЭЭГ).
Что же касается лечебной тактики при сочетанных повреждениях нижней челюсти и головного мозга, то мы отсылаем читателя к разделу «Переломы челюстей, сочетающиеся с повреждениями других областей тела (политравма)».
Приступая к осмотру области повреждения, прежде всего обращают внимание на состояние наружных покровов (изменение окраски кожи за счет ссадин и кровоподтеков, асимметрия лица, отек и припухлость мягких тканей). Неогнестрельные переломы нижней челюсти иногда сопровождаются повреждением мягких тканей, особенно в подбородочной области (до 5 % случаев). Осматривая полость рта (при переломах в пределах зубного ряда, даже при минимальном смещении отломков), можно обнаружить разрыв слизистой оболочки десны, кровоизлияния в области переходной складки. Если при этом имеется смещение отломков, то отмечается также «ступенчатость» зубной дуги: при одиночном переломе поверхности смыкания зубов на малом отломке расположены выше, чем на большом.
Одним из клинических признаков перелома нижней челюсти является ограничение ее активных движений. При опускании челюсти отмечается смещение средней линии подбородка в сторону перелома, что можно определить по несовпадению средней линии между центральными резцами верхней и нижней челюсти, а при их отсутствии – по положению уздечек верхней и нижней губы. При односторонних переломах мыщелкового отростка и смещении малого отломка с укорочением суставной высоты, при движении челюсти кверху можно отметить двухмоментное смыкание зубов. При этом в первую очередь входят в контакт зубы нижней и верхней челюстей на поврежденной стороне, а затем, при продолжающемся подъеме челюсти, и на поврежденной. Одним из основных признаков переломов нижней челюсти является нарушение прикуса, который следует определить при сомкнутых челюстях.
После осмотра приступают к осторожному ощупыванию поврежденной области, стремясь не причинять излишней боли пострадавшему. Обследование начинают с неповрежденной стороны, передвигая кончики пальцев по нижнему краю тела и заднему краю ветви челюсти. При этом определяют неровность рельефа и места наибольшей болезненности. Затем, расположив пальцы кпереди от козелка, устанавливают наличие головок челюсти в суставных впадинах в покое и их перемещение при движениях челюсти. Одновременно определяют болезненные точки в области мыщелковых отростков. Движение головок можно ощутить при введении кончиков пальцев в наружные слуховые проходы. Болезненные участки в области тела и ветви челюсти можно выявить при помощи известного приема: пальцами правой руки охватывают углы челюстей снизу – при сдавлении появляется болезненность в области перелома. При переломах в области мыщелковых отростков болезненность можно вызвать постукиванием по подбородку при опущенной челюсти. Для выявления перелома тела челюсти ее охватывают пальцами снаружи и со стороны полости рта. Качательными движениями определяют место патологической подвижности.
Признаком интерпозиции мягких тканей в щели перелома челюсти является отсутствие вибрации на втором (меньшем) отломке при воздействии вибрирующего устройства на один (большой) отломок челюсти (симптом А. С. Гука). При отсутствии интерпозиции мягких тканей в щели перелома челюсти вибрационная волна передается с большего на меньший отломок.
Нередко переломы нижней челюсти сопровождаются повреждениями сосудисто-нервного пучка в нижнечелюстном канале или же в области ментального отверстия. Клиническими проявлениями, помимо кровотечения, будут различные нарушения поверхностной чувствительности кожи лица, слизистой оболочки десны, зубов, наступающие в результате ушиба, растяжения, сдавления или разрыва нижнего альвеолярного нерва. Исследование болевой, тактильной и температурной чувствительности (термография) в области перелома и на протяжении челюсти следует считать обязательным. Проведение, по возможности, электроодонтодиагностики существенно дополнит неврологическое обследование.
Выявление различных степеней повреждения нижнего луночкового нерва(парестезия, анестезия) не только имеет диагностическое значение, но и предопределяет выбор рационального лечения.
Говоря об известных объективных признаках перелома нижней челюсти, таких, как нарушение прикуса, смещение средней линии, патологическая неподвижность, ограничение движений нижней челюсти и т. д., следует остановиться на характере смещения отломков. Знание степени и характера смещения отломков является обязательным условием для правильного выбора метода лечения. Недооценка же их может привести к неудовлетворительным результатам лечения в связи с нарушением биомеханики кости.
Смещение отломков в первую очередь зависит от направления тяги мышц, прикрепляющихся к нижней челюсти. При травме нарушается непрерывность нижнечелюстной дуги, что приводит к расстройству физиологического равновесия мышц и нарушению согласованности их действия. При полных переломах тела и ветви нижней челюсти «каждый отломок оказывается во власти изолированной группы мышц» (И. Г. Лукомский). Новые, а точнее, патологические условия тяги приводят к тому, что в зависимости от локализации перелома отломки челюсти под воздействием прикрепленных к ним мышц смещаются в различных направлениях. Определенную роль в смещении отломков играет расположение щели перелома по отношению к сагиттальной, фронтальной и горизонтальной плоскостям.
Клинические наблюдения подтверждают существование различных вариантов как прохождения щели перелома, так и смещения отломков. Точка приложения силы, направление ее воздействия, а также интенсивность силы играют основную роль в локализации перелома и формировании направления щели перелома по отношению к дуге нижней челюсти. Имеет значение и смещение отломков под воздействием силы тяжести, особенно тогда, когда в результате двойного перелома образуется отломок, лишенный мышц, поднимающих нижнюю челюсть.
Для уточнения характера перелома, направления и степени смещения отломков, расположения щели перелома, а также соотношения между корнем зуба и щелью перелома необходимо провести рентгенологическое обследование. Прежде всего следует обязательно сделать обзорный снимок нижней челюсти (лобно-назальное предлежание больного к кассете), а для получения рентгенографической картины каждой половины челюсти – два боковых снимка. Для уточнения взаимоотношения зубов, расположенных в зоне перелома, со щелью перелома рентгенологическое обследование должно быть обязательно дополнено внутриротовым снимком.
Иногда для получения рентгеновского изображения височнонижнечелюстного сустава прибегают к укладкам по Шюллеру и Пордесу, а для того, чтобы получить представление о ходе щели перелома в подбородочном отделе, делают внутриротовой снимок: пленку помещают между зубами нижней и верхней челюсти, а тубус аппарата направляют на срединную часть подбородка снизу. Комплексное рентгенологическое обследование позволяет уточнить клинические данные о локализации перелома, направлении и степени смещения отломков (рис. 3).
При переломах мыщелкового отростка нижней челюсти для получения более точного представления о направлении и степени смещения малого отломка используют послойное исследование височно-нижнечелюстного сустава – томографию (Н.А.Рабухина). Томографические исследования (как во фронтальной, так и в сагиттальной плоскости) у больных с переломом различных отделов мыщелкового отростка, особенно в области шейки и суставной головки, подтверждают преимущества этого метода при подобных локализациях перелома (рис. 4).
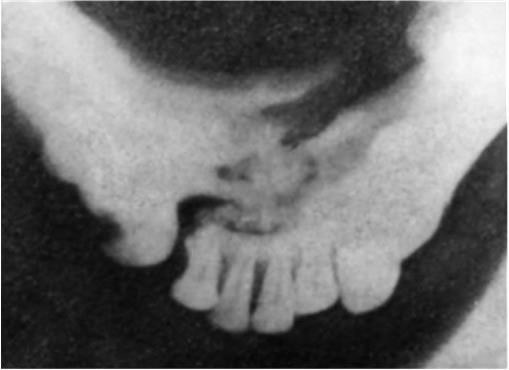
Рис. 3. Отпечаток с рентгенограммы подбородочного отдела нижней челюсти «на прикус». Отчетливо определяется перелом тела челюсти на уровне передних зубов
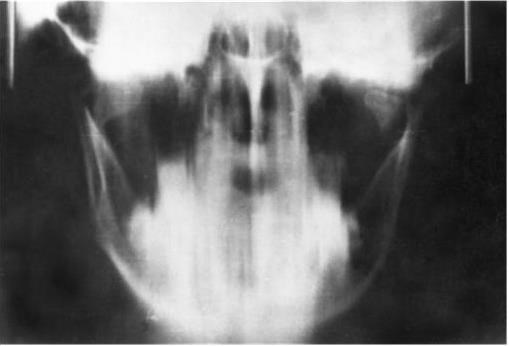
Рис. 4. Томограмма нижней челюсти при переломе в области шейки справа и головки слева
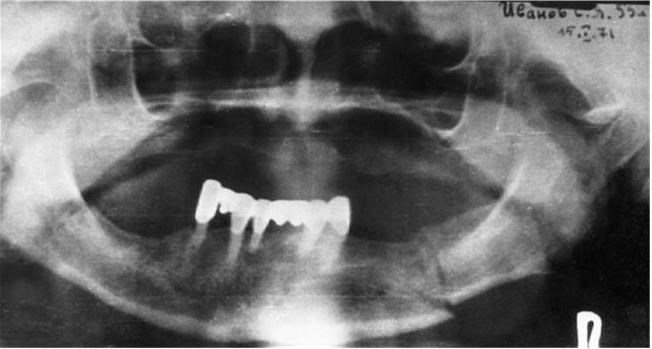
Рис. 5. Ортопантомограмма нижней челюсти при множественном переломе
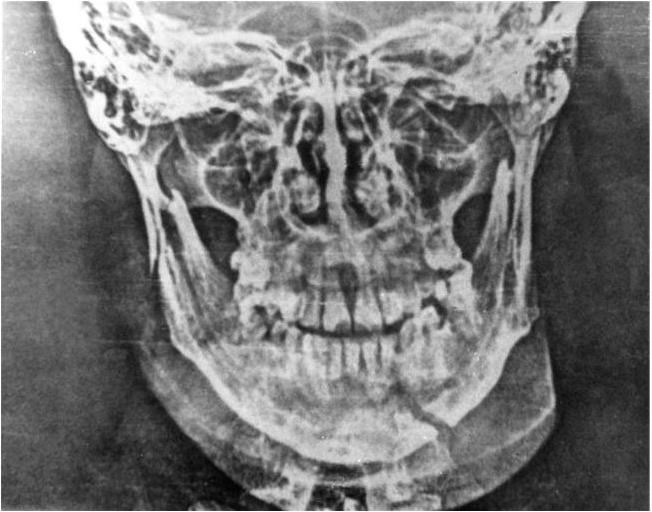
Рис. 6. Электрорентгенограмма нижней челюсти при переломе в области основания мыщелкового отростка справа и |34 зубов
Используют также панорамную рентгенографию и, особенно, ортопантомографию нижней челюсти. Преимущество этого метода – возможность быстро получить ценную диагностическую информацию о состоянии зубов и нижней челюсти (при панорамной рентгенографии – особенно в переднем отделе челюсти).
Ортопантомографическое исследование позволяет на одном снимке проследить за изменениями, возникшими в результате перелома нижней челюсти на всем ее протяжении (рис. 5).
В настоящее время широкое распространение получил метод рентгенографии без использования рентгеновской пленки – электрорентгенография. Получаемые при этом изображения нижней челюсти вполне удовлетворяют требованиям диагностики (рис. 6), а простота и возможность быстро получить отпечаток делают этот метод очень перспективным, особенно для военно-полевой челюстно-лицевой хирургии.
На основании клинико-рентгенологических данных составляют ясное представление о направлении и степени смещения отломков, что имеет важное значение для выработки правильного плана лечения.
Ниже мы рассмотрим наиболее часто встречающиеся смещения отломков нижней челюсти при различных видах и локализациях переломов.
Одиночные переломы тела нижней челюсти в ее центральном отделеПри переломах по средней линии (между центральными резцами) без дефекта кости щель перелома, начинаясь на альвеолярном отростке, идет почти по вертикали вниз (в сагиттальной плоскости) до нижнего края челюсти. Отломки челюсти находятся в состоянии «уравновешивания» под воздействием расположенных на них мышечных групп. При таком срединном переломе возможно и незначительное смещение отломков, которое может сопровождаться подчас трудноуловимыми нарушениями прикуса. Смещение отломков возникает во фронтальной плоскости, что приводит к нарушению прикуса, который характеризуется так называемым бугорковым контактом – наклоном жевательных зубов в язычную сторону. Это происходит в результате перерыва общей дуги нижней челюсти, когда на каждой ее половине более мощная жевательная мышца превалирует над медиальной крыловидной и как бы «выворачивает» нижний край челюсти кнаружи. В силу такого воздействия по нижнему краю челюсти образуется расхождение отломков, в то время как коронки центральных резцов соприкасаются еще более интимно своими апроксимальными поверхностями. Такое смещение отломков может наблюдаться и при незначительном отклонении щели перелома от средней линии в области нижнего края челюсти в тех случаях, когда тяга правой и левой группы мышц, опускающих нижнюю челюсть, разделенных щелью, примерно равна.
Однако в большинстве случаев, начинаясь между центральными резцами, щель перелома, подходя к нижнему краю, отклоняется от средней линии в ту или иную сторону и заканчивается в области бокового резца, клыка или даже первого малого коренного зуба. В результате того, что на одном из отломков сохраняется прикрепление большинства мышечных волокон, опускающих нижнюю челюсть, отмечается вертикальное смещение большого отломка книзу. Если щель перелома проходит перпендикулярно подбородочному отделу, смещения средней линии может и не быть. Однако чаще линия перелома на наружной компактной пластине не совпадает с линией на язычной поверхности челюсти.
Такое расположение щели перелома встречается в большинстве случаев при переломах в области лунки центрального резца, между центральными и боковыми резцами, в области лунки бокового резца. Щель перелома располагается косо от наружной компактной пластинки к язычной, причем линия перелома на внутренней поверхности отстоит дальше от средней линии, чем на наружной поверхности. При прохождении перелома в косой плоскости по отношению к вертикальной оси нижней челюсти отмечается следующая закономерность: чем ближе линия перелома на наружной поверхности кости подходит к средней линии, тем дальше (латеральнее) от нее проходит линия перелома на язычной компактной пластинке.
При таком расположении щели перелома происходит смещение отломков не только по вертикали, но и в горизонтальной плоскости, за счет захождения, «наползания» отломков друг на друга под воздействием сокращения латеральных крыловидных мышц. Средняя линия смещается в сторону перелома, за счет сужения зубной дуги нарушается прикус. Следовательно, характер смещения отломков нижней челюсти зависит от локализации перелома, расположения и распространения щели перелома.
Конец ознакомительного фрагмента.
Текст предоставлен ООО «ЛитРес».
Прочитайте эту книгу целиком, купив полную легальную версию на ЛитРес.
Безопасно оплатить книгу можно банковской картой Visa, MasterCard, Maestro, со счета мобильного телефона, с платежного терминала, в салоне МТС или Связной, через PayPal, WebMoney, Яндекс.Деньги, QIWI Кошелек, бонусными картами или другим удобным Вам способом.
1
Раздел написан профессором А. К. Иорданишвили и доцентом А. М. Ковалевским.
Вы ознакомились с фрагментом книги.
Для бесплатного чтения открыта только часть текста.
Приобретайте полный текст книги у нашего партнера:
Всего 10 форматов