
Клиническая диагностика в неврологии
Периферический двигательный нейрон образован мотонейронами передних рогов спинного мозга и двигательных ядер черепных нервов, а также их аксонами, достигающими в составе ряда образований нервной системы (передние корешки, спинномозговые нервы, сплетения, периферические или черепные нервы) мышц-исполнителей.
2.3. Анатомия корково-спинномозгового и корково-ядерного путей
Корково-спинномозговой путь начинается преимущественно от верхних 2/3 передней центральной извилины и парацентральной дольки; часть аксонов берет начало в прилегающей премоторной области, в задней центральной извилине и верхней теменной дольке (рис. 2.1).
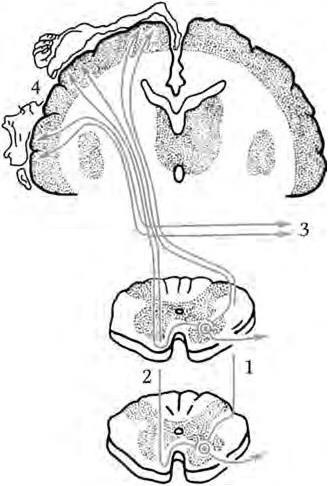
Рис. 2.1. Схема пирамидных путей:
1 – латеральный (перекрещенный) пирамидный пучок; 2 – прямой (неперекрещенный) пирамидный пучок; 3 – корково-ядерные волокна; 4 – проекция двигательной сферы в передней центральной извилине коры головного мозга
В коре передней центральной извилины пирамидные нейроны локализуются по правилу «моторного гомункулюса» (схема Пенфилда). Это означает, что в самых верхних отделах передней центральной извилины располагаются нейроны, которыми начинаются эфферентные пути для мышц ноги: в парацентральной дольке располагаются нейроны, обеспечивающие движения мышц стопы, а в верхних отделах передней центральной извилины – последовательно соматотопическая проекция для мышц голени и бедра. Далее последовательно располагаются нейроны, дающие начало эфферентным нервным путям к мускулатуре туловища. Среднюю треть передней центральной извилины занимают нейроны, обеспечивающие иннервацию мышц руки. Площадь соматотопических проекционных зон в передней центральной коре пропорциональна сложности движений, выполняемых определенной группой мышц, причем наибольшую площадь занимает соматотопическая проекция мышц кисти (особенно мышц тенара).
Аксоны из вышеуказанных областей передней центральной извилины проходят через лучистый венец, передние 2/3 заднего бедра внутренней капсулы и далее следуют по вентральной поверхности ствола головного мозга. На границе между продолговатым и спинным мозгом 80 % волокон корково-спинномозгового пути переходит на противоположную сторону, образуя с аналогичными волокнами противоположной стороны пирамидный перекрест (decussatio pyramidum). Перекрещенные волокна направляются в боковой канатик спинного мозга, занимая его заднемедиальный отдел в виде латерального корково-спинномозгового пути (tractus corticospinalis lateralis). Этот путь обеспечивает произвольные движения как мышц туловища, так и конечностей. Около 20 % волокон остаются неперекрещенными, образуя передний корково-спинномозговой путь (tractus corticospinalis anterior). Этот путь обеспечивает произвольные движения преимущественно в мышцах туловища и шеи. Волокна латерального корково-спинномозгового пути располагаются в спинном мозге в соответствии с законом Ауэрбаха – Флатау и при этом посегментно переключаются на мотонейроны передних рогов спинного мозга.
Корково-ядерный путь начинается преимущественно от нижней трети передней центральной извилины и прилегающей премоторной области. Здесь также определяется четкая соматотопическая проекция мышц, иннервируемых черепными нервами, причем в самом нижнем отделе прецентральной извилины располагаются нейроны для мышц глотки, гортани, мягкого нёба, языка, жевательной и мимической мускулатуры. Аксоны корково-ядерного пути проходят через лучистый венец, колено внутренней капсулы и ствол мозга. Здесь его волокна совершают частичный надъядерный перекрест, заканчиваясь на двигательных ядрах черепных нервов своей и противоположной стороны. Исключение составляет часть корково-ядерного пути, заканчивающаяся на ядре XII и нижней части ядра VII нерва – эти волокна совершают полный надъядерный перекрест и поэтому заканчиваются на соответствующих двигательных ядрах (ХII, нижняя половина VII) только противоположной стороны.
2.4. Плегия и парез
Плегия, или паралич, – полная утрата произвольных движений в той или иной группе мышц.
Парез – частичная утрата произвольных движений в той или иной группе мышц, характеризующаяся снижением силы и объема активных движений в пораженных мышцах.
В зависимости от распространенности различают следующие варианты параличей и парезов:
– моноплегия, или монопарез, – плегия или парез определяются только в мышцах одной руки или ноги;
– гемиплегия, или гемипарез, – плегия или парез захватывает мышцы как руки, так и ноги на одной или на противоположных (альтернирующая гемиплегия или гемипарез) сторонах тела;
– параплегия, или парапарез, – плегия или парез определяются только в мышцах только обеих рук или ног (соответственно верхняя или нижняя параплегия или парапарез);
– триплегия, или трипарез, – плегия или парез захватывает три конечности;
– тетраплегия, или тетрапарез, – плегия или парез захватывает обе руки и ноги.
2.5. Общие клинические признаки расстройств движений
Плегии (парезы) могут быть выявлены при клиническом осмотре на основании следующих признаков:
1) снижение объема активных движений и (или) мышечной силы;
2) изменение мышечного тонуса;
3) атрофия или гипотрофия паретичных мышц;
4) фасцикуляции и фибрилляции пораженных мышц;
5) повышение или снижение (вплоть до отсутствия) физиологических рефлексов, замыкающихся на паретичных мышцах;
6) наличие патологических рефлексов;
7) наличие защитных рефлексов и патологических синкинезий. В зависимости от вида плегии или пареза – периферический или центральный – различные вышеперечисленные симптомы образуют клиническое ядро периферического или центрального паралича.
2.6. Методика исследования силы мышц различных мышечных групп
Мышечная сила исследуется параллельно с активными движениями, так как их объем при нерезко выраженных парезах не уменьшается. Силу мышц кистей определяют динамометром. При исследовании силы других мышц используют ручной способ в двух модификациях.
При первой модификации врач оказывает препятствие в выполнении активного движения, определяет и сравнивает слева и справа силу сопротивления в соответствующих мышцах. Так, например, врач предлагает больному сгибать руку в локтевом суставе слева и активно препятствует этому сгибанию. Затем так же определяется сила двуглавой мышцы плеча правой руки, и сила активного движения слева и справа сравнивается.
Чаще используют другую модификацию: пациенту предлагают выполнить активное движение, не оказывая противодействия. Далее пациент удерживает руку или ногу в этой позе с максимальной силой, а врач пытается произвести движение в обратном направлении. При этом он оценивает и сравнивает слева и справа степень усилия, которое для этого требуется. Например, силу двуглавой мышцы плеча определяют, пытаясь разогнуть уже согнутую в локтевом суставе руку, вначале слева, затем справа.
2.7. Функции мышц и их иннервация
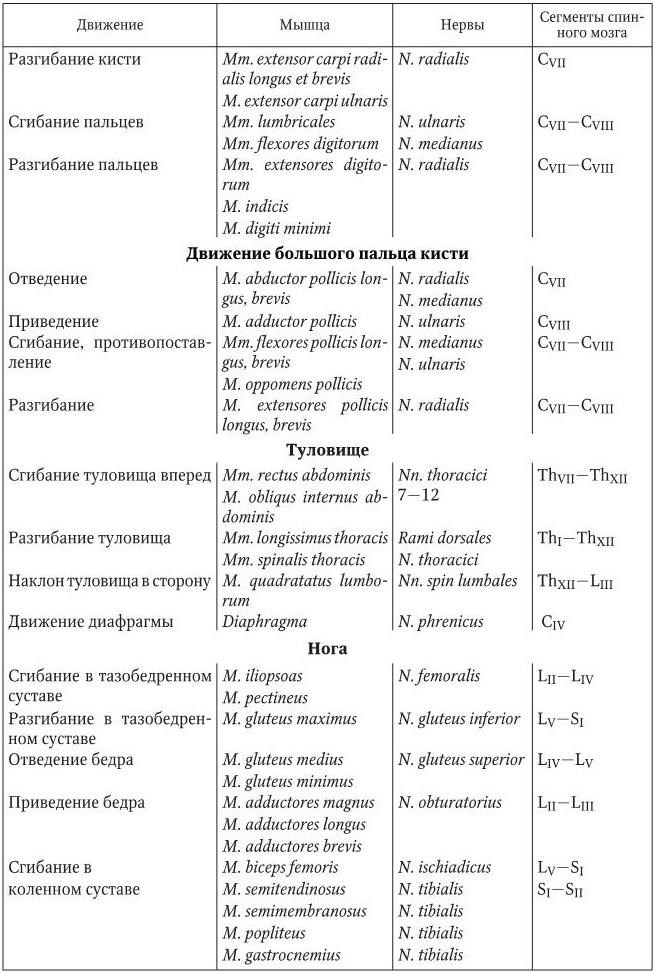
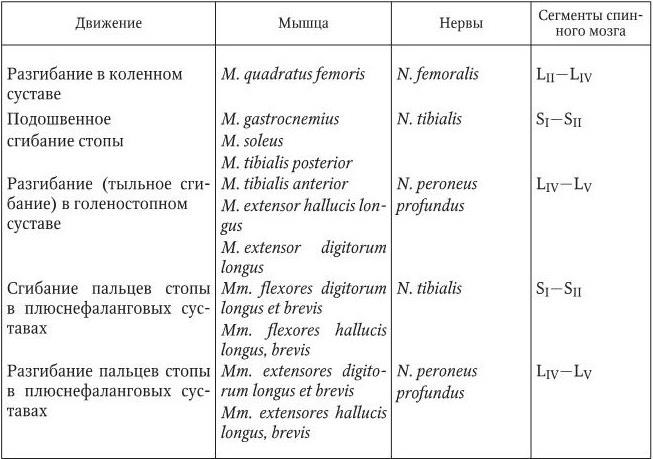
Функции мышц и их иннервация представлены ниже (табл. 2.1).
Таблица 2.1
Функция и иннервация мышц

2.8. Общая симптоматология периферического паралича (пареза)
Периферический паралич, или парез, представляет собой расстройства произвольных движений, возникающие при поражении периферического двигательного нейрона – самих мотонейронов или их аксонов. Периферический паралич характеризуется следующими признаками:
1) гипотрофия (атрофия) паретичных мышц;
2) снижение мышечного тонуса в паретичных мышцах – мышечная гипотония (атония);
3) утрата или снижение (арефлексия или гипорефлексия) физиологических миотатических и поверхностных рефлексов, которые замыкаются через пораженную часть периферического двигательного нейрона;
4) реакция перерождения в паретичных мышцах;
5) фасцикуляции или фибрилляции в паретичных мышцах.
2.9. Мышечная гипотония при периферическом параличе (парезе)
Под мышечным тонусом (рис. 2.2) понимают напряжение, в котором находятся мышцы вне активного движения.
Поддержание и перераспределение мышечного тонуса обеспечивает γ-петля. Первым звеном γ-петли являются γ-мотонейроны передних рогов спинного мозга. От γ-мотонейронов идут тонкие γ-волокна к интрафузальным мышечным волокнам, входящим в состав мышечных веретен – мышечных проприоцепторов. Веретена считаются рецепторами натяжения, ответственными за сохранение мышцей постоянной длины. Импульсы, проводимые γ-волокнами, вызывают сокращение интрафузальных мышечных волокон в районах обоих полюсов веретена, тем самым приводя к натяжению его экваториальной части. Это изменение тотчас регистрируется анулоспиральными окончаниями, оплетающими ядерные сумки в веретене (каждое веретено имеет два волокна с ядерной сумкой и четыре – с ядерной цепью). Их потенциал действия увеличивает тонус работающей мышцы.
Возникающий при раздражении анулоспиральных рецепторов нервный импульс идет от веретенных рецепторов по периферическому и центральному отростку клетки спинномозгового ганглия и по заднему корешку поступает в спинной мозг. В результате импульс возвращается преимущественно в тот же сегмент, от которого началась данная γ-петля.
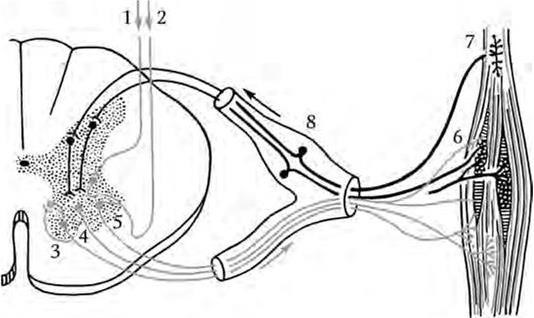
Рис. 2.2. Схема миотатического рефлекса:
1 – пирамидный путь; 2 – ретикулоспинномозговой путь; 3 – α1-мотонейрон; 4 – α2-мотонейрон; 5 – γ-мотонейрон; 6 – мышечное веретено; 7 – сухожильный рецептор; 8 – чувствительный нейрон
Здесь импульс «переключается» на α-большие и α-малые мотонейроны переднего рога, а также на клетки Реншоу. α-Большие мотонейроны обеспечивают проведение импульсов, вызывающих быстрое (фазическое) сокращение и поддерживающих трофику мышц. α-Малые мотонейроны передают возбуждение на медленно сокращающиеся тонические двигательные единицы. α-Большой мотонейрон отдает коллатераль к клетке Реншоу, а эта клетка, в свою очередь, вновь соединяется с мотонейроном переднего рога, оказывая на него тормозящее действие. Таким образом, основными функциями клеток Реншоу являются функция возвратного торможения α-большого мотонейрона при его слишком сильном возбуждении и функция реципрокной иннервации за счет того, что импульс от клетки Реншоу достигает α-мотонейронов одного сегмента с обеих сторон. В результате по аксонам α-больших и α-малых мотонейронов импульс достигает экстрафузальных мышечных волокон, вызывая их фазическое или тоническое сокращение.
γ-Мотонейроны находятся, в свою очередь, под влиянием волокон, идущих от мотонейронов оральных отделов ствола в составе пирамидного, ретикуло- и вестибулоспинального путей. Таким образом, мышечный тонус может регулироваться как через γ-петлю, так и непосредственно головным мозгом, что важно для каждого произвольного движения. Сокращение интрафузальных мышечных волокон вызывает снижение порога возбудимости рецепторов растяжения. Поэтому влияние γ-мотонейронов через α-малые мотонейроны обеспечивает тонус мышц, а через α-большие мотонейроны – миотатические рефлексы, т. е. фазическое сокращение мышцы в ответ на ее растяжение.
Мышечная гипотония является следствием «разрыва» соответствующих γ-петель и аксонов от α-малых мотонейронов, идущих в составе поврежденного периферического двигательного нейрона. Мышечная гипотония может быть выявлена при периферическом парезе на основании следующих признаков:
– мышцы дряблые, вялые, тестообразные, их рельеф не контурируется;
– суставы «разболтанные», что проявляется избыточностью движений в них. Так, при мышечной атонии (гипотонии) в руке предплечье свободно прикладывается к плечу, а запястье – к плечевому суставу. На фоне гипотонии в ноге ее можно согнуть в тазобедренном суставе до свободного прикладывания бедра к передней брюшной стенке, а пятки – к ягодице;
– на стороне мышечной гипотонии в ноге отмечается положительный симптом Оршанского, – прижимая колено левой рукой и одновременно отрывая пятку от кушетки правой рукой, врач переразгибает колено пациента до отрывания пятки от кушетки значительно выше, чем в здоровой ноге;
– при выполнении повторных пассивных движений в гипотоничных мышцах отсутствует ощущение сопротивления.
При дифференциальной диагностике мышечной гипотонии следует учитывать, что ее развитие может быть обусловлено не только периферическим парезом, но и другими причинами:
– мышечная гипотония при центральном парезе. Может наблюдаться в случаях его острого развития с последующей трансформацией в мышечную гипертонию;
– мышечная гипотония при заболеваниях экстрапирамидной системы. У этих больных мышечная гипотония сочетается с гиперкинезами – гипотонически-гиперкинетический синдром;
– мышечная гипотония при поражении мозжечка или его проводящих путей. Представляет собой один из характерных признаков мозжечковых расстройств и проявляется целым рядом симптомов;
– мышечная гипотония при заболеваниях с первичным поражением мышц – прогрессирующих мышечных дистрофиях, атрофической миотонии, дермато- и полимиозите и др.;
– физиологическая мышечная гипотония – имеет диффузный характер, сопровождается избыточными движениями в суставах. Определяется у детей и женщин со слабо развитыми мышцами. Избыточные движения в суставах могут создавать ложное впечатление о мышечной гипотонии у спортсменов и акробатов.
2.10. Мышечная гипотрофия при периферическом параличе (парезе)
Мышечная гипотрофия возникает при периферическом параличе (парезе) вследствие разобщения пораженных мышц с иннервирующими их периферическими мотонейронами. Денервированная мышца перестает получать постоянные трофические импульсы, необходимые для поддержания нормального обмена. В результате в ней наступает перерождение и гибель мышечных волокон с заменой последних жировой и соединительной тканью. Мышечная гипотрофия может быть выявлена при периферическом парезе на основании следующих признаков:
– уменьшение объема мышцы по окружности более чем на 1 см;
– выявление ранних гипотрофий в мышцах языка, кистей, стоп, лопаток, плечевого пояса. На них легко увидеть даже незначительные гипотрофические изменения: сглаженность тенара и гипотенара, «западение» первого межпальцевого промежутка, «выступание» костей на тыле кисти и стопы, изменение формы и конфигурации плечевого сустава, «летающие лопатки» (scapula alatae).
Мышечную гипотрофию при периферическом парезе следует дифференцировать с мышечными гипотрофиями при заболеваниях с первичным поражением мышц – прогрессирующих мышечных дистрофиях, атрофической миотонии, поражениях мышц воспалительной природы (дермато- и полимиозит), рефлекторных контрактурах. Кроме того, следует учитывать возможность развития мышечных гипотрофий при эндокринной патологии, кахексии, длительной иммобилизации и в других случаях длительного мышечного бездействия.
2.11. Рефлексы. Строение рефлекторной дуги и рефлекторного кольца
Физиологической основой движения является рефлекс. Это функциональная единица деятельности нервной системы. Впервые понятие «рефлекс» ввел в XVII в. Р. Декарт, который высказал самое общее представление об их существовании.
Рефлекс (лат. reflexus – повернутый назад, отраженный) представляет собой ответную реакцию нервной системы на раздражение, возникающую за счет переноса нервного импульса с афферентных структур на эфферентные.
Рефлексы могут быть охарактеризованы по следующим признакам:
– безусловные (врожденные, передающиеся по наследству) и условные (формирующиеся в процессе индивидуального развития);
– физиологические и патологические (см. ниже);
– замыкающиеся на различных уровнях – спинномозговые, стволовые, подкорковые, корковые;
– поверхностные и глубокие. Поверхностные рефлексы вызываются с кожи и слизистых оболочек, глубокие возникают в ответ на удар неврологическим молоточком по сухожилию или надкостнице (соответственно сухожильные и периостальные).
Рефлекторная дуга представляет собой анатомо-физиологический субстрат поверхностных рефлексов. Она начинается с рецепторов в коже или слизистых оболочках и включает следующие анатомические структуры: периферический отросток рецепторного нейрона, его тело (в спинномозговых или чувствительных ганглиях черепных нервов), центральный отросток – афферентная часть; вставочный нейрон с его периферическим и центральным отростком – сочетательная часть; мотонейрон в передних рогах спинного мозга или в двигательных ядрах черепных нервов и его аксон, идущий к мышце-исполнителю – эфферентная часть.
Рефлекторное кольцо имеет, в отличие от рефлекторной дуги, иное строение, поскольку его рецепторы располагаются непосредственно в мышцах и реагируют непосредственно на ее растяжение (myo – мышца, tasis – растяжение) – миотатические рефлексы. К растяжению мышцы приводит удар неврологическим молоточком по сухожилию или надкостнице, что вызывает растяжение мышечных проприоцепторов – интрафузальных мышечных волокон и мышечных веретен, возникающее в их экваториальной части. Это приводит к раздражению анулоспиральных рецепторов, оплетающих мышечные веретена. От них по тонкому чувствительному периферическому корешку импульс передается на тело и далее на центральный отросток псевдоуниполярного нейрона. В итоге возбуждающий импульс приходит на α-большие и α-малые мотонейроны, а от них по аксону достигает мышц-исполнителей, вызывая соответственно их фазическое (через α-большие) и тоническое (через α-малые) сокращение. Нормальное функционирование рефлекторного кольца всегда связано с γ-петлей, поскольку через нее обеспечивается определенная степень сокращения интрафузальных мышечных волокон, т. е. поддержание мышечного тонуса и предуготованность мышцы к фазическому сокращению.
2.12. Гипорефлексия (арефлексия) глубоких и поверхностных рефлексов при периферическом параличе
Причина гипорефлексии (арефлексии) – повреждение двигательного нейрона или его аксона, являющегося эфферентной частью рефлекторной дуги или рефлекторного кольца данного рефлекса.
Клиническим проявлением гипорефлексии (арефлексии) является снижение (отсутствие) амплитуды непроизвольного движения мышцы-исполнителя, участвующей в данном рефлексе. Гипо- или арефлексию при периферическом параличе следует отличать от низкого рефлекторного фона, который изначально определяется у некоторых людей.
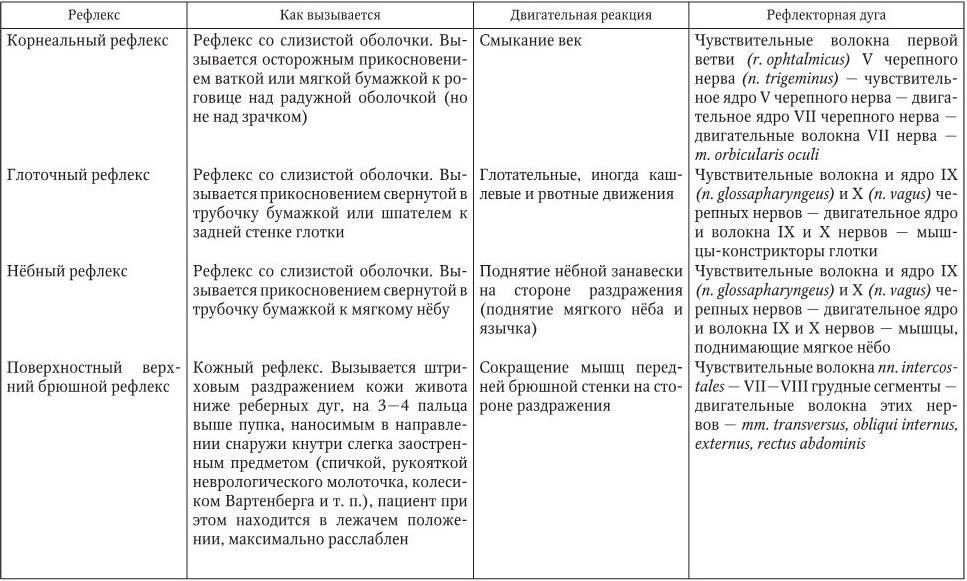
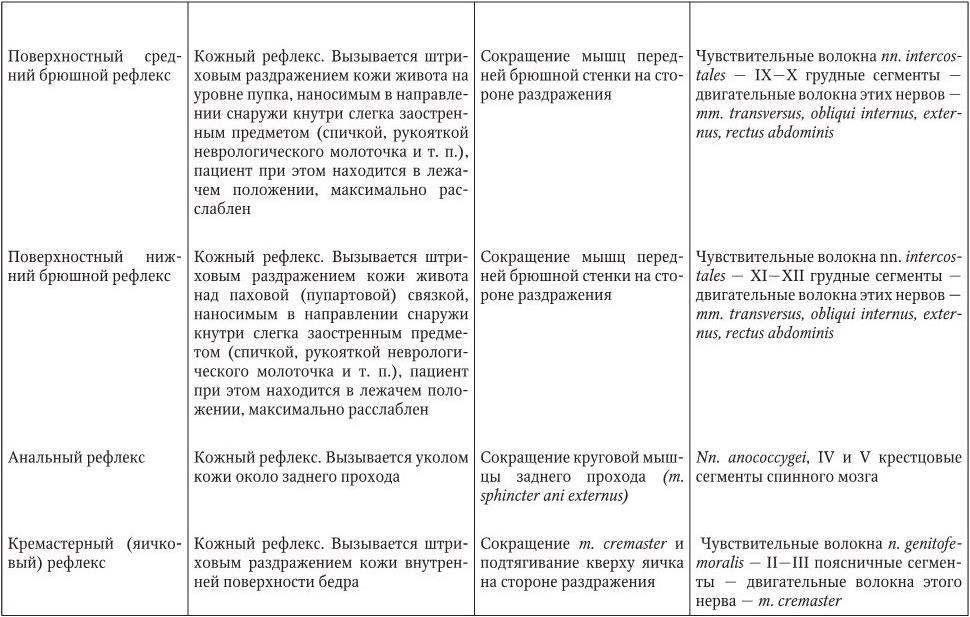
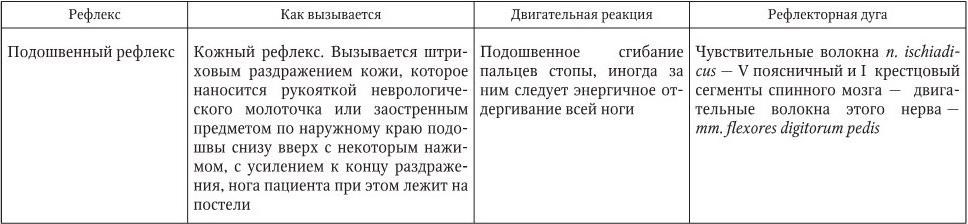
2.13. Поверхностные рефлексы
Поверхностные рефлексы подразделяются на кожные и со слизистых оболочек (табл. 2.2). Поверхностные рефлексы вызываются прикосновением, штриховым раздражением, уколом кожи или слизистых оболочек. При неврологическом осмотре необходимо проверять следующие поверхностные рефлексы.
Таблица 2.2
Поверхностные рефлексы, исследуемые при неврологическом осмотре
2.14. Глубокие рефлексы
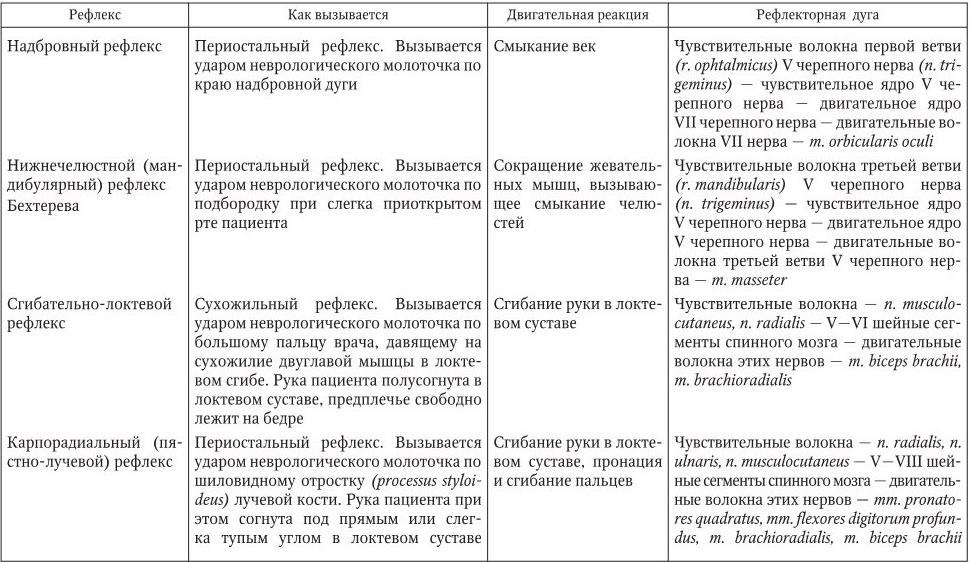
Глубокие рефлексы подразделяются на сухожильные и периостальные.
Сухожильные рефлексы – это безусловные рефлексы, вызываемые ударом неврологического молоточка по сухожилию мышц. Они входят в группу миотатических рефлексов, поскольку в их основе лежит не растяжение сухожилия, как считалось раньше, а растяжение мышечных волокон вследствие растяжения сухожилия.
Периостальные рефлексы – безусловные рефлексы, получаемые в результате растяжения мышечных волокон (аналогично сухожильным) в ответ на раздражения рецепторов надкостницы. Вызываются обычно ударом неврологического молоточка.
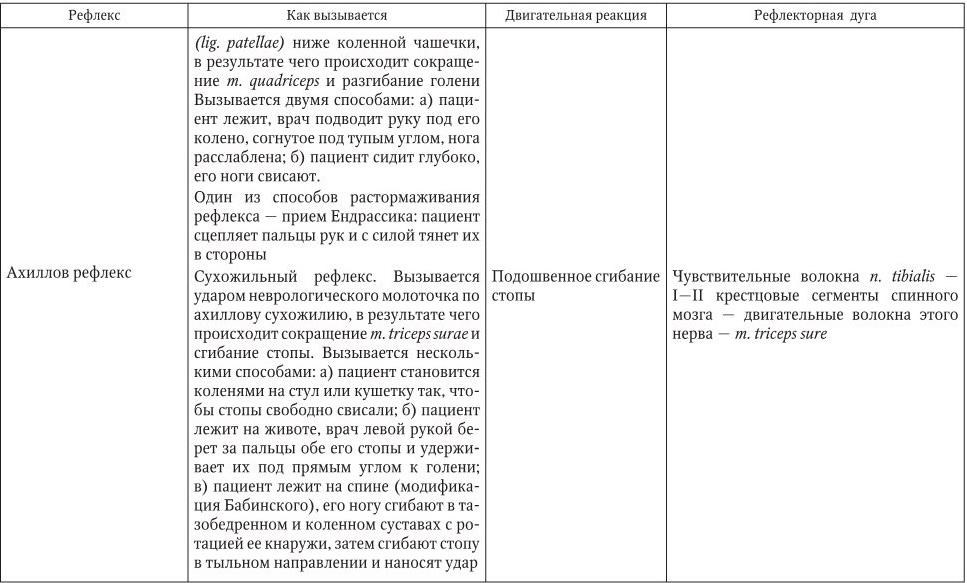
В клинической практике обычно исследуют следующие сухожильные и периостальные рефлексы (табл. 2.3).
2.15. Фасцикуляции и фибрилляции при периферическом параличе (парезе)
Фасцикуляции (лат. fasciculus – пучок мышечных волокон) – это видимые непроизвольные подергивания отдельных частей мышцы при отсутствии ее общего сокращения, обусловленные спонтанным сокращением группы мышечных волокон.
Для выявления фасцикуляций необходим тщательный осмотр больного с концентрацией внимания на гипотрофичных и паретичных мышцах. При этом пациент должен находиться в лежачем положении и быть максимально расслабленным. Осмотр проводится в теплом помещении.
Фибрилляции (лат. fibrilla – волоконце) представляют собой спонтанно возникающие постоянные сокращения отдельных мышечных волокон (миофибрилл). В отличие от фасцикуляций фибрилляции нельзя обнаружить визуально – они регистрируются только при электромиографии в виде непроизвольных сокращений отдельных мышечных волокон.
Возникновение фасцикуляций или фибрилляций при периферическом параличе (парезе) обусловлено поражением мотонейронов передних рогов спинного мозга или двигательных ядер черепных нервов.
2.16. Типы периферического паралича (пареза) в зависимости от уровня поражения периферического двигательного нейрона
В зависимости от уровня поражения периферического двигательного нейрона различают четыре типа периферического паралича (пареза): невральный, полиневритический, корешковый, сегментарный.
Таблица 2.3
Сухожильные и периостальные рефлексы, исследуемые при неврологическом осмотре
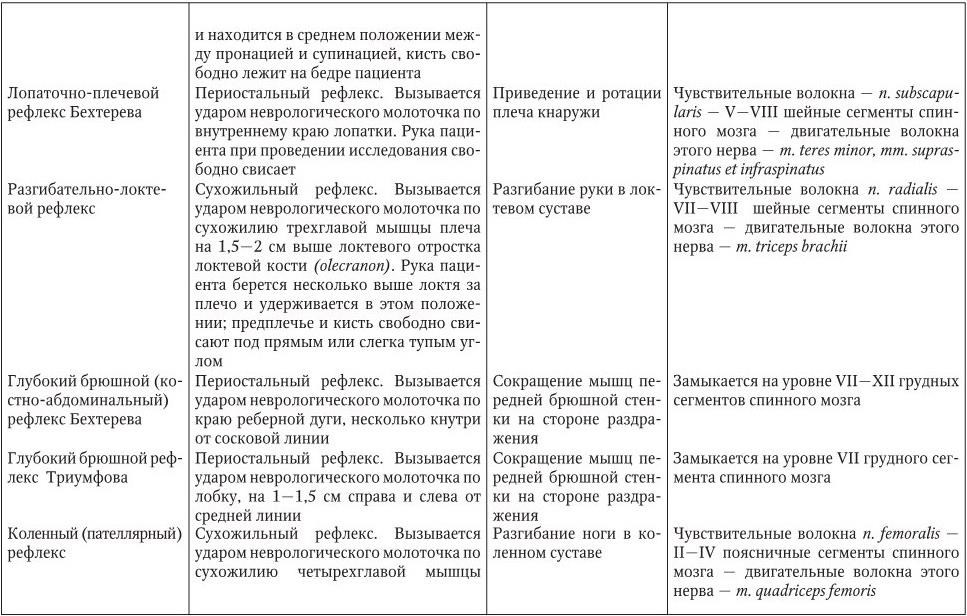
1. Невральный тип характеризуется периферическим парезом мышц, иннервируемых пораженным нервом или нервами. В зависимости от распространенности поражения различают следующие виды невритов и невропатий:
– мононевриты (мононевропатии) – поражения одного нерва;
– мультиневриты (мультиневропатии) – множественное одностороннее поражение нервов с единой соматотопической проекцией, например, в пределах одной руки;
– множественные невриты (невропатии) – поражение двух и более нервов в различных частях тела.
Этиология невритов и невропатий широко варьируется: инфекционно-токсические (преимущественно двигательные расстройства при бруцеллезе, сыпном тифе, лептоспирозе и ряде других тяжелых инфекционных заболеваний), травматические (ушиб, сдавление, неполный или полный анатомический перерыв), компрессионно-ишемические (с преимущественно двигательными расстройствами, прежде всего при ряде туннельных невропатий), другие этиологические факторы (см. подраздел 11.4). Следует также учитывать, что невриты и невропатии с изолированными двигательными расстройствами возникают при поражении двигательных нервов или двигательных ветвей смешанных нервов.
2. Полиневритический тип возникает при полиневритах (полиневропатиях) вследствие преимущественного поражения дистальных отделов периферических нервов. Двигательные расстройства характеризуются следующими особенностями:
– периферические параличи и парезы развиваются преимущественно в дистальных отделах конечностей, хотя могут распространяться и на проксимальные отделы;
– первыми симптомами являются мышечная слабость, миалгии, быстрое угасание рефлексов;
– возможно вовлечение или преимущественное поражение бульбарных мышц, что клинически проявляется бульбарным параличом (см. гл. 4).
Основными причинами развития полиневрита с изолированными или преимущественно двигательными расстройствами являются такие инфекции, как дифтерия, ботулизм, бешенство, брюшной тиф, тяжелые формы герпеса и бруцеллеза. Полиневропатии наблюдаются во много раз чаще, чем полиневриты. Преимущественно двигательные расстройства типичны для развернутой клинической картины острой воспалительной демиелинизирующей полирадикулоневропатии Гийена – Барре (критерии диагностики – см. подраздел 4.10), дифтерии (инфекционно-аллергическая дифтерийная полиневропатия «40 – 50-го дня»), некоторых экзогенных интоксикациях (отравления свинцом, марганцем, фосфорорганическими соединениями и др.), авитаминозах В1 (болезнь «бери-бери»).