
Атлас по оперативной хирургии верхней конечности
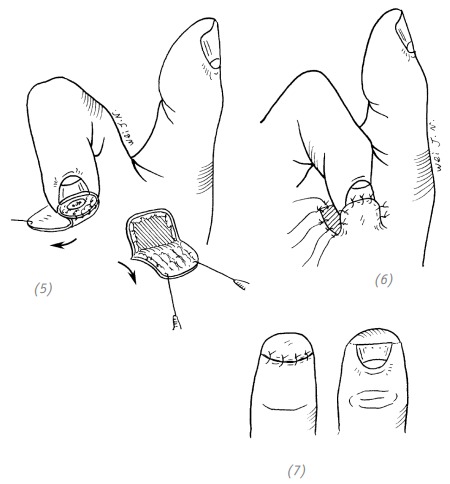
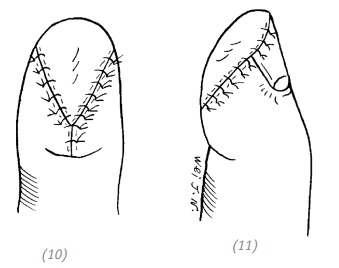
(5), (6) накладываем швы на тенарный лоскут и полнослойный лоскут, укрывающий донорскую зону. Оставляем длинные лигатуры. Накладываем давящую повязку на полнослойный кожный лоскут донорской зоны; (7) через 3–4 недели пересекаем питающую ножку. Дефект кончика пальца устранён
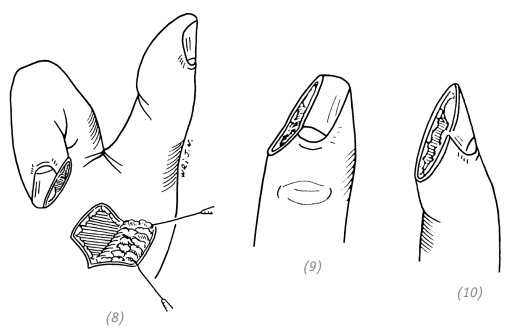
(8), (9), (10) косой дефект латеральной поверхности кончика пальца с лучевой стороны. В зависимости от размера дефекта выбираем направление питающей ножки и выкраиваем кожный лоскут из области мышц тенара большого пальца
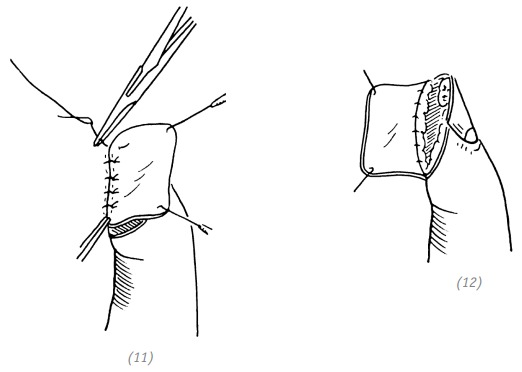
(11), (12) подшиваем полнослойный кожный лоскут питающей ножки
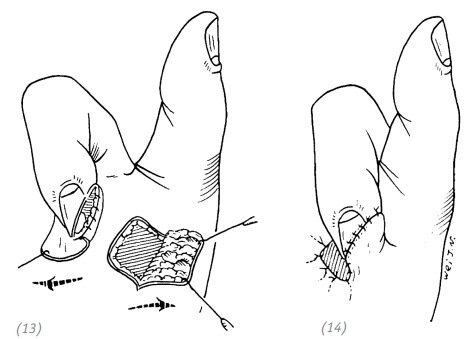
(13), (14) накладываем швы на тенарный лоскут и полнослойный лоскут, укрывающий донорскую зону. Оставляем длинные лигатуры. Накладываем давящую повязку на полнослойный кожный лоскут донорской зоны
Рис. 2–16. Закрытие дефекта кончика пальца тенарным лоскутом
Перекрёстная пересадка иннервированного кожного лоскута
Кожа тыльной поверхности дистальной и средней фаланг указательного, среднего и безымянного пальцев иннервируется дорсальной ветвью ладонного пальцевого нерва (ладонный пальцевый нерв большого пальца и мизинца не имеет дорсальной ветви). Дорсальная ветвь отходит от ладонного пальцевого нерва у основания проксимальной фаланги. Затем косо направляется к тыльной поверхности средней и дистальной фаланги пальца, обеспечивая чувствительность данной зоны. Для закрытия дефектов подушечки ногтевой фаланги указательного, среднего или безымянного пальцев перекрёстным лоскутом при выкраивании лоскута можно захватить и дорсальную ветвь ладонного пальцевого нерва. При накладывании швов на кожный лоскут дорсальную ветвь ладонного пальцевого нерва сшить с собственным ладонным пальцевым нервом реципиентной зоны. Такая методика операции позволит восстановить хорошую чувствительность во вновь созданной подушечке пальца. Восстановление чувствительности на лучевой поверхности подушечек указательного и среднего пальцев важнее, чем восстановление чувствительности на локтевой стороне этих же пальцев (они участвуют в ощупывании предмета), поэтому при перекрёстной кожной пластике желательно дорсальную ветвь ладонного пальцевого нерва сшить с собственным ладонным пальцевым нервом на лучевой поверхности пальца.
Показания к операции
Данная методика подходит для восстановления дефектов подушечек указательного и среднего пальцев.
Ход операции
1. Выполнить хирургическую обработку раны. Сделать продольный разрез у лучевого края раны и найти повреждённый конец пальцевого нерва. Перевязать повреждённый конец пальцевой артерии.
2. На соседнем пальце рисуем необходимых нам формы и размеров донорский кожный лоскут (реверсивный метод пластики). От свободного края лоскута (обычно это локтевая сторона) в проксимальном направлении производим разрез кожи. Находим дорсальную ветвь ладонного пальцевого нерва и пересекаем её. Длина нерва должна быть достаточной для последующего наложения анастомоза. Вместе с нервом отделяем и кожный лоскут.
3. Кожный лоскут перемещаем и укладываем на реципиентную зону. Расщеплённый свободный лоскут подшиваем к донорской зоне, оставляя длинные лигатуры. Накладываем швы на перемещённый лоскут, начиная от питающей ножки.
4. В области разреза с лучевой стороны реципиентной зоны методом «конец в конец» сшиваем дорсальную ветвь ладонного пальцевого нерва кожного лоскута и культю пальцевого нерва с лучевой стороны повреждённого пальца. Для этого используем атравматическую нить 8-0. Рану ушиваем наглухо.
5. Накладываем давящую повязку на донорскую зону и повязку на реципиентную зону. Кисть иммобилизуем гипсовой лангетой с тыльной поверхности.
6. Через 2 недели после операции снимаем швы, через 4 недели пересекаем питающую ножку и снимаем гипсовую лангету. После приживления кожного лоскута через несколько месяцев восстановится и его иннервация. После тренировок, в течение одного – двух лет, кожная чувствительность пересаженного участка восстанавливается практически до нормы (рис. 2–17).
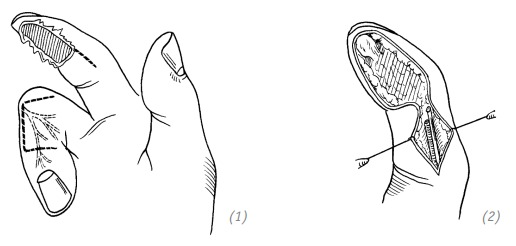
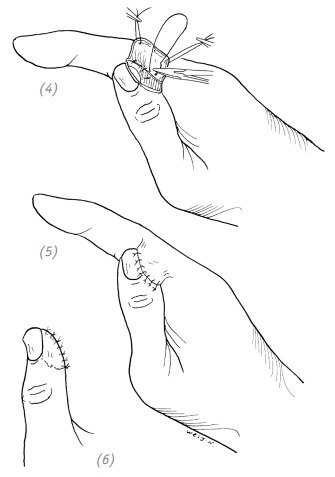
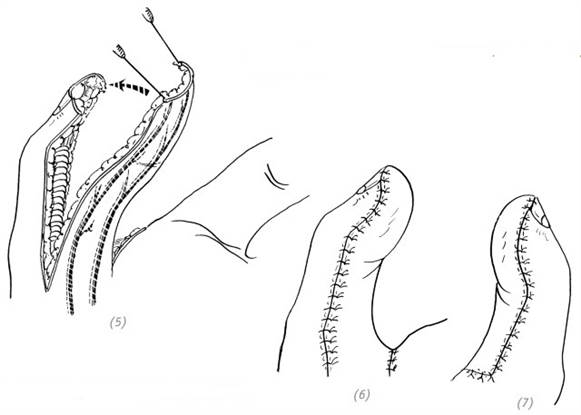
(1) дефект подушечки (ногтевой фаланги) указательного пальца. Выкраивание иннервированного кожного лоскута (2) в разрезе с лучевой стороны указательного пальца находим культю пальцевого нерва
ПОВРЕЖДЕНИЯ ДИСТАЛЬНОЙ ФАЛАНГИ ПАЛЬЦА КИСТИ
(3), (4) отделяем кожный лоскут и дорсальную ветвь ладонного пальцевого нерва на соседнем пальце
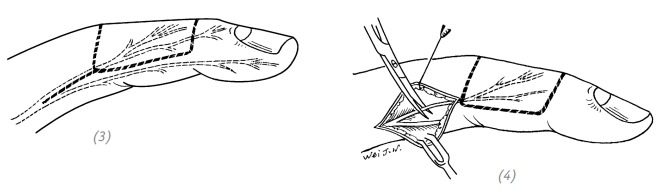
(5) перемещаем кожный лоскут и дорсальную ветвь ладонного пальцевого нерва
(6) атравматической нитью сшиваем дорсальную ветвь ладонного пальцевого нерва и культю пальцевого нерва
(7) накладываем швы на средней толщины расщеплённый лоскут донорской зоны, накладываем швы на кожный лоскут реципиентной зоны. Ушиваем оставшиеся раны. Накладываем давящую повязку
Рис. 2–17. Перекрёстная пересадка иннервированного кожного лоскута
Восстановление (пластика) V–Y лоскутом
Данная методика применяется для восстановления поперечных дефектов кончика пальца площадью < 1см2. Методика основана на подвижности мягких тканей пальца. V-образный лоскут перемещаем вверх, на повреждённый участок, и накладываем Y-образный шов.
Положение больного – лёжа на спине, повреждённая конечность лежит на операционном столе. На конечность наложена кровеостанавливающая воздушная манжета.
Способ анестезии
Проводниковая анестезия на уровне плечевого сплетения или местная анестезия по Оберсту.
Ход операции
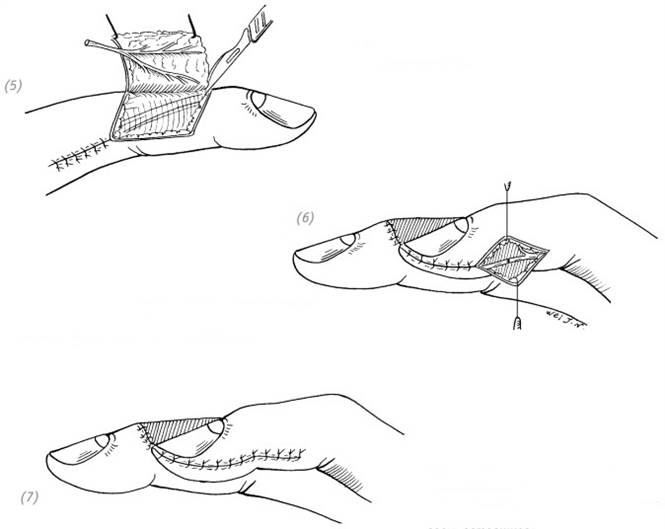
1. Выкраиваем V-образный лоскут, делая разрезы с латеральных сторон от раневой поверхности до середины дистальной поперечной кожной складки ладонной поверхности пальца. Рассекая кожу, не пересекаем глубжележащие мягкие ткани.
2. Распатором или скальпелем по ладонной поверхности дистальной фаланги отслаиваем мягкие ткани поду-шечки пальца от кости, оставляя нетронутым соединение мягких тканей с V-образным лоскутом.
3. Волярный V-образный лоскут перемещаем вверх и укрываем дефект.
4. Вначале сшиваем дистальный край V-образного лоскута с ногтевым краем раны. Затем накладываем Y-образный шов на проксимальную часть V-образного лоскута (рис. 2–18).

(1) поперечная рана кончика пальца небольшой площади; (2), (3), (4) выкраиваем V-образный лоскут с двух сторон от раневой поверхности до середины дистальной поперечной кожной складки. Рассекаем кожу и не пересекаем подкожные мягкие ткани
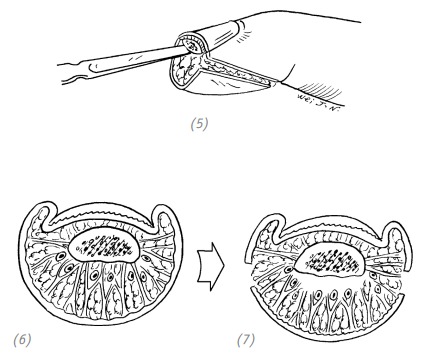
(5), (6), (7) распатором или скальпелем по ладонной поверхности дистальной фаланги отслаиваем мягкие ткани подушечки пальца от кости, оставляя нетронутым соединение мягких тканей с V-образным лоскутом.
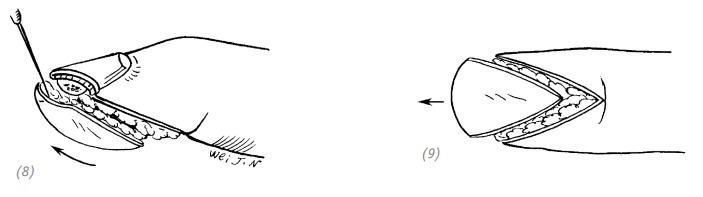
8), 9) волярный V-образный лоскут перемещаем вверх и укрываем дефект
(10), (11) вначале сшиваем дистальный край V-образного лоскута с ногтевым краем раны. Затем накладываем Y-образный шов на проксимальную часть V-образного лоскута
Рис. 2–18. Восстановление V–Y лоскутом дефекта кончика пальца
Послеоперационное ведение
Через 2 недели снять швы. Постепенно нагружаем палец. Постепенно возвращается частичная чувствительность. У некоторых пациентов могут наблюдаться повышенная или пониженная чувствительность, ощущение холода в кончике пальца и т.д
ЧАСТЬ ТРЕТЬЯ Дефект кончика (ногтевой фаланги) большого пальца
Дефекты кончика ногтевой фаланги большого пальца тоже входят в список часто встречающихся травм пальцев кисти. Ввиду важности функций большого пальца восстановление дефектов также очень важно. Кроме восстановления длины большого пальца важно восстановить чувствительность его подушечки. У хирурга есть много способов для восстановления дефектов кончика большого пальца, такие как пластика местными тканями на питающей ножке, островковая пластика, свободная кожная пластика и.т.д. Чётких показаний к использованию той или иной методики нет. Необходимо учитывать конкретную ситуацию, например, сопутствующее повреждение донорской зоны, возраст пациента, его профессию, эстетические требования и т.д. А также профессиональные навыки оперирующего доктора. В данной книге мы расскажем лишь о нескольких часто используемых, эффективных и удобных методах.
1.ТРАНСПЛАНТАЦИЯ КОЖНОГО ЛОСКУТА С СОСЕДНЕГО ПАЛЬЦА
Показания к операции
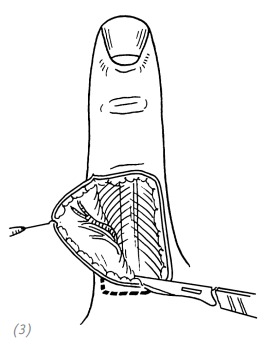
По причине относительно низкой чувствительности кожного лоскута раны в области донорской зоны и т.д. использование кожного лоскута с соседнего пальца для восстановления дефекта на большом пальце кисти не самый идеальный вариант. И применять его можно в том случае, если другие способы не подходят, если уровень подготовки врача не позволяет выполнить более сложную операцию либо если это единственный вариант, особенно при небольших дефектах кончика большого пальца с локтевой стороны фаланги.
Ход операции
Метод данной операции в основном схож с другими операциями с применением перекрёстного кожного лоскута. На лучевой стороне у основания проксимальной фаланги указательного пальца выкраиваем кожный лоскут с ротацией последнего против часовой стрелки. Питающая ножка располагается на лучевой стороне пальца. Длинная ось лоскута слегка наклонена к продольной оси пальца. Выполнить гемостаз донорской зоны, после чего подшить расщеплённый кожный лоскут. Далее ладонный край раны большого пальца подшить к питающей ножке донорского лоскута. Затем уложить лоскут на рану и подшить с тыльной поверхности пальца. Так как большой палец склонен к скольжению в сторону ладони, то он будет естественным образом прижимать пересаженный на донорскую зону кожный лоскут. Поэтому тугое бинтование в данном случае не потребуется (рис. 2–19).
ПОВРЕЖДЕНИЯ ДИСТАЛЬНОЙ ФАЛАНГИ ПАЛЬЦА КИСТИ
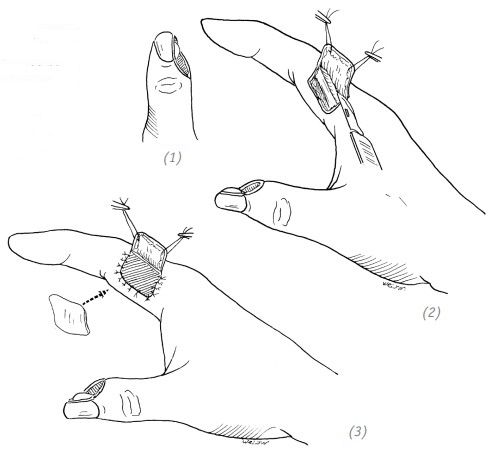
(1) локтевая сторона кончика (ногтевой фаланги) большого пальца; (2) на основании величины дефекта на лучевой стороне у основания проксимальной фаланги указательного пальца выкраиваем кожный лоскут с последующей его реверсией. Питающая ножка располагается на лучевой стороне пальца; (3) выкраиваем кожный лоскут для закрытия вторичного дефекта донорской зоны в соответствии с её размерами
(4)пришиваем кожный лоскут к краю раны на большом пальце; (5)пришиваем свободный край донорского кожного лоскута;
(6)через 3–4 недели после операции пересекаем питающую ножку
Рис. 2–19. Восстановление дефекта локтевой стороны кончика большого пальца перекрёстным кожным лоскутом
Послеоперационное ведение
На пересаженные кожные лоскуты наложить марлевые салфетки для предотвращения мокнутия раневых поверхностей. Через 12–14 дней снять швы и через 3–4 недели пересечь питающую ножку.
2.ВОССТАНОВЛЕНИЕ ДЕФЕКТА КОНЧИКА (НОГТЕВОЙ ФАЛАНГИ) БОЛЬШОГО ПАЛЬЦА ИННЕРВИРОВАННЫМ КОЖНЫМ ЛОСКУТОМ С СОСЕДНЕГО ПАЛЬЦА
Показания
Дефекты кончика и подушечки (ногтевой фаланги) большого пальца. Для закрытия этих дефектов используется кожный лоскут с тыльной поверхности указательного пальца. Для восстановления чувствительности большого пальца одновременно с кожным лоскутом пересаживают переходящую на лучевую сторону тыльной поверхности указательного пальца поверхностную ветвь лучевого нерва.
Ход операции
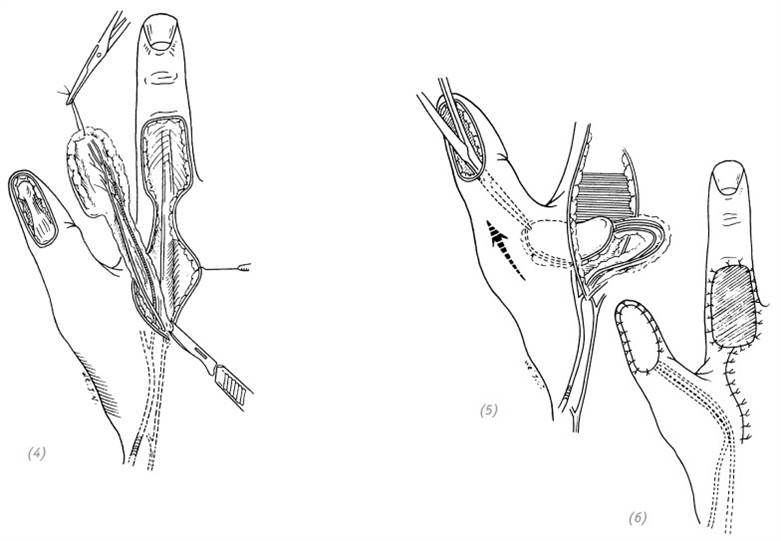
1.Хирургическая обработка раны и гемостаз.
2.На тыльной поверхности указательного пальца выкраиваем необходимых размеров кожный лоскут с питательной ножкой по лучевому краю пальца. Делаем разрезы в проксимальном направлении по средней линии локтевой стороны большого пальца, по лучевой стороне проксимальной фаланги указательного пальца и второй пястной кости. Разрезы пересекаются проксимальнее межпальцевой кожной складки.
3.Отделить получившиеся кожные лоскуты и обнажить переходящую на лучевую сторону тыльной поверхности указательного пальца поверхностную ветвь лучевого нерва. Дефект большого пальца укрыть кожным лоскутом. Через произведённые дополнительные разрезы (см. выше) переместить нерв с тыльной поверхности указательного пальца на локтевую поверхность большого пальца и уложить его в ране.
4.Выполнить гемостаз, подшить донорский лоскут и ушить остальные раны. Вторичный дефект на тыльной поверхности указательного пальца закрыть расщеплённым кожным лоскутом и наложить повязку (рис. 2–20).
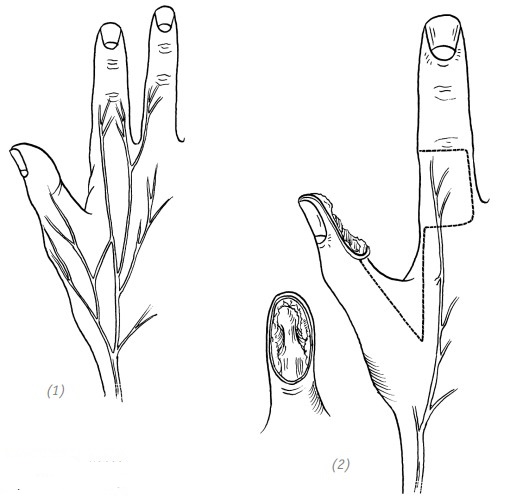
(1) главные ветви поверхностной ветви лучевого нерва (подробное описание см. на с. 46); (2) дефект подушечки большого пальца и направление дополнительного разреза
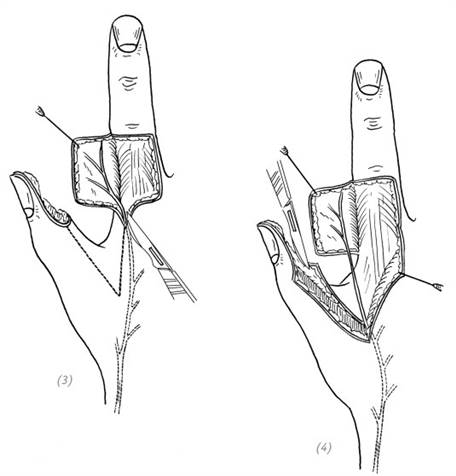
(3), (4) отделить получившиеся кожные лоскуты и обнажить переходящую на лучевую сторону тыльной поверхности указательного пальца поверхностную ветвь лучевого нерва. Переместить нерв с тыльной поверхности указательного пальца на локтевую поверхность большого пальца и уложить его в ране
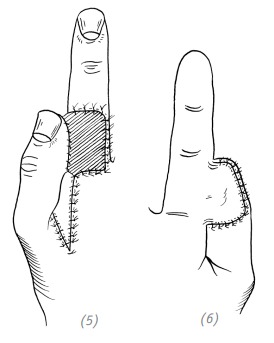
(5), (6) вторичный дефект на тыльной поверхности указательного пальца закрыть свободным расщеплённым кожным лоскутом. Подшить кожные лоскуты и остальные раны
Рис. 2–20. Восстановление дефекта кончика большого пальца иннервированным кожным лоскутом с соседнего пальца
Послеоперационное ведение
В послеоперационный период обращайте внимание на кровообращение. Через 3–4 недели – пересечь питающую ножку.
3.ОПЕРАЦИЯ ПО ПЕРЕМЕЩЕНИЮ КОЖНОГО ЛОСКУТА С ЛАДОННОЙ ПОВЕРХНОСТИ
Показания
Данная операция применяется для закрытия небольших поперечных дефектов кончика большого пальца. Так как такой кожный лоскут с двух сторон имеет нормальный сосудисто-нервный пучок, то в восстановленном кончике большого пальца будет не только хорошее кровоснабжение, но и нормальная чувствительность.
Положение больного
Лёжа на спине. Повреждённая конечность отведена в сторону и лежит на операционном столе. Наложена кровоостанавливающая манжета.
Ход операции
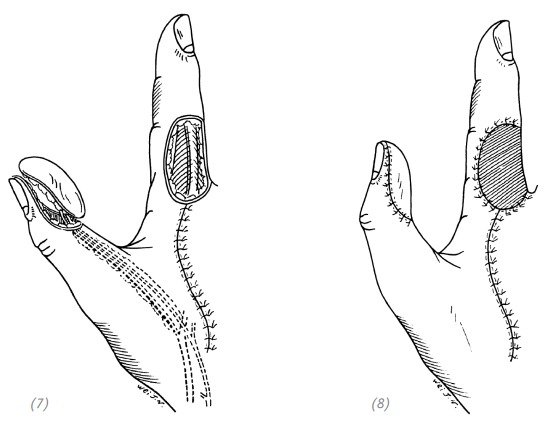
1. Начиная от раневой поверхности кончика пальца по средней линии латеральных поверхностей большого пальца выполнить продольные разрезы. Разрезы идут до уровня пястно-фалангового сустава. Сосудисто-нервные пучки большого пальца должны находиться в кожном лоскуте с ладонной стороны.
2. Кожный лоскут осторожно отделить от поверхности влагалища сухожилия длинного сгибателя большого пальца. Не допускать повреждения сухожильного влагалища и сосудисто-нервных пучков. Выполнить гемостаз.
3. Аккуратно отсепарированный кожный лоскут сместить вверх. Согнуть дистальную фалангу большого пальца, дефект укрыть кожным лоскутом и наложить швы (рис. 2–21).
Послеоперационное ведение
Через 2 недели снять швы. Постепенно разрабатывать подвижность дистальной фаланги большого пальца, выполняя сгибательные и разгибательные движения. В самом начале ввиду натяжения кожного лоскута движения кончика большого пальца будут ограничены, но в процессе тренировок и вспомогательной физиотерапии подвижность восстановится.
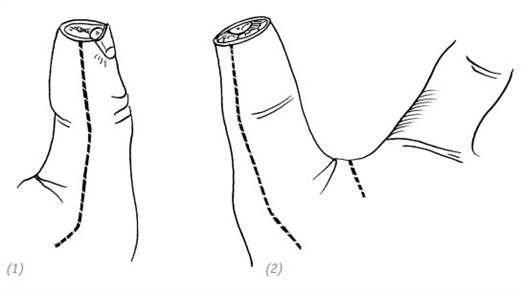
(1), (2) разрезы по латеральным поверхностям большого пальца
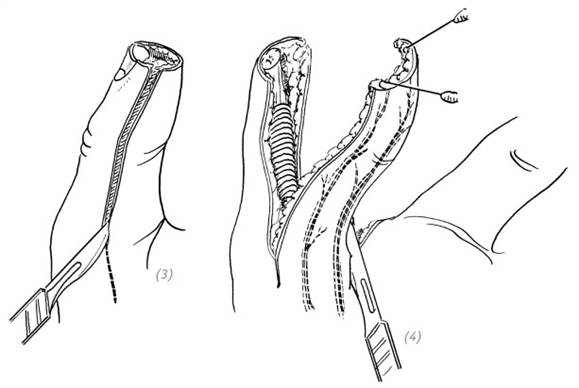
(3), (4) отсепарировать кожный лоскут от влагалища сухожилия длинного сгибателя большого пальца, недопускать повреждения сосудисто-нервных пучков
(5) сместить вверх отсепарированный кожный лоскут и укрыть им дефект на кончике большого пальца (6), (7) согнуть дистальную фалангу большого пальца, наложить швы на кожный лоскут
Рис. 2–21. Восстановление дефекта кончика большого пальца путём перемещения кожного лоскута с ладонной поверхности
4.КОЖНАЯ ПЛАСТИКА ОСТРОВКОВЫМ ПЕРЕМЕЩЁННЫМ ЛОСКУТОМ С ТЫЛЬНОЙ ПОВЕРХНОСТИ УКАЗАТЕЛЬНОГО ПАЛЬЦА
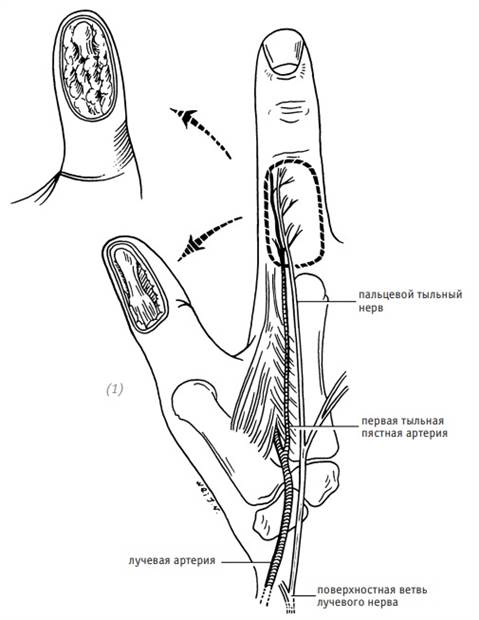
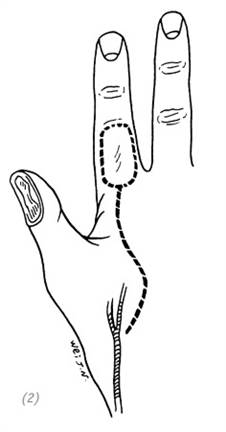
Используется для восстановления дефектов с обнажением сухожилий и/или костных отломков. Островковый лоскут имеет собственное кровоснабжение и иннервацию. Эту операцию можно провести одноэтапно. Для закрытия дефектов тыльной и ладонной поверхностей большого пальца либо дефекта кожи на тыльной поверхности пястно-фалангового сустава среднего пальца обычно используют островковый лоскут с тыльной поверхности проксимальной фаланги указательного пальца с проходящими в нём первой тыльной пястной артерией и веной и тыльным пальцевым нервом.
Практическая анатомия
Лучевая артерия выходит на ладонь в первом межкостном промежутке между основаниями первой и второй пястной костей. От неё отходит первая тыльная пястная артерия. Данная артерия идёт вдоль межкостной мышцы и даёт две ветви. Одна из них идёт к локтевому краю большого пальца, а вторая – к тыльно-лучевой стороне проксимальной фаланги указательного пальца. Первая тыльная пястная артерия сопровождается одноимённой веной. Поверхностная ветвь лучевого нерва проходит через глубокую фасцию и делится на 4–5 тыльных пальцевых ветвей. Первая тыльная пальцевая ветвь лучевого нерва иннервирует лучевую сторону большого пальца и кожу на лучевой стороне возвышения большого пальца. Вторая тыльная пальцевая ветвь лучевого нерва иннервирует локтевую сторону большого пальца. Третья тыльная пальцевая ветвь лучевого нерва иннервирует лучевую сторону указательного пальца. Четвёртая тыльная пальцевая ветвь лучевого нерва иннервирует прилегающие стороны указательного и среднего пальцев. Пятая тыльная пальцевая ветвь лучевого нерва переплетается с тыльными пальцевыми ветвями локтевого нерва. Конечная ветвь первой тыльной пястной артерии кровоснабжает только тыльно-лучевую сторону проксимальной фаланги указательного пальца, а его лучевую сторону кровоснабжает вторая тыльная пястная артерия. Между двумя артериями хорошо развита сеть анастомозов. Поэтому при выкраивании островкового кожного лоскута на тыльной поверхности указательного пальца, кровоснабжаемого первой тыльной пястной артерией, если не будет повреждения или перекручивания питающей ножки, кровоток в лоскуте не пострадает. Дистальный край островкового кожного лоскута не должен заходить дальше проксимального межфалангового сустава указательного пальца.
Показания
Островковый лоскут с тыльной поверхности проксимальной фаланги указательного пальца с проходящими в нём первой тыльной пястной артерией и веной, а также тыльным пальцевым нервом используют для закрытия дефектов тыльной и ладонной поверхности большого пальца либо дефекта кожи на тыльной поверхности пястно-фалангового сустава среднего пальца.
Ход операции
1.На тыльной поверхности проксимальной фаланги указательного пальца метилфиолетом рисуем необходимых размеров будущий донорский лоскут. Лоскут должен быть на 1,5–2 мм больше реципиентной зоны. Осью является место вхождения лучевой артерии на ладонную поверхность кисти, т.е. в первом межкостном промежутке между основаниями первой и второй пястной костей. При помощи сантиметровой ленты или подручного материала измеряем длину будущей сосудистой ножки. Она должна быть достаточной.
2.От нижнего края островкового лоскута до проксимального участка между первой и второй пястными костями произвести S-образный разрез. Основываясь на данных анатомического строения указанной области, найти первую тыльно-пястную артерию и вену, а также тыльный пальцевой нерв. Сосудисто-нервный пучок поднять на резиновой полоске-«держалке» и выделить в дистальном направлении. При необходимости лигировать отходящие от основных стволов мелкие артериальные, венозные и нервные веточки. Следить за тем, чтобы основные стволы сосудисто-нервного пучка не были повреждены.
3.Сосудисто-нервный пучок необходимо выделить до проксимального края островкового лоскута. Для лучшей приживаемости расщеплённого кожного лоскута после закрытия вторичного дефекта при отделении островкового лоскута следует оставить мягкие ткани, окружающие сухожилие разгибателя пальца.
4.После полного выделения островкового лоскута на питающей ножке от реципиентной зоны до проксимального конца сосудисто-нервного пучка проделать подкожный туннель. Для тупого раздвигания тканей используем сосудистый зажим. Чтобы избежать давления на сосудисто-нервный пучок, подкожный туннель должен быть достаточно широким.
5.Островковый лоскут нужно аккуратно протянуть через подкожный туннель до реципиентной зоны. Чтобы избежать нарушения кровообращения в кожном лоскуте, необходимо следить за тем, чтобы сосудисто-нервный пучок не перекрутился или значительно не перегнулся.
6.Наложить швы на островковый лоскут. Расщеплённым кожным лоскутом закрыть донорскую зону и наложить давящую повязку. В межкостном промежутке, между первой и второй пястной костями (место сосудисто-нервного пучка), оставить резиновую дренажную полоску. Выполнить иммобилизацию гипсовой шиной.
Послеоперационное ведение
Через 2 дня после операции удалить дренажную полоску. Ежедневно следить за состоянием кровообращения в островковом лоскуте. Через 2 недели после операции снять гипсовую шину и швы. Начать занятия ЛФК (рис. 2–22).
(1) анатомическое строение в области тыльной поверхности проксимальной фаланги указательного пальца (место будущего островкового лоскута); (2) разрез
(3)выкраивание островкового лоскута. Выделять сосудисто-нервный пучок можно начиная либо от дистального края лоскута, либо от проксимального конца самого пучка; (4) выделение сосудисто-нервного пучка; (5) протягиваем островковый лоскут через подкожный туннель до реципиентной зоны; (6) наложить швы на островковый лоскут. Расщеплённым кожным лоскутом закрыть донорскую зону и наложить давящую повязку
ПОВРЕЖДЕНИЯ
(7)островковый лоскут с тыльной поверхности проксимальной фаланги указательного пальца на питающей ножке также используют для закрытия дефекта подушечки большого пальца. Для этого необходимо протянуть островковый лоскут через подкожный туннель до подушечки большого пальца и закрыть дефект (8)ввиду недостаточной длины питающей ножки при наложении швов на островковый лоскут дистальную фалангу большого пальца можно слегка согнуть. Донорскую зону закрыть расщеплённым кожным лоскутом
Рис. 2–22. Закрытие кожного дефекта ладонной или тыльной поверхности кончика большого пальца островковым лоскутом на питающей ножке с тыльной поверхности указательного пальца
Глава 3 ДЕФЕКТЫ КОЖИ КИСТИ
Кожа – это один из основных органов в человеческом теле. Кожа выполняет не только рецепторную, терморегулирующую и выделительную функцию, но ещё и является барьером для микроорганизмов и других вредных агентов. Препятствует потере организмом жидкости, электролитов, белков и.т.д. Таким образом кожа – это важная структура, выполняющая защитную функцию организма и поддерживающая его гомеостаз. Кроме того, кожа обеспечивает внешнюю форму человеческого тела и подвижность конечностей. Для этого необходимо поддерживать целостность кожных покровов. Для нормального функционирования кисти кожа на ней должна быть целостной и эластичной. Чтобы не ограничивать движения кисти, кожи должно быть достаточно много. Кожа на ладонях и ладонной поверхности пальцев должна быть достаточно толстой, чтобы выдерживать трение и сдавление.