
Атлас по оперативной хирургии верхней конечности
Дефекты кожи кисти – одна из часто встречаемых патологий в практике врача-хирурга. Академик Ван Шухуань в 1978 году акцентировал внимание на том, что при травмах кисти в 1/3 случаев требуется пересадка кожи, особенно при свежих травмах. В большинстве случаев такие травмы сопровождаются дефектами кожи. Поэтому врачи-травматологи, а также врачи, занимающиеся хирургией кисти, должны кроме методов ортопедии владеть методами пересадки кожи и кожных лоскутов. Дефекты кожи кисти обычно являются результатом различных травм. Например: сдавление, размозжение, порез, отрыв конечности и т.д. Указанные травмы могут возникнуть в следующих случаях:
1)удаление новообразований на или под кожей кисти;
2)при проведении ранней некрэктомии у больных с глубокими ожогами кисти;
3)при гранулирующих ранах, после комбинированных повреждений сухожилий, мышц, костей или суставов с их вторичным инфицированием;
4)после удаления келлоидных рубцов на коже кисти.
Дефекты кожи кисти подразделяют на дефекты тыльной поверхности и ладонной поверхности. Кожа на тыльной стороне кисти и пальцев тонкая, эластичная.
Тонкий подкожный слой, имеющий рыхлое строение, придаёт коже тыльной поверхности кисти хорошую подвижность и позволяет коже не слишком натягиваться при сжимании кисти в кулак. Кожа пальцев и кисти с ладонной поверхности толстая и не содержит волос. Подкожная клетчатка ладонной поверхности имеет ячеистую структуру из-за наличия фиброзных тяжей, идущих от дермы к глубжележащим тканям. Но в то же время кожа ладонной поверхности кисти обладает достаточной подвижностью, чтобы обеспечивать свободные движения кисти, а также обладать достаточной тактильной чувствительностью. Поэтому при выборе методов лечения травм тыльной и ладонной поверхности кисти необходим избирательный подход.
Кожная пластика при закрытии дефектов кисти может быть выполнена как свободной пересадкой цельного или расщеплённого кожного лоскута, так и несвободной кожной пластикой (кожная пластика на питающей ножке). При выборе метода пластики необходимо учитывать следующие факторы: причина травмы, локализация дефекта, его размер и состояние дна раны, наличие сопутствующих повреждений и показаний к отсроченной пластике. Общее состояние пациента, внешний вид, особые требования, а также квалификация оперирующего хирурга. В данной книге мы расскажем о методах оперативного лечения дефектов тыльной и ладонной поверхности пальцев и дефектов кожи тыльной поверхности кисти. Что касается методов лечения дефектов ладонной поверхности кисти, ладонной и тыльной поверхности предплечья, необходимо ориентироваться на методы лечения дефектов тыльной поверхности кисти.
ЧАСТЬ ПЕРВАЯ Дефекты кожи ладонной поверхности пальцев кисти
1.СВОБОДНАЯ КОЖНАЯ ПЛАСТИКА
Показания
Дефекты кожи ладонной поверхности большого и других пальцев кисти без сопутствующих повреждений сухожилий и костей, с сохранением кровообращения в мягких тканях на дне раны могут быть устранены путём выполнения свободной кожной пластики.
Ход операции
Неосложнённые дефекты кожи ладонной поверхности большого или других пальцев кисти вначале подвергаются ПХО.
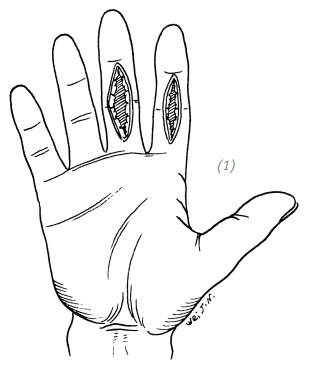
(1) Неосложнённый продольный дефект ладонной поверхности пальца
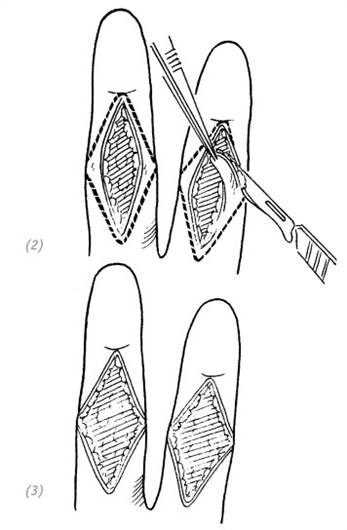
(2), (3) во время хирургической обработки придаём ране ромбовидную форму. Разрезы проходят от верхнего конца раны до латеральных концов поперечной кожной складки пальца или боковых сторон пальца и встречаются у нижнего конца раны
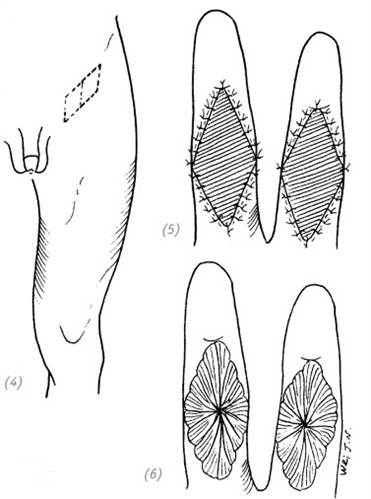
(4) в паховой области выкраиваем донорский расщеплённый или полнослойный кожный лоскут. Вторичный дефект донорской области ушиваем наглухо; (5), (6) кожный лоскут поместить на реципиентную зону, наложить швы. Наложить давящую повязку
Рис. 3–1. Свободная кожная пластика при неосложнённом дефекте кожи ладонной поверхности пальцев кисти
Если направление раны по отношению к пальцу продольное и пересекает поперечную кожную складку, то необходимо иссечь края раны и превратить её в ромбовидную. Таким образом мы сможем предотвратить послеоперационную рубцовую деформацию пальца. Далее мы выполняем пластику расщеплённым или полнослойным кожным лоскутом. Накладываем давящую повязку и фиксируем кисть гипсовой шиной. Швы снять через 2 недели (рис. 3–1).
2.ПЕРЕСАДКА КОЖНОГО ЛОСКУТА С СОСЕДНЕГО ПАЛЬЦА
Показания Данный способ операции подходит не только для закрытия простого косого дефекта кончика пальца или дефекта подушечки пальца либо дефектов кончика пальца с сопутствующим повреждением сухожилий и кости, но и при дефектах средней и дистальной фаланги ладонной поверхности пальца, а также дефектах проксимальной и средней фланги ладонной поверхности пальца с сопутствующим повреждением сухожилий и кости. Также при подобных дефектах ладонной поверхности указательного или среднего пальцев можно применить пластику иннервированным кожным лоскутом с соседнего пальца (подробнее см. главу 2 «Повреждения кончика пальца кисти»).
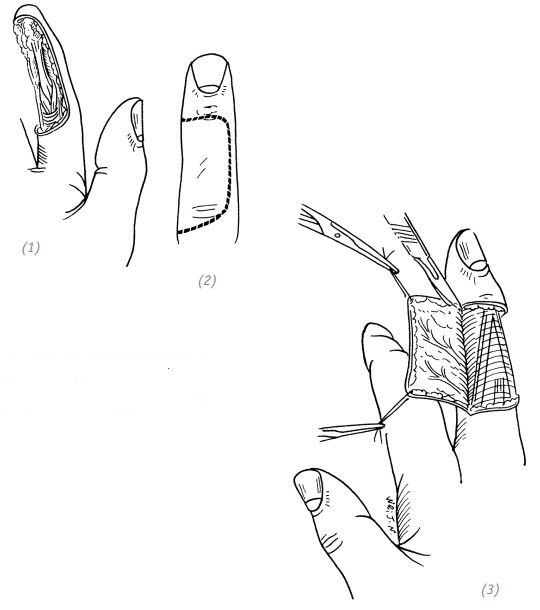
Ход операции
(1)дефект кожи ладонной поверхности средней и дистальной фаланг указательного пальца; (2) линия разреза на тыльной поверхности среднего пальца; (3) выкраивание кожного лоскута на тыльной поверхности среднего пальца

(4)подшивание края свободного кожного лоскута к реципиентной зоне;(5), (6) укладываем свободный кожный лоскут на донорскую зону и накладываем швы, оставляя длинные концы лигатур. Подшиваем кожный лоскут с соседнего пальца к реципиентной зоне. На донорскую зону накладываем давящую повязку
Рис. 3–2. Восстановление дефекта кожи ладонной поверхности пальца кожным лоскутом с соседнего пальца кисти
При кожной пластике относительно больших дефектов ладонной поверхности пальца необходимо соблюдать те же правила, что и при пластике дефектов кончика пальца. Ввиду того, что дефект относительно большой, выкраиваемый лоскут также будет большим. Во время пересадки обычно не возникает проблем с кровообращением в кожном лоскуте, но возникают повышенные требования к восстановлению донорской зоны на соседнем пальце. Если в послеоперационном периоде возникнет нагноение или некроз кожного лоскута донорской зоны, это может сказаться на функции пальца – вызвать серьёзные нарушения функции пальца. Поэтому во время выкраивания кожного лоскута на соседнем пальце необходимо оставить нетронутыми мягкие ткани, окружающие сухожилие тыльного разгибателя пальца. На донорскую зону пересадить средней толщины расщеплённый кожный лоскут. Наложить давящую повязку и зафиксировать кисть гипсовой шиной (рис. 3–2).
Пересадку кожного лоскута с соседнего пальца можно выполнять и при дефектах дистальной фаланги большого пальца. Ввиду недостаточной чувствительности донорского лоскута, если позволяют обстоятельства, желательно пересадить его вместе с нервом (рис. 3–3). Например: выполнить пересадку иннервированного кожного лоскута с соседнего пальца или пересадку островкового кожного лоскута на питающей ножке с тыльной поверхности указательного пальца. Что касается дефектов кожи кончиков или подушечек нескольких пальцев, можно использовать несколько кожных лоскутов с соседних пальцев либо комбинировать с пересадкой тенарного лоскута (рис. 3–4).
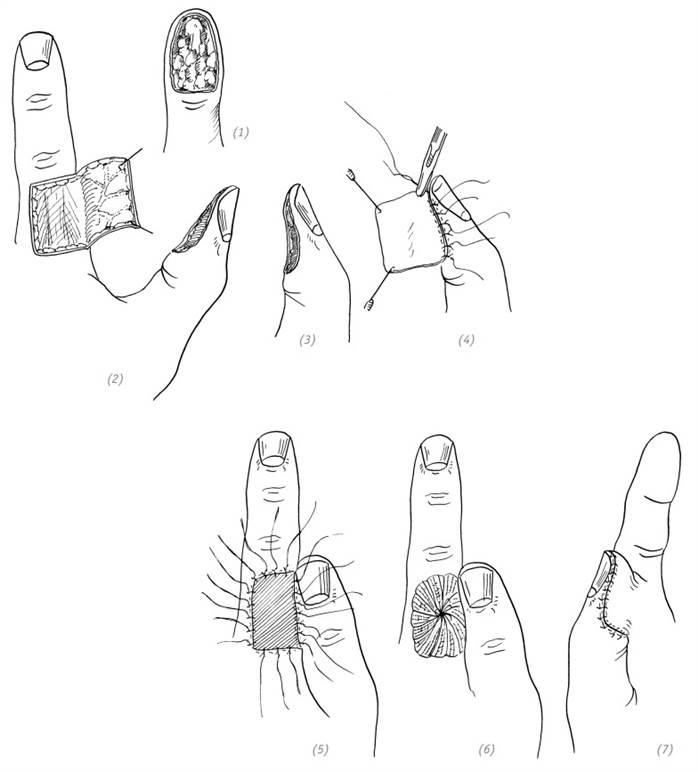
(1)дефект кожи подушечки большого пальца; (2)кожный лоскут, выкроенный на тыльной поверхности указательного пальца; (3),(4) подшиваем край свободного кожного лоскута к краю реципиентной зоны; (5)подшиваем свободный кожный лоскут к донорской зоне, оставляя длинные концы лигатур; (6), (7) подшиваем кожный лоскут к реципиентной зоне. На донорскую зону накладываем давящую повязку
Рис. 3–3. Восстановление дефекта кожи подушечки большого пальца кожным лоскутом с соседнего пальца

(1)поперечный дефект кончика указательного пальца и дефекты подушечек среднего и безымянного пальцев; (2), (3) восстановление дефекта кончика указательного пальца тенарным лоскутом. Восстановление дефекта кожи подушечки среднего пальца лоскутом с тыльной поверхности указательного пальца. Восстановление дефекта кожи подушечки безымянногопальца лоскутом с тыльной поверхности среднего пальца; (4) внешний вид пальцев после пересечения питательных ножек
Рис. 3–4. Восстановление множественных дефектов кожи кончиков или подушечек пальцев кисти
3.ПЛАСТИКА КОЖНЫМ ЛОСКУТОМ С ПРЕДПЛЕЧЬЯ
При невозможности выполнения пластики с помощью местных тканей можно прибегнуть к пластике кожным лоскутом с предплечья. Применять это у детей и людей пожилого возраста необходимо с осторожностью. У детей, ввиду их подвижности и непослушания, может произойти отрыв кожного лоскута. А у пожилых людей, ввиду длительной иммобилизации конечности, может развиться анкилоз суставов. Описание способа операции и дизайн кожного лоскута на предплечье представлены во второй части данной главы.
4.ИСПОЛЬЗОВАНИЕ КОЖНОГО ЛОСКУТА С АМПУТИРОВАННОГО ПАЛЬЦА ДЛЯ ВЫПОЛНЕНИЯ СВОБОДНОЙ КОЖНОЙ ПЛАСТИКИ
Показания
Множественные повреждения мягких тканей пальцев кисти, сопровождающиеся травматической ампутацией одного из пальцев и невозможностью его реплантации ввиду тяжести травмы. В таком случае можно с не подлежащего реплантации пальца выкроить кожный лоскут, содержащий пальцевую артерию, тыльную пальцевую вену и пальцевой нерв, и использовать его для свободной кожной пластики дефекта другого травмированного пальца. Производящий данную операцию врач должен обладать достаточными профессиональными навыками в микрохирургии кисти, иметь достаточный опыт как для забора кожного лоскута, так и наложения сосудисто-нервных анастомозов. В послеоперационном периоде рекомендовано использование спазмолитиков и антикоагулянтов. При первых признаках некроза кожного лоскута рекомендовано его удаление. После повторного создания раневой поверхности выполнить кожную пластику другим лоскутом.
Ход операции
1.Выполнить хирургическую обработку и гемостаз реципиентной зоны. Выделить артерию, вену и нерв для наложения анастомоза с артерией, веной и нервом кожного лоскута.
2.На основе формы и размера реципиентной зоны на не подлежащем реплантации пальце выкроить свободный кожный лоскут. Кожный лоскут с одной или двух сторон должен содержать артерии, вены и нервы для будущего анастомоза. Предпочтение отдаётся подкожной вене и пальцевой тыльной вене. Донорский кожный лоскут должен быть на 1,5–2,0 мм больше реципиентной зоны. Чтобы избежать излишнего натяжения после анастомозирования, сосудисто-нервный пучок также должен быть достаточной длины.
3.Поместить донорский лоскут на реципиентную зону и зафиксировать несколькими швами. Используя микрохирургические технологии, при помощи атравматического шовного материала 11-0 наложить артериальные и венозные анастомозы. Шовным материалом 9-0 наложить анастомоз на пальцевой нерв. Ослабить сосудистые зажимы. Наложить влажный компресс из 2 % лидокаина и тёплого физраствора на сосудистую ножку. Кровообращение в кожном лоскуте должно быстро восстановиться.
4.Наложить швы на весь кожный лоскут, оставив резиновую дренажную полоску. Наложить свободную повязку, оставив часть кожного лоскута снаружи для контроля за кровообращением. Наложить гипсовую шину (лангету).
Послеоперационное ведение
В послеоперационном периоде рекомендовано придать конечности возвышенное положение, для повышения местной температуры использовать инфракрасную лампу. Назначить антибиотики, спазмолитики и антикоагулянты (рис. 3–5).
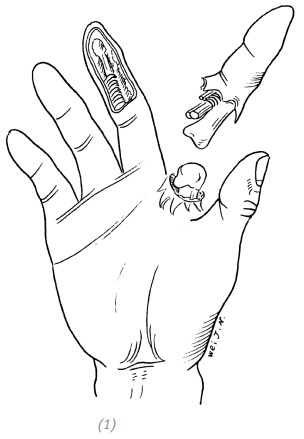
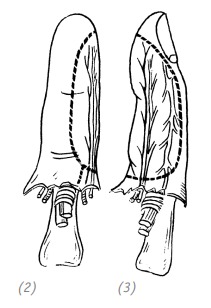
(1)полная травматическая ампутация указательного пальца. Реплантация пальца невозможна ввиду тяжести травмы и объёма повреждений мягких тканей. Дефект кожи ладонной поверхности средней и дистальной фаланги среднего пальца с обнажением сухожилий;
(2), (3) кожный лоскут выкраивается на неповреждённом участке средней и дистальной фаланги указательного пальца
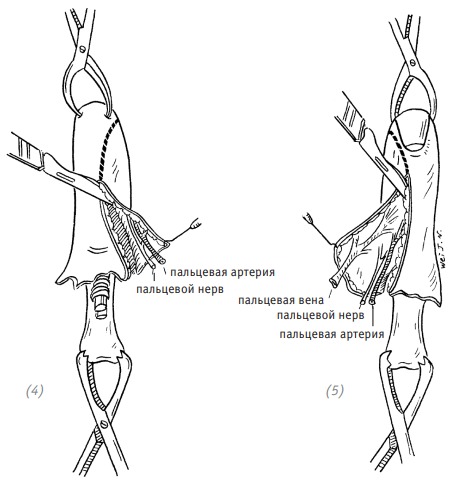
(4), (5) вырезаем свободный кожный лоскут вместе с пальцевыми артерией, веной и нервом
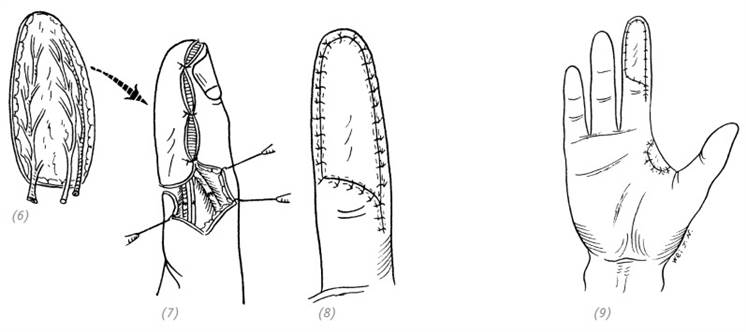
(6)отделяем свободный кожный лоскут от ампутированного пальца; (7) соединяем артерии, вены и нерв; (8), (9) накладываем швы на кожный лоскут
Рис. 3–5. Использование кожного лоскута с ампутированного пальца для выполнения свободной кожной пластики
5.ПЛАСТИКА ОСТРОВКОВЫМ ЛОСКУТОМ НА ПИТАЮЩЕЙ НОЖКЕ
Данная пластика часто применяется для закрытия дефектов тыльной или ладонной поверхности кожи пальцев кисти, в частности большого пальца. Подробное описание методики представлено в третьей части первой главы «Пластика островковым лоскутом на питающей ножке».
ЧАСТЬ ВТОРАЯ Дефекты тыльной поверхности пальцев кисти и большого пальца
1.СВОБОДНАЯ КОЖНАЯ ПЛАСТИКА
Данный метод имеет определённые сходства с методом восстановления дефектов кожи ладонной поверхности пальцев кисти. Дефект тыльной поверхности пальца не должен сопровождаться повреждением сухожилий и костей, не должно быть нарушений кровообращения в мягких тканях на дне раны. Только в этом случае показана пластика свободным лоскутом. Подробное описание метода содержится в части первой «Свободная пересадка кожного лоскута».
2.ПЛАСТИКА ПЕРЕМЕЩЁННЫМ МЕСТНЫМ ЛОСКУТОМ
Показания
В основном применяется для восстановления небольших дефектов кожи тыльной поверхности пальцев, которые сопровождаются обнажением сухожилий и костей, при невозможности выполнить свободную пересадку кожного лоскута.
Ход операции
1. Пластика местным кожным лоскутом – это метод, при котором дефект закрывается перемещением лоскута из окружающей его кожи. После выполнения хирургической обработки раны и гемостаза выкроить кожный лоскут, строго следя за тем, где будет располагаться питающая ножка и каково соотношение длины и ширины свободного края лоскута.
2. Вторичный дефект можно ушить наглухо либо закрыть донорским кожным лоскутом.
3. После ротации кожного лоскута у одного из краёв образуется треугольная кожная складка. Во время операции, чтобы избежать нарушения кровообращения в питающей ножке, не стоит иссекать данную складку. В послеоперационном периоде она распрямится самостоятельно (рис. 3–6,7
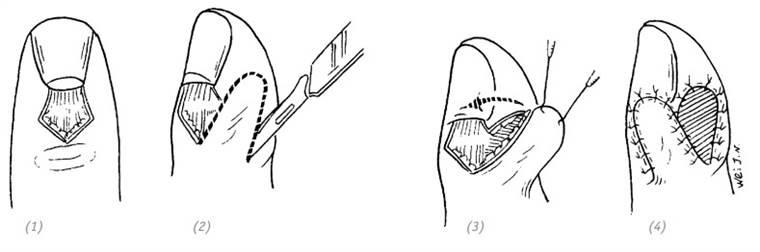
(1)дефект кожи с обнажением сухожилия разгибателя пальца в области заднего ногтевого валика; (2) рядом с раневой поверхностью выкроить лоскут в виде язычка; (3) лоскут переместить на раневую поверхность; (4) вторичный дефект донорской зоны закрыть полнослойным или расщеплённым кожным лоскутом, наложить давящую повязку
Рис. 3–6. Восстановление местной пластикой дефекта кожи с обнажением сухожилия разгибателя пальца в области заднего ногтевого валика
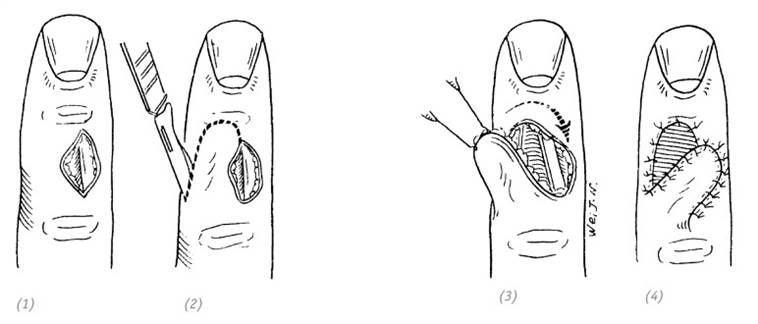
(1)небольшой дефект кожи с обнажением сухожилий на тыльной поверхности пальца; (2) рядом с раневой поверхностью выкроить лоскут в виде язычка; (3) лоскут переместить на раневую поверхность; (4) вторичный дефект донорской зоны закрыть полнослойным или расщеплённым кожным лоскутом
Рис. 3–7. Восстановление местной пластикой небольшого дефекта кожи с обнажением сухожилия на тыльной поверхности пальца
3.ПЕРЕСАДКА ЛОСКУТА ПОДКОЖНОЙ КЛЕТЧАТКИ С СОСЕДНЕГО ПАЛЬЦА
Показания
Данный метод применяется при дефектах кожи среднего размера с сопутствующим обнажением сухожилий, суставной сумки или кости.
Ход операции
1. После выполнения хирургической обработки раны и гемостaза на основании размера дефекта выкроить лоскут из подкожной клетчатки соседнего пальца.
2. Перед тем как выкроить лоскут из подкожной клетчатки, вначале выкраиваем кожный лоскут и откидываем его в сторону. И только после этого приступаем к выкраиванию лоскута подкожной клетчатки.
3. Будьте внимательны и оставляйте нетронутыми мягкие ткани, окружающие сухожилие разгибателя. Лоскут подкожной клетчатки с подкожными венами переместить на реципиентную зону. Откинутый кожный лоскут вернуть на место и подшить. Реципиентную зону закрыть с помощью свободной кожной пластики тонким расщеплённым лоскутом.
4. При наложении швов на кожные лоскуты оставить длинные концы лигатур. Наложить стерильную повязку.
5. Кисть зафиксировать на гипсовой лангете. Швы снять через 2 недели. Через 4 недели пересечь питающую ножку (рис. 3–8).

(1) дефект тыльной поверхности пальца. Линия предполагаемого разреза на соседнем пальце; (2) выкроить кожный лоскут на всю глубину дермы и откинуть его в сторону
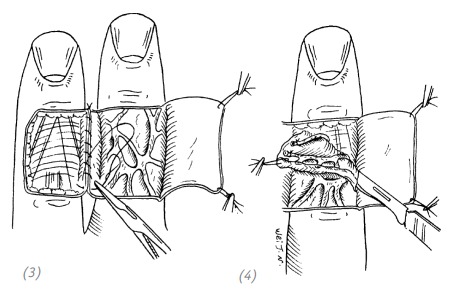
(3) сшить прилежащие друг к другу края ран соседних пальцев; (4) выкроить лоскут подкожной клетчатки с венами. Будьте осторожны, не повредите эти вены
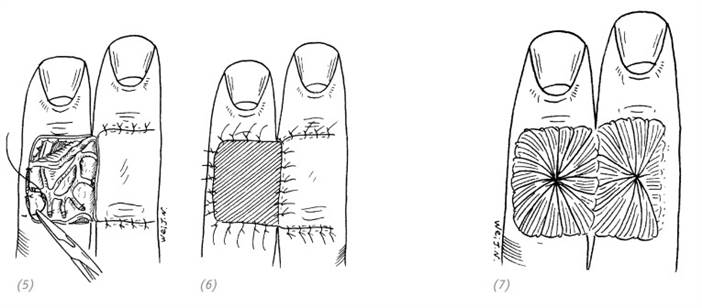
(5)лоскут подкожной клетчатки поместить на реципиентную зону и подшить. Откинутый ранее кожный лоскут на соседнем пальце уложить на место и подшить, оставляя длинные концы лигатур; (6) сверх лоскута подкожной клетчатки подшить расщеплённый кожный лоскут, оставляя длинные концы лигатур; (7) на оба кожных лоскута положить давящие марлевые салфетки и свободно забинтовать
Рис. 3–8. Восстановление дефекта тыльной поверхности пальца лоскутом подкожной клетчатки с соседнего пальца
4.ПЛАСТИКА КОЖНЫМ ЛОСКУТОМ С ПРЕДПЛЕЧЬЯ
Показания
Данный метод в основном применяется для закрытия относительно больших дефектов кисти, при скальпированных ранах кисти, а также при реконструкции дефекта пальца.
Ход операции
1.Место выкраиваемого реверсивного кожного лоскута определяется на основании локализации дефекта. При дефектах тыльной поверхности пальцев это будет противоположное предплечье или заднелатеральная поверхность плеча. При дефектах ладонной поверхности пальцев это будет противоположное предплечье или внутренняя поверхность плеча. А при дефектах ладонной поверхности большого пальца кисти – всё наоборот (рис. 3–9).
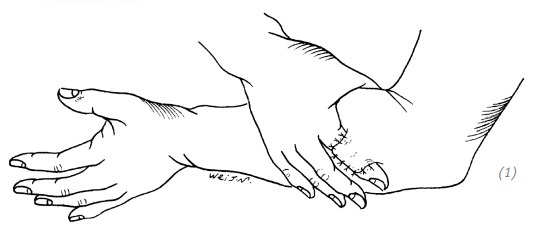
(1)восстановление дефекта тыльной поверхности пальца, лоскут на наружной стороне предплечья
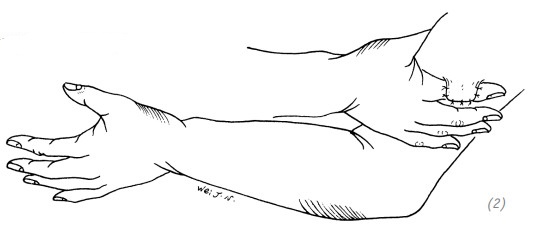
(2) восстановление дефекта тыльной поверхности пальца, лоскут на наружной стороне плеча
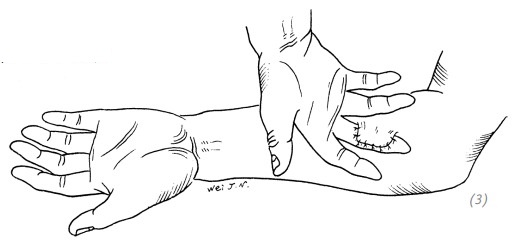
(3) восстановление дефекта ладонной поверхности пальца, лоскут на внутренней стороне предплечья
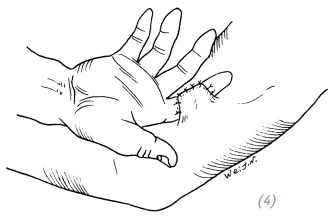
(4) восстановление дефекта ладонной поверхности пальца, лоскут на внутренней стороне плеча
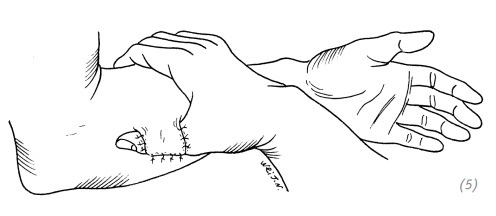
(5) восстановление дефекта тыльной поверхности большого пальца, лоскут на внутренней стороне предплечья
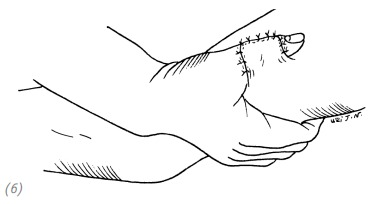
(6) восстановление дефекта тыльной поверхности большого пальца, лоскут на внутренней стороне плеча
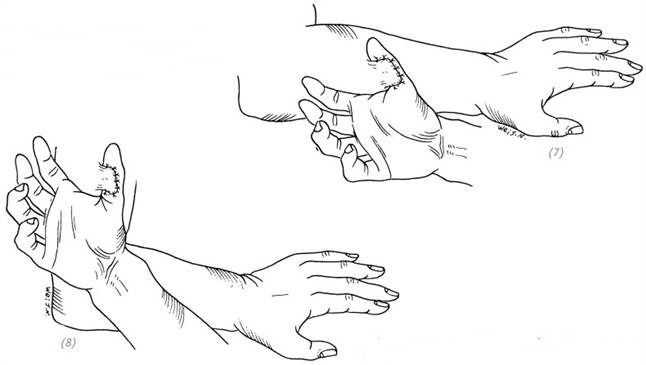
(7) восстановление дефекта ладонной поверхности большого пальца, лоскут на наружной стороне предплечья (8) восстановление дефекта ладонной поверхности большого пальца, лоскут на наружной стороне плеча
Рис. 3–9. Локализация донорского лоскута на предплечье при различных локализациях дефекта пальцев кисти
9. Так как руки, и в частности предплечья, обычно открыты, то необходимо аккуратно закрыть донорскую зону расщеплённым кожным лоскутом, чтобы как можно меньше пострадал внешний вид предплечья.
10. После завершения пластики поместить несколько слоёв марли между двумя конечностями так, чтобы здоровая кожа предплечья и кисти не соприкасались. Зафиксировать конечности широким пластырем и перебинтовать. Для удобства контроля повязка на область пересаженного кожного лоскута накладывается отдельно. При фиксации конечностей пластырем необходимо контролировать силу обмотки. Если обмотать слабо, то не будет достигнута должная фиксация. А если туго, то можно вызвать нарушение кровообращения в конечностях. Если не использовать пластырь, а только бинт, то впоследствии повязка может ослабнуть.
11. После операции пациенту, который лежит на кровати, с двух сторон под руки подложить подушки. Таким образом можно снизить давление, оказываемое руками на грудную клетку, а также уменьшить расхождение предплечий под действием силы тяжести относительно друг друга.
12. Через две недели после операции можно снять фиксирующий пластырь. Постепенно ослаблять повязку. Давать возможность здоровой руке совершать небольшие действия, участвовать в процессе самообслуживания пациента. Через 3–4 недели после операции – пересечь питающую ножку (рис. 3–10).

(1)дефект кожи тыльной поверхности пальцев с обнажением сухожилия разгибателя; (2)внешний вид раны после выполнения хирургической обработки
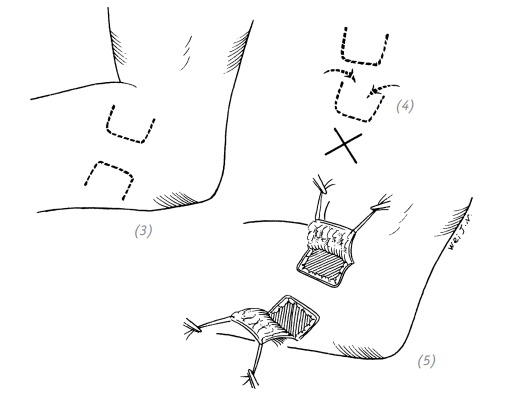
(3)на основании размеров дефекта наметить линии будущих разрезов для создания реверсивного кожного лоскута. Питательные ножки лоскутов лучше располагать в противоположных направлениях, чтобы избежать нарушений кровообращения; (4) если расположить два лоскута в одном направлении и близко друг от друга, то возможны нарушения кровообращения в кожных лоскутах; (5) лоскуты выкроены и откинуты в стороны
ГЛАВА 3
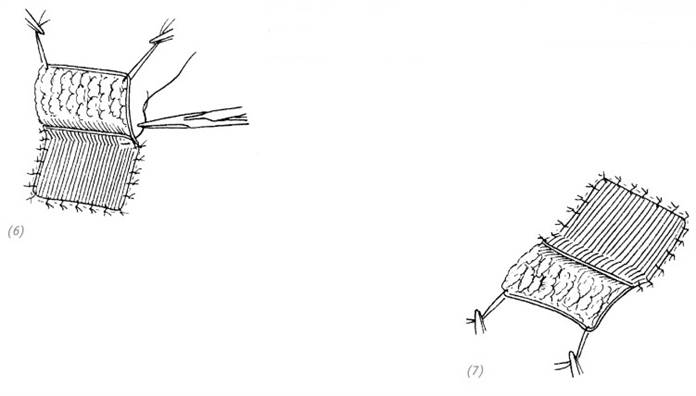
(6), (7) вначале подшиваем расщеплённый кожный лоскут на донорскую зону, оставляя длинные концы лигатур, для того чтобы было удобно подвязать давящую марлевую салфетку

(8), (9) подшиваем край реципиентной зоны к основанию питающей ножки лоскута
КОЖИ КИСТИ
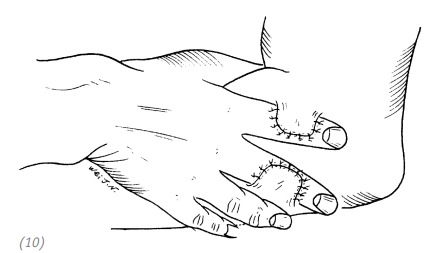
(10) подшиваем кожный лоскут к реципиентной зоне
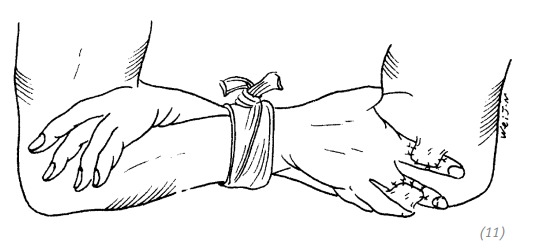
(11) после окончания операции предплечья зафиксировать пластырем и бинтом
Рис. 3–10. Восстановление дефектов кожи тыльной поверхности пальцев лоскутом с предплечья
ЧАСТЬ ТРЕТЬЯ Дефекты кожи кисти и предплечья
1. СВОБОДНАЯ КОЖНАЯ ПЛАСТИКА
Показания
Свободная кожная пластика применяется при неосложнённых дефектах кожи тыльной поверхности кисти без обнажения сухожилия разгибателя пальцев после хирургической обработки раны. При относительно больших дефектах необходимо с осторожностью использовать метод свободной кожной пластики. Только при наличии неповреждённых мягких тканей вокруг сухожилий на дне раны можно пересадить свободный кожный лоскут и не вызвать в будущем ограничений движения сухожилий разгибателя. Чаще всего рекомендовано использование пластики кожным лоскутом на питающей ножке.