
Медицина для умных. Современные аспекты доказательной медицины для думающих пациентов

А. Д. Парамонов, Сергей Бутрий, Василий Штабницкий
Медицина для умных. Современные аспекты доказательной медицины для думающих пациентов
БЕЗГРАНИЧНО РАЗУМНЫМ ПОСВЯЩАЕТСЯ
Авторы заявляют отсутствие конфликта интересов: данная книга не имеет сторонних источников финансирования.
© Парамонов А., Бутрий С., Штабницкий В. и соавт., текст, 2021
© ООО «Издательство «Эксмо», 2021
Уважаемый читатель!Авторы этой книги – практикующие врачи, со многими из которых я знаком годы и даже десятки лет.
У книги необычный для обращенной к пациенту литературы формат – она в большей степени направлена на выявление и контроль факторов риска и раннюю диагностику тех заболеваний, где ранняя диагностика может принести пользу, – к сожалению, еще не при всех болезнях медицина способна остановить болезнь.
Кратко содержание книги можно описать так: что делать, пока негативное событие еще не случилось и чтобы не случилось в будущем? Современная медицина не может гарантировать благополучного будущего, но может оценивать его в вероятностных категориях и также с определенной вероятностью предотвращать нежелательные события.
Книга дает пациенту знания, когда нужно обратиться к врачу и что нужно делать, чтобы такая потребность возникала реже. Профилактика заболеваний уже сотни лет декларируется врачами как приоритет, но в лечении мы пока преуспели гораздо больше. Пусть эта книга станет малым вкладом в большое дело профилактики.
Здоровья вам и долгих продуктивных лет жизни.
С уважением, Алексей Свет,кардиолог, к.м.н., доцент, главный врач Первой градской больницы им. Н.И. Пирогова г. Москвы, телеведущийВведение: как сохранить здоровье и не утратить желания жить?
Термин Healthhacking придуман не нами, но его пока нельзя назвать общепринятым. Мы и некоторые наши единомышленники в разных концах света вкладываем сюда следующий смысл: использование достижений медицинской науки для долгой и комфортной жизни с применением только проверенных в исследованиях методов.
Более распространенная практика биохакинга (Biohacking) могла бы показаться, на первый взгляд, в чем-то похожей, но мы ее считаем, скорее, антиподом научной медицины и ее принципов. Биохакинг – движение, призывающее использовать плохо исследованные «новейшие» технологии для продления жизни и получения суперспособностей (необычных памяти, скорости мышления, остроты зрения, слуха и т. д.). Биохакеры «спешат жить». Вчера газеты написали об успешном исследовании нового препарата на крысах, а сегодня биохакеры его добывают любыми средствами, не всегда законными, и принимают. Врачи, участвовавшие в клинических испытаниях, смотрят на эту практику с грустной улыбкой, поскольку знают, как часто успех на одной модели не подтверждается на другой. То, что помогает крысам, для человека может быть убийственным. Биохакеры принимают десятки биодобавок, содержащих витамины, селен, таурин, триптофан, вводят себе половые гормоны, применяют психостимуляторы и антидепрессанты, средства улучшения памяти и многое другое. Общее у биохакеров одно – при серьезной теоретической базе, подведенной под «системы продления жизни», у них нет экспериментального подтверждения. Эксперимент они проводят на себе, поэтому не удивляют сообщения прессы о внезапной смерти 28-летнего основателя биохакинговой компании. На наш взгляд, первым биохакером был Майкл Джексон, который путем посещения барокамеры и дезинфекции всего вокруг планировал прожить 150 лет. Результат нам известен.
Книгу, которую вы держите в руках, написала команда врачей, работающих по принципам Evidence Based Medicine (медицины, основанной на доказательствах, или доказательной медицины). Тут не будет рекомендаций, которые мы не могли бы объяснить и сослаться на источник – исследование, где данные были получены. Это главный, но не единственный принцип, который лег в основу этой книги.
Другой принцип – рецепты, которые мы предлагаем, должны либо продлевать жизнь, либо улучшать ее качество. Абстрактные рекомендации, ценность, которых нельзя оценить, такие как «улучшение мозгового кровообращения» или «чистка сосудов от шлаков», вы здесь не встретите.
Третий принцип – рекомендации должны быть посильны и исполнимы. Известно, что среди деревенских жителей небогатых горных районов много долгожителей. Там люди питаются не слишком калорийно, едят много растительной пищи, у них регулярные физические нагрузки. Но мы не будем предлагать переселиться в горный аул: думаем, немногие из вас согласятся. Если мы даем рекомендации, требующие от вас известных усилий, например, бросить курить, мы сообщим и о наиболее эффективных и реалистичных способах достичь этой цели.
Из третьего принципа проистекает и понятие комплаенса, то есть приверженности данным рекомендациям. Если мы будем предлагать вам «бремена тяжелые и неудобоносимые», надеяться на долгое их ношение не придется. В этой книге особое внимание уделено легкореализуемым рецептам, которые приносят очевидный результат.
Издание может быть полезно людям любого возраста, но в первую очередь оно ориентировано на читателей средней возрастной категории, когда факторы риска уже появляются, но болезни либо еще нет, либо она не приняла необратимый характер. Поэтому в разделе «кардиология» не будет информации, как лечить стенокардию напряжения, мы напишем, как не допустить ее развития. В «гастроэнтерологии» мы не пишем, как лечить язву желудка, но напишем, как максимально снизить ее риск и риск развития рака желудка и толстой кишки.
Поскольку книга ориентирована на людей наиболее активного возраста, особое внимание в ней уделено сохранению мужского и женского здоровья, восстановлению после беременности и медицинским рискам, которым подвержены много путешествующие.
Важнейшая глава здесь – краткая, но достаточная информация об объеме профилактического обследования check up, которое разумно проходить в зависимости от вашего пола и возраста.
Приятного чтения, уважаемые будущие долгожители!
Раздел 1
Кардиология
Автор: Ольга Соколова, врач-кардиолог, кандидат медицинских наук
Что нужно знать непрофессионалу о профилактике сердечно-сосудистых заболеваний?
За последние сто лет мир сильно изменился, и люди научились противостоять угрозам, которые до того успешно убивали их в течение многих столетий. Но золотой век почему-то не наступил. С тех пор как люди, во всяком случае в развитых странах, научились не умирать в молодом возрасте от голода и инфекций и в среднем стали жить дольше, оказалось, что пальма первенства среди причин смертности принадлежит сердечно-сосудистым заболеваниям. Поскольку инфарктам и инсультам свойственно убивать людей внезапно, часто в совершенно активном еще возрасте, а тем, кто остается в живых, существенно портить качество жизни, вполне понятно, что человечество тратит довольно много сил и других ресурсов для того, чтобы избежать этой напасти. Следует признать, что мы многому научились в этой области и многое знаем. Мы – это и человечество в целом, и каждый случайный прохожий на улице, и каждый конкретный читатель этой книги. Да-да, сейчас люди, как правило, значительно более информированы в этом вопросе, чем их родители и тем более бабушки и дедушки, даже если они совершенно не интересуются здоровым образом жизни. «Здоровый образ жизни» звучит сейчас, как говорится, из каждого утюга, и что «соль/сахар/ненужное зачеркнуть – белая смерть» уже давно знает каждый школьник. Даже то количество шуточек и анекдотов, которые немедленно всплывают в голове любого из нас при мысли о здоровом образе жизни и активном долголетии («курящая мать никогда не станет отцом», «кто не курит и не пьет, тот здоровеньким помрет» и т. д.), свидетельствует о том, что тема давно и прочно укоренилась в общественном сознании.
С другой стороны, поскольку научный поиск в любой области всегда идет через череду ошибок и заблуждений и новая информация нередко опровергает предыдущую, в общественном сознании существует значительная путаница в отношении того, что именно надо и не надо делать, чтобы не умереть от инфаркта или не инвалидизироваться в результате инсульта, не закончив еще все свои жизненные планы. В этой главе мы постараемся разобраться во всей этой путанице, ориентируясь на ту научную информацию в области профилактической кардиологии, которая существует на данный момент. При этом следует учитывать, что развитие этого направления продолжается, и вполне возможно, что уже через год-два этот текст будет нуждаться в существенной правке.

Откуда вообще взялась профилактическая кардиология. Рузвельт и Фремингемское исследование
Так вот. Начнем с начала. Сейчас в это уже сложно поверить, но совсем недавно никакой профилактической кардиологии еще не было. Еще в 30-40-х годах XX века – среди нас живут люди, которые помнят это время, – человечество не знало очень многих вещей, которые теперь известны даже школьникам. И тогдашние доктора считали естественными проявлениями нормального старения очень многое из того, чего мы давно привыкли опасаться, например, повышение уровня холестерина или артериального давления. Более того, в те времена единственным риском, с которым в массовом сознании связывалось курение, был ущерб для семейного бюджета. И так бы все продолжалось и дальше, если бы не 32-й президент США, Франклин Делано Рузвельт. Да, появлением профилактической кардиологии мы обязаны ему, но не как политику, а как пациенту.
В 1932 году во время своей избирательной кампании Франклин Рузвельт обнародовал, как это принято и сейчас, свои медицинские данные. На тот момент его уровень артериального давления составлял 140/100 мм рт. ст., и это совершенно не считалось тогда поводом для какого-либо вмешательства. После того как Рузвельт стал президентом, он выбрал в качестве своего персонального врача отоларинголога, потому что самыми частыми медицинскими проблемами в тот период его жизни были синуситы. К 1941 году артериальное давление президента достигало уже 188/105 мм рт. ст., но это тоже считалось вполне нормальным для мужчины его возраста. Несмотря на то что президент выглядел откровенно плохо, и это стало бросаться в глаза окружающим, тогдашняя медицина признала проблему только в 1944 г., когда у Рузвельта уже появилась сердечная недостаточность. Впрочем, эффективных лекарств ни от высокого артериального давления, ни от сердечной недостаточности тогда не существовало, и Франклин Делано Рузвельт умер от кровоизлияния в мозг в апреле 1945 г. Ему было 63 года, и его артериальное давление на момент инсульта составляло 300/190 мм рт. ст. Так президент Рузвельт разделил судьбу очень многих своих соотечественников, поскольку, по тогдашней статистике, сердечно-сосудистые заболевания уже были наиболее частой причиной смертности в стране. На тот момент всем уже было ясно, что это проблема, и проблема серьезнейшая, но еще практически не было никакой научной информации о том, какие причины лежат в основе сложившейся ситуации. Было понятно, что для поиска этих причин нужны серьезные исследования, которые потребуют серьезных денег. Получить согласие Конгресса на финансирование таких исследований следующему президенту США Гарри Трумэну удалось только в 1948 г., и именно судьба его предшественника и послужила решающим аргументом.
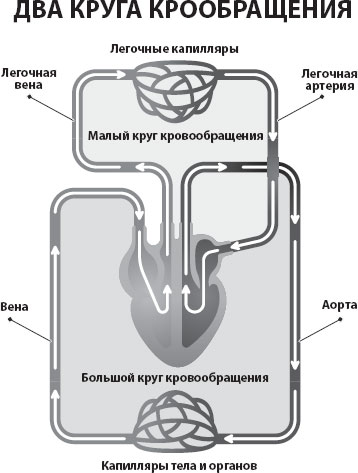
К тому моменту представители североамериканского Минздрава и медицинской школы Гарвардского университета уже вовсю занимались планированием большого эпидемиологического исследования. В качестве идеального места для его проведения был выбран город Фремингем в штате Массачусетс – далеко не в последнюю очередь из-за географической близости к Гарварду и энтузиазма местных врачей. Впрочем, Фремингем, который насчитывал на тот момент около 28 тысяч жителей и относительно недавно превратился из сельскохозяйственной местности в промышленный город, действительно считался вполне репрезентативным для США 1940-х годов. Жители города, которые уже имели некоторый опыт участия в эпидемиологических проектах (раньше там уже проводилось такое исследование в области туберкулеза), дали свое согласие, и профилактическая кардиология родилась.
На первом этапе Фремингемского исследования, которое потом стало легендой (кстати, оно продолжается до сих пор), в него были включены 5209 здоровых жителей города в возрасте от 28 до 62 лет. Каждые 2 года они проходили достаточно подробные медицинские осмотры и сдавали анализы, кроме того, исследователи отслеживали информацию о болезнях, госпитализациях и смертях участников. Уже через 6 лет такого наблюдения ученым удалось сформулировать то, что сейчас лежит в основе всей современной профилактической кардиологии, – что существуют определенные обстоятельства, которые сами по себе могут и не быть медицинскими проблемами, но которые увеличивают вероятность развития сердечно-сосудистых заболеваний в будущем. Их назвали факторами риска.
Факторы риска. Какими они бывают и что с ними делать?
Сейчас принято делить все факторы риска сердечно-сосудистых заболеваний на те, на которые мы можем воздействовать, например, с помощью лекарств или изменения образа жизни (их называют модифицируемыми), и на те, которые мы изменить не в силах (они называются немодифицируемыми).
К немодифицируемым факторам риска относятся:
• возраст. Чем старше мы становимся, тем выше шансы стать пациентом кардиолога. Увы, это так, особенно после 65 лет;
• мужской пол. Мы против гендерной дискриминации, но это факт. Женщины до менопаузы естественным образом защищены от сердечно-сосудистых катастроф. После менопаузы риск увеличивается, но все равно женщины в среднем начинают болеть примерно на 10 лет позже мужчин;
• наследственность. Если у кого-либо из ваших ближайших родственников случился инфаркт или инсульт в относительно молодом возрасте (до 55 лет, если речь идет о родственнике мужского пола, или до 65 лет, если речь идет о женщине), то это увеличивает ваши шансы стать пациентом кардиолога;
• принадлежность к определенным этническим группам. У людей африканского происхождения и у выходцев из некоторых стран Азии риск выше, чем у европеоидов.
Как все понимают, на современном этапе развития человечества мы действительно ничего не можем поделать с этими обстоятельствами. Хорошая новость состоит в том, что тех факторов риска, которые мы можем изменить (модифицируемых факторов), существенно больше.
• Курение. Несмотря на то что у каждого из нас есть пример родственника или знакомого, который всю жизнь дымил, как паровоз, и умер в глубокой старости в результате несчастного случая, курить действительно вредно. При этом курящий приносит вред не только себе, но и всем тем, кто вдыхает дым от его сигареты. По статистике, курение сокращает продолжительность жизни в среднем примерно на десять лет. Поскольку этот раздел посвящен профилактике сердечно-сосудистых заболеваний, мы сконцентрируемся здесь на том, что курение делает с системой кровообращения, и не будем касаться здесь онкологических рисков, повреждающего воздействия на органы дыхания и прочих медицинских последствий этой привычки.
Итак, в кровеносной системе курение повреждает внутренний слой сосудистой стенки (эндотелий), чем способствует атеросклерозу – процессу отложения в толще сосудистой стенки жиров, – который в конечном итоге приводит к сужению артерий за счет формирования атеросклеротических бляшек. Кроме того, курение увеличивает склонность артерий к спазму и способность крови к тромбообразованию. Дополнительной проблемой является тот факт, что курение усиливает действие других факторов риска, о которых речь будет идти немного позже: повышает уровень вредной разновидности холестерина и снижает содержание полезной, приводит к повышению артериального давления и частоты сердечных сокращений.
В результате всех этих обстоятельств у курильщиков заметно выше риски практически всех сердечно-сосудистых осложнений по сравнению с некурящими. Это касается и риска заболевания у ранее здоровых людей, и риска новых проблем у пациентов с уже имеющимся диагнозом. Различные кардиологические риски увеличиваются под действием курения в разной степени, но в среднем надо исходить из того, что, продолжая финансировать табачную промышленность, мы увеличиваем вероятность серьезных проблем со здоровьем примерно в два раза.
Следует помнить, что риск сердечно-сосудистых заболеваний увеличивают любые табачные продукты и все многообразные способы их употребления, которые за свою долгую историю придумало человечество. Выраженность их повреждающего действия максимальна при тех способах потребления табака, когда человек вдыхает дым, но риск статистически достоверен и при употреблении бездымных продуктов. Следует отдельно оговорить, что переход на сигареты, которые маркируются как «легкие», совершенно не решает эту проблему: давно удалось показать, что потребители таких сигарет, как правило, просто глубже и чаще затягиваются и в результате получают ту же дозу никотина, что и обычно.
• Высокий уровень холестерина. Если говорить очень упрощенно, то холестерин – это то самое жироподобное вещество, которое при неудачном стечении обстоятельств может забиваться в толщу сосудистой стенки и образовывать атеросклеротические бляшки, о которых мы уже писали чуть выше. Правда, здесь надо оговориться, что в крови холестерин плавает не сам по себе, а в составе комплексов с белками (липопротеинов), и разные липопротеины ведут себя в этом отношении очень по-разному. Липопротеины низкой плотности (ЛПНП, так называемый вредный холестерин) действительно так и норовят проникнуть в артериальную стенку и учинить там форменное безобразие, а липопротеины высокой плотности (ЛПВП, «полезный холестерин»), наоборот, тащат холестерин подальше от греха в печень, чтобы та использовала его для чего-то нужного.
Большинство людей с повышенным уровнем холестерина – это вовсе не любители фастфуда, а просто обладатели тех или иных биохимических дефектов, чаще всего – не слишком удачной конструкции рецепторов к липопротеинам низкой плотности.
Да-да, нужного. На самом-то деле холестерин – это очень полезная молекула, хотя у читателей научно-популярных страшилок, скорее всего, сложилась противоположная точка зрения. Холестерин – это универсальный строительный материал, который входит в состав любых мембран (оболочек) всех клеток человеческого тела, из которого наш организм делает многие гормоны, витамин D и даже компоненты желчи для переваривания пищи. Именно поэтому мы прекрасно застрахованы природой от нехватки холестерина из-за неудачной охоты на мамонта или внезапного решения стать веганом: большую часть содержащегося у нас в крови холестерина синтезирует печень, и она будет его синтезировать, даже если мы перейдем на хлеб и воду. Наоборот, вопреки распространенным стереотипам, с пищей человек получает относительно немного холестерина – не более 15 % от общего количества.
• Высокое артериальное давление (артериальная гипертензия). Устойчивое повышение уровня артериального давления ≥140/90 мм рт. ст. при измерении на приеме врача (или ≥ 135/85 мм рт. ст. при самоконтроле) способно испортить многое в нашем организме. Артериальная гипертензия повреждает эндотелий сосудов (а это, как мы помним, помогает холестерину проникать через него и образовывать бляшки). Кроме того, повышенное артериальное давление ухудшает функцию почек, заставляет утолщаться стенки сердца, увеличивает вероятность развития инфарктов, инсультов, сердечной недостаточности, некоторых нарушений сердечного ритма.
• Недостаточная физическая активность. Да, образ жизни «диван-руль-компьютер-руль-диван» где-то на треть увеличивает вероятность в какой-то момент жизни стать пациентом кардиолога. Кроме того, физическая активность помогает держать под контролем другие факторы риска – артериальное давление, холестерин, сахар крови, массу тела и психологические факторы.
• Сахарный диабет. При всех типах сахарного диабета примерно в 2–4 раза повышен риск разнообразных, но одинаково малоприятных приключений в области кардиологии. Собственно, большинство людей с диабетом в конечном итоге умирают именно от сердечно-сосудистых заболеваний. Это связано с тем, что повышенный уровень глюкозы в крови повреждает сосуды, делая их более уязвимыми для атеросклероза. Плохая новость заключается в том, что наличие диабета увеличивает кардиологические риски даже у людей с хорошим контролем заболевания, то есть даже у тех, кому удалось достичь нормальных или практически нормальных уровней сахара. Поэтому при диабете важно максимально корректировать и все остальные факторы риска, тем более что у людей с диабетом чаще бывают повышенное артериальное давление и проблемы с холестерином.
• Избыточная масса тела и ожирение. На самом деле это фактор риска с наиболее противоречивой доказательной базой, потому что существует так называемый парадокс ожирения: с одной стороны, наличие лишнего веса увеличивает сердечно-сосудистый риск у здоровых людей молодого и среднего возраста, особенно если речь идет об отложении жира в брюшной полости – абдоминальном ожирении. С другой стороны, у людей с уже имеющимися сердечно-сосудистыми заболеваниями, особенно с сердечной недостаточностью, наличие нетяжелого ожирения улучшает прогноз, и это же относится к пожилым людям старше 65 лет. Как бы то ни было, у людей с избыточной массой тела чаще встречаются другие факторы риска – артериальная гипертензия, сахарный диабет, проблемы с холестерином.
Несколько особняком стоит группа психосоциальных факторов риска – некоторые авторы относят их к категории модифицируемых, некоторые – к категории немодифицируемых. Действительно, если человек еще как-то может изменить свой уровень стресса, то очень немногим удается что-то сделать, например, с бедностью. Как бы то ни было, сердечно-сосудистые риски действительно выше у людей с низким образовательным уровнем, с низким уровнем дохода, у тех, кто одинок и не имеет социальной поддержки, при наличии депрессии, тревожности, высоком уровне стресса, некоторых личностных характеристиках (так называемом типе личности D). Отчасти эти факторы действуют за счет прямого изменения биохимии организма, отчасти – за счет худшего контроля других факторов риска: например, человек в депрессии, скорее всего, не будет пытаться бросить курить, у него может не быть сил регулярно принимать таблетки и т. д.
У меня есть фактор риска… Доктор, все плохо?
Нет, в большинстве случаев наличие фактора риска совершенно не означает, что вы обязательно заболеете, – оно лишь увеличивает статистическую вероятность такого хода событий в будущем. Если попробовать объяснить это на немедицинском примере, то фактор риска – это что-то типа плохо закрепленного листа кровельного железа на крыше одного из домов той улицы, по которой вы каждый день ходите на работу. Вероятность, что этот лист жести оторвется и упадет вам на голову, действительно выше, чем если бы он был закреплен идеально, но это лишь один из возможных сценариев. Этот лист может вообще никогда не оторваться, потому что в городе не будет достаточно сильного ветра, он может попасться на глаза сотрудникам коммунальных служб, и они примут необходимые меры, наконец, он может все же оторваться, но ночью, когда на улице не будет людей.

Единственным исключением тут могут быть ситуации с очень высокими уровнями отдельных факторов риска, например, при некоторых генетических синдромах, связанных с экстремально высоким уровнем холестерина.
А что, если их много? Что такое суммарный риск?
На самом деле очень часто бывает, что у человека имеется вовсе даже не один, а несколько факторов риска. Что происходит в таких ситуациях, мы знаем тоже благодаря Фремингемскому исследованию: построенные на основании его данных математические модели показали, что факторы риска усиливают действие друг друга. В результате этого может оказаться так, что, допустим, курящий 1–2 сигареты в день человек с немного повышенным давлением и холестерином на верхней границе нормы может рисковать в той же степени, что и его некурящий ровесник с нормальным давлением и очень высоким холестерином. В связи с этим было придумано понятие суммарного риска – вероятности развития сердечно-сосудистых заболеваний или смерти от них у конкретного человека на основании имеющихся у него факторов риска. Этот суммарный риск определяют с помощью так называемых калькуляторов риска, которые создаются для определенных географических регионов с учетом местной статистики распространенности, с одной стороны, сердечно-сосудистых заболеваний, а с другой – наиболее важных факторов риска. Необходимость географической привязки обусловлена тем, что в разных частях света живут люди с довольно разными генетическими особенностями, разным рационом питания, культурными традициями и образом жизни в целом, наконец, они живут в разных экологических условиях. В результате судьба людей с одинаковым профилем факторов риска, живущих, например, на Средиземноморском побережье и в отечественной глубинке, может быть очень различной. В разных странах к этой необходимости подходят по-разному: где-то создают принципиально новый калькулятор риска, проведя перед этим собственные эпидемиологические исследования, где-то берут готовый инструмент и адаптируют его к своим условиям, используя локальную статистику. В большинстве стран Европы для оценки суммарного риска используется калькулятор SCORE, или его новая версия SCORE2, который существует в виде таблиц или в виде онлайн-калькулятора. В своем классическом варианте таблицы SCORE основаны на пяти параметрах: пол, возраст, курение, уровень общего холестерина и уровень систолического артериального давления, при этом существуют отдельные таблицы для стран с низким и высоким уровнем риска (к последней категории относится и Россия). При создании версии SCORE для стран с высоким уровнем риска использовались российские данные, так что мы вполне можем пользоваться этим калькулятором, но его валидизация (проверка работоспособности) применительно к нашим условиям пока не завершена, так что верить ему следует с определенными ограничениями. Более того, вполне может оказаться так, что создание одного-единственного инструмента, который одинаково хорошо будет предсказывать риск в разных регионах огромной и очень разной России, – это просто-напросто нереальная задача. Впрочем, поскольку лучшего калькулятора риска у нас нет и в ближайшее время не предвидится, мы используем этот.