
Внутренние болезни. Том 1
Резистентной, или рефрактерной, АГ называют в случаях, когда на фоне применения трех антигипертензивных препаратов, включая диуретик, в дозах, близких к максимальным, в течение 6 нед. не удается достичь целевого уровня АД. Выделяют три группы причин резистентной АГ: связанные с врачом (неточность измерения АД, неправильный выбор лекарственной терапии, неверные рекомендации по немедикаментозному лечению), связанные с пациентом (отсутствие приверженности лечению, избыточное потребление жидкости и поваренной соли, курение, злоупотребление алкоголем, психоэмоциональный стресс, малоподвижный образ жизни) и независимые причины (ожирение и гиперинсулинемия, «гипертония белого халата», неврозоподобные расстройства, генетически детерминированные особенности метаболизма лекарственных препаратов, обусловливающие их ускоренную инактивацию).
Злокачественная АГ характеризуется крайне высоким АД (более 180/120 мм рт. ст.) с развитием тяжелых изменений сосудистой стенки в виде фибриноидного некроза, что приводит к ишемии тканей и быстро прогрессирующему нарушению функции различных органов. Для злокачественной АГ характерна выраженная активация нейрогормональных систем, которая вызывает увеличение натрийуреза, развитие гиповолемии, повреждение эндотелия и пролиферацию гладкомышечных элементов сосудистой стенки. Эти изменения не только способствуют стабилизации АГ, но и стимулируют выброс в кровяное русло вазоконстрикторов, что приводит к еще большему возрастанию АД. При злокачественном течении АГ нередко отмечаются нарушения зрения за счет отека соска зрительного нерва и кровоизлияний в сетчатку, нарушения мозгового кровообращения, ИМ, прогрессирующая почечная недостаточность. У некоторых больных развиваются нарушения реологических свойств крови и гемостаза, вплоть до развития синдрома диссеминированного внутрисосудистого свертывания. Данный клинический вариант в практике встречается редко, в основном у пациентов с вторичной и/или тяжелой АГ.
Течение ГБ приобретает особые черты при ее сочетании с патологией бронхов и легких, нарушением функции почек, ИБС, цереброваскулярной болезнью, хронической СН и другими патологическими состояниями. Наиболее частыми осложнениями ГБ являются гипертонический криз, нарушение мозгового кровообращения, ИМ, СН, кровоизлияния и кровотечения различных локализаций.
Гипертонический криз – это остро возникшее выраженное повышение АД, сопровождающееся появлением или усугублением клинических симптомов со стороны органов-мишеней и требующее немедленного контролируемого снижения АД. С появлением эффективных антигипертензивных препаратов частота кризового течения ГБ уменьшилась. В современной России по причине значительной распространенности АГ и плохой приверженности пациентов лечению кризы осложняют течение ГБ у 5 % больных и являются одной из наиболее частых причин вызова бригад скорой медицинской помощи.
Для диагностики гипертонического криза повышение систолического и диастолического АД имеет равное значение, причем общих количественных критериев АГ, позволяющих установить этот диагноз вне связи с клинической симптоматикой, не существует. Характер индивидуальной реакции на повышение АД зависит не только от его уровня, но и от состояния ауторегуляции мозгового кровотока, поэтому у некоторых больных даже умеренное повышение АД вызывает появление симптомов гипертонического криза, в то время как другие пациенты и при более выраженном его подъеме не испытывают неприятных ощущений. Уровень АД, к которому следует стремиться в процессе лечения, также определяется индивидуально, поскольку при его снижении существует потенциальная опасность гипоперфузии головного мозга и других органов.
В основе резкого повышения АД лежит внезапное нарушение равновесия между объемом внутрисосудистой жидкости и сосудистым сопротивлением. Ведущую роль в патогенезе гипертонического криза играют нейрогуморальные нарушения. Вследствие гиперстимуляции ренин-ангиотензин-альдостероновой и симпатико-адреналовой систем происходит повреждение сосудистого эндотелия, усиливается синтез вазоконстрикторов (ангиотензина II, вазопрессина, эндотелина 1, катехоламинов) и уменьшается образование эндогенных вазодилататоров (оксида азота и простациклина). Увеличение продукции альдостерона в сочетании с нарушением перфузии почек приводит к задержке натрия и воды. Ишемия тканей способствует дальнейшему перепроизводству ренина и повышению АД. В результате гипоперфузии тканей развивается фибриноидный некроз артериол и увеличивается проницаемость сосудистой стенки, что приводит к образованию периваскулярного отека. Совокупность таких факторов, как повреждение эндотелия с ослаблением его фибринолитической активности и усиление продукции тромбоксана с последующей активацией тромбоцитов, создают условия для развития диссеминированного внутрисосудистого свертывания.
Важной причиной расстройств церебральной гемодинамики при гипертоническом кризе является нарушение ауторегуляции мозгового кровотока. В норме мозговой кровоток поддерживается на постоянном уровне при среднем АД от 60 до 120 мм рт. ст. При повышении системного АД гипоперфузии головного мозга препятствует компенсаторная констрикция сосудов головного мозга. Срыв механизмов ауторегуляции наступает при повышении среднего АД до значений выше 180 мм рт. ст. На фоне вазодилатации развивается отек мозга, который сопровождается клинической симптоматикой гипертонической энцефалопатии.
В типичных случаях гипертонический криз проявляется симптомами, обусловленными повышением АД (головная боль, одышка, неприятные ощущения в области сердца, незначительные нарушения зрения в виде мелькания «мушек» и «тумана» перед глазами), и клиническими проявлениями гипертонической энцефалопатии (головокружение, тошнота, рвота, заторможенность, выраженные расстройства зрения, вплоть до слепоты). При нейровегетативном варианте гипертонического криза в клинической картине преобладают симптомы гиперсимпатикотонии: психоэмоциональное возбуждение, тремор, тахикардия, гиперемия лица, повышенная влажность кожных покровов. Для данного клинического варианта характерна полиурия. При водно-солевом (отечном) варианте доминируют признаки умеренно выраженного отека мозга в виде заторможенности, дезориентированности во времени и пространстве, тошноты. Появлению развернутой симтоматики криза нередко предшествует уменьшение диуреза. Судорожный вариант развивается у больных с выраженным отеком мозга, что проявляется нарастающей тошнотой, рвотой, клоническими и тоническими судорогами, прогрессирующим расстройством сознания от спутанности до его полной утраты, выраженными нарушениями зрения. Во время гипертонического криза могут развиться нарушение мозгового кровообращения преходящего характера или мозговой инсульт, ИМ, острая СН, проявляющаяся сердечной астмой или отеком легких.
Гипертонические кризы подразделяют на осложненные (жизнеугрожающие) и неосложненные (нежизнеугрожающие).
Осложненный гипертонический криз сопровождается жизнеугрожающими осложнениями, появлением или усугублением поражения органов-мишеней и требует экстренного снижения АД с помощью парентерально вводимых лекарственных препаратов. Гипертонический криз считают осложненным в случаях, когда его развитие сочетается со следующими состояниями и особенностями АГ:
1) гипертоническая энцефалопатия;
2) мозговой инсульт;
3) острый коронарный синдром;
4) острая левожелудочковая недостаточность;
5) расслаивающая аневризма аорты;
6) феохромоцитома;
7) преэклампсия или эклампсия беременных;
8) тяжелая АГ, ассоциированная с субарахноидальным кровоизлиянием или травмой головного мозга;
9) больные в послеоперационном периоде с угрозой кровотечения;
10) пациенты, принимающие амфетамин, кокаин и другие средства, обладающие гипертензивным эффектом.
Неосложненный гипертонический криз характеризуется выраженной клинической симптоматикой, но не сопровождается жизнеугрожающими осложнениями и значимым нарушением функции органов-мишеней. При лечении больных с неосложненным гипертоническим кризом возможно как внутривенное, так и пероральное либо сублингвальное применение антигипертензивных средств.
Нарушение мозгового кровообращения. Результаты многочисленных эпидемиологических исследований подтвердили наличие прямой связи частоты развития мозгового инсульта и риска смерти от этого заболевания с уровнем АД. Структурные и функциональные изменения сосудистой стенки, развивающиеся у больных ГБ, становятся морфологической основой как ишемических, так и геморрагических инсультов. Локальная ишемия головного мозга развивается вследствие тромбоза атеросклеротически измененной артерии, либо ее эмболии вследствие аритмии (чаще всего фибрилляции предсердий – ФП) или наличия тромба в полости левого желудочка. Причиной преходящей ишемии может служить образование тромбоцитарного агрегата в зоне поврежденной атеросклеротической бляшки с последующей мобилизацией тромбоцитов. Геморрагический инсульт развивается вследствие разрыва микроаневризм мелких мозговых артерий.
В остром периоде инсульта у большинства больных регистрируется повышение систолического АД > 150 и диастолического АД > 90 мм рт. ст. При определении оптимального для больного уровня АД и темпа его лекарственной коррекции необходимо учитывать, что длительно сохраняющаяся АГ способствует развитию отека мозга, может приводить к трансформации ишемического инсульта в геморрагический и усиливает кровотечение из поврежденного сосуда в ткань мозга. С другой стороны, умеренная АГ при ишемическом инсульте является компенсаторной реакцией, направленной на предотвращение негативных следствий острой ишемии головного мозга. Доказано наличие U-образной зависимости между уровнем АД в первые 48 ч после развития инсульта и смертностью. В связи с этим у больных с ишемическим инсультом быстрое снижение АД до значений менее 140/90 мм рт. ст. не рекомендуется. У пациентов с геморрагическим инсультом, развившимся на фоне выраженной АГ, из-за высокого риска прогрессирования кровотечения рекомендуется быстрое снижение АД на 25 – 30 % от исходного уровня. При медикаментозной коррекции АД у пациентов с инсультом во избежание гипоперфузии головного мозга необходим тщательный контроль неврологической симптоматики.
Инфаркт миокарда. Смертность от ИБС, так же как и смертность от мозгового инсульта, находится в прямой зависимости от уровня АД. Главными факторами, способствующими развитию коронарной недостаточности у больных ГБ, являются атеросклероз и гипертрофия левого желудочка. Атеросклероз приводит к сужению просвета коронарных артерий и повышению риска их тромботической окклюзии. Гипертрофия левого желудочка сопровождается нарушением микроциркуляции, приводит к повышению потребности миокарда в кислороде и за счет развития периваскулярного фиброза препятствует его проникновению из крови в кардиомиоциты. В связи с нарушением электрофизиологических свойств миокарда острая коронарная недостаточность у больных с гипертрофией левого желудочка чаще, чем у больных с нормальной массой сердечной мышцы, сопровождается желудочковыми нарушениями ритма.
В связи с тем что гипертрофия левого желудочка вызывает снижение коронарного резерва, при развитии ИМ на фоне высокого АД агрессивная гипотензивная терапия не рекомендуется. Резкое снижение АД (особенно диастолического, так как перфузия коронарных артерий происходит в фазу расслабления сердечной мышцы) может привести к усилению ишемии миокарда. В то же время сохраняющаяся АГ (систолическое АД > 180 мм рт. ст. и/или диастолическое АД > 110 мм рт. ст.) является относительным противопоказанием к тромболитической терапии, позволяющей значимо снизить риск смерти больного ИМ. Кроме того, АГ за счет возрастания постнагрузки повышает потребность миокарда в кислороде и увеличивает вероятность развития острой левожелудочковой недостаточности. В связи с этим оптимальным для большинства больных ИМ, развившимся на фоне АГ, считают снижение АД на 15 – 20 % от исходного уровня.
Сердечная недостаточность. Индивидуальный риск развития хронической СН у больных, страдающих АГ, ниже, чем при ИМ, сахарном диабете, и примерно соответствует таковому у больных с клапанными пороками сердца. Однако с учетом значительной распространенности АГ превосходит другие заболевания сердечно-сосудистой системы по популяционному атрибутивному риску развития хронической СН, который, по данным Фрамингемского исследования, составляет 42 % для мужчин и 57 % для женщин. В Российской Федерации хроническая СН в 80 % случаев ассоциируется с АГ.
Особенностью хронической СН при АГ является высокая частота диастолической дисфункции сердечной мышцы. Главной причиной повышения жесткости миокарда у больных ГБ является гипертрофия левого желудочка. В среднем у половины больных с клинической симптоматикой хронической СН отсутствует снижение фракции выброса левого желудочка. В 70 – 90 % случаев у этих больных диагностируется (либо отмечалась в прошлом) АГ. Наличие хронической СН и ее патофизиологические особенности влияют на выбор антигипертензивной терапии.
Острая СН в виде сердечной астмы или отека легких обычно развивается при резком повышении АД вследствие увеличения общего периферического сосудистого сопротивления. В большинстве случаев острая левожелудочковая недостаточность при повышении АД возникает у больных ИБС со сниженной сократимостью миокарда. Дополнительной причиной ее развития у некоторых больных становится тахисистолическая форма ФП.
Кровоизлияния и кровотечения различных локализаций. Развивающиеся при АГ морфологические изменения сосудистой стенки и повышение внутрисосудистого давления увеличивают риск разрыва мелких сосудов и кровотечений различных локализаций. Чаще всего при повышении АД возникают носовые кровотечения. У ряда больных отмечаются кровотечения из слизистой трахеи, бронхов и желудочно-кишечного тракта. Прогностически наиболее неблагоприятными являются повреждение интимы аорты с формированием расслаивающей аневризмы и кровоизлияния в сетчатку.
Прогноз и исходы. При своевременной диагностике и адекватной терапии прогноз больных ГБ благоприятный. Отсутствие лечения или неадекватная терапия сопряжены с повышением риска развития осложнений и смерти больных. Следует подчеркнуть, что адекватность терапии подразумевает не только достижение целевого уровня АД, но и применение лекарственных препаратов, обладающих максимальной эффективностью в отношении варианта заболевания, свойственного конкретному пациенту с учетом всей совокупности его индивидуальных особенностей.
Лечение. Главная (стратегическая) цель лечения больных АГ состоит в максимальном снижении риска развития сердечно-сосудистых осложнений и смерти от них, т. е. в улучшении прогноза. Для достижения этой цели необходимо решить ряд вспомогательных (тактических) задач:
1) достижение целевого уровня АД;
2) коррекция всех модифицируемых факторов риска (курение, дислипидемия, ожирение и др.);
3) предупреждение и/или достижение обратного развития поражения органов-мишеней;
4) лечение ассоциированных заболеваний (ИБС, цереброваскулярная болезнь, сахарный диабет и др.).
Целевым уровнем АД считают 140/90 мм рт. ст. и менее. При хорошей переносимости назначенной терапии целесообразно снижение АД до более низких значений. У пациентов с высоким и очень высоким риском сердечно-сосудистых осложнений следует снизить АД до значений менее 140/90 мм рт. ст. в течение 4 нед. В дальнейшем при условии хорошей переносимости рекомендуется снижение АД до 130 – 139/80 – 89 мм рт. ст. и менее. При плохой переносимости снижения АД рекомендуется замедлить темп достижения его целевого уровня. Снижение АД следует осуществлять в несколько этапов. На каждом этапе АД снижается на 10 – 15 % от исходного уровня за 2 – 4 нед. с последующим перерывом для адаптации пациента к более низким величинам АД. Если переход на следующий этап вызывает ухудшение самочувствия пациента, следует вернуться на предыдущий уровень АД и оставаться на нем еще некоторое время. Нижняя граница безопасного снижения АД составляет 110 – 115/70 – 75 мм рт. ст. В процессе лечения пожилых пациентов необходимо следить за величиной пульсового АД, не допуская его увеличения, которое происходит главным образом за счет снижения диастолического АД.
После оценки сердечно-сосудистого риска необходимо определить индивидуальную тактику ведения пациента (табл. 1.9).
Таблица 1.9
Тактика ведения больных АГ в зависимости от риска сердечно-сосудистых осложнений

Важнейшим аспектом тактики ведения больного ГБ являются решение о необходимости проведения и выбор лекарственной терапии. Основным показанием к назначению антигипертензивных лекарственных препаратов является степень сердечно-сосудистого риска. Следует обратить внимание на то, что существуют убедительные доказательства пользы антигипертензивной терапии у лиц с высоким нормальным АД в сочетании с высоким и очень высоким риском сердечно-сосудистых осложнений. Рекомендации по изменению образа жизни должны даваться всем пациентам с АГ или высоким нормальным АД в сочетании с хотя бы одним фактором риска. У лиц с высоким и очень высоким суммарным сердечно-сосудистым риском антигипертензивная терапия назначается немедленно, вне зависимости от уровня АД. При среднем риске у больных АГ 1 – 2-й ст. рекомендуется изменение образа жизни с оценкой результата и принятием решения о начале лекарственной терапии через несколько недель, у лиц с высоким нормальным АД продолжительность периода только немедикаментозного воздействия определяется индивидуально. Назначение лекарственных препаратов безусловно оправдано пациентам с высоким нормальным АД в сочетании с метаболическим синдромом, при наличии признаков поражения органов-мишеней и нескольких факторов риска. Лицам с высоким нормальным АД, имеющим не более 2 факторов риска, предписывается только изменение образа жизни.
Немедикаментозное воздействие. Проведение мероприятий по изменению образа жизни – обязательный компонент лечения каждого больного ГБ. У значительной части пациентов с высоким нормальным АД и АГ 1-й ст. при отсутствии или наличии 1 – 2 факторов риска только изменение образа жизни без применения антигипертензивных лекарственных средств позволяет добиться нормализации АД. У пациентов, нуждающихся в фармакотерапии, изменение образа жизни повышает чувствительность к антигипертензивным лекарственным препаратам.
Немедикаментозные методы воздействия включают:
1) отказ от курения;
2) нормализацию массы тела (ИМТ < 25 кг/м2);
3) снижение потребления алкогольных напитков (менее 30 г алкоголя в сутки для мужчин и менее 20 г в сутки для женщин);
4) увеличение физической нагрузки – регулярная аэробная (динамическая) физическая нагрузка по 30 – 40 мин не менее 4 раз в неделю;
5) снижение потребления поваренной соли до 5 г/сут;
6) изменение режима питания с увеличением потребления растительной пищи, увеличением в рационе продуктов, содержащих калий, кальций (овощи, фрукты, зерновые), магний (молочные продукты), а также уменьшением потребления животных жиров.
Медикаментозное лечение. В процессе медикаментозного лечения больных ГБ необходимо добиваться постепенного снижения АД до целевого уровня. Темп снижения АД определяется индивидуально. Особенно осторожно следует снижать АД у пожилых пациентов и больных, перенесших мозговой инсульт и ИМ.
Стратегия стартовой фармакотерапии определяется в зависимости от исходного АД и степени сердечно-сосудистого риска (рис. 1.3).
Монотерапия в начале лечения рекомендуется пациентам с небольшим повышением АД и низким или средним риском сердечно-сосудистых осложнений. Комбинация двух препаратов в низких дозах предпочтительна для больных с АГ 2 – 3-й ст., высоким или очень высоким риском сердечно-сосудистых осложнений. В случае отсутствия желаемого результата у пациентов с низким или средним риском сердечно-сосудистых осложнений переходят к приему назначенного препарата в полной дозе или назначают другой препарат в низкой, а затем, при необходимости, в полной дозе и лишь на следующем этапе лечения применяют комбинированную фармакотерапию. У пациентов с высоким или очень высоким риском сердечно-сосудистых осложнений при неэффективности комбинации из 2 препаратов в низкой дозе переходят к полнодозовой комбинации тех же препаратов или дополнительно назначают третий препарат в низкой дозе. Если это усиление терапии не приводит к достижению целевого уровня АД, применяют полнодозовую комбинацию 2 – 3 препаратов. Пациентам с АД ³ 160/100 мм рт. ст., имеющим высокий и очень высокий риск сердечно-сосудистых осложнений, комбинированная терапия двумя препаратами в полной дозе может быть назначена на старте лечения.
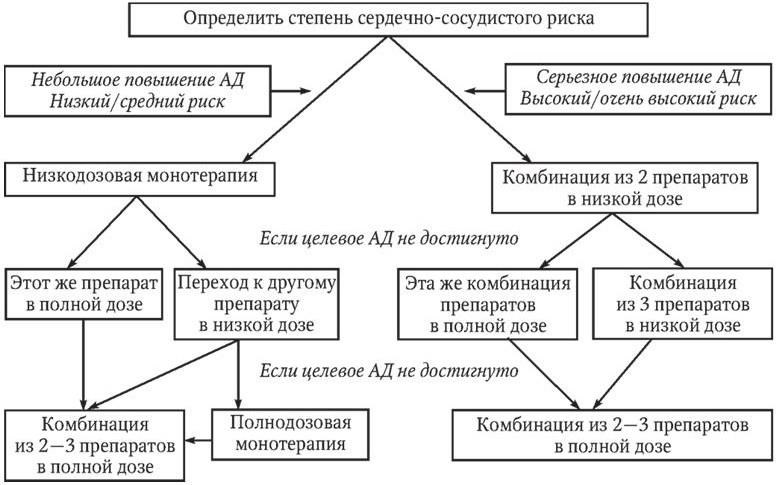
Рис. 1.3. Выбор стартовой терапии для достижения целевого уровня АД
Для длительной антигипертензивной терапии необходимо применять препараты пролонгированного действия, обеспечивающие при однократном приеме 24-часовой контроль АД, что не только уменьшает его вариабельность, но и увеличивает приверженность больных лечению. Для комбинированной терапии следует выбирать препараты с различными механизмами действия, что позволяет добиться лучшего контроля АД, минимизировать побочные эффекты и подавить контррегуляторные механизмы повышения АД. С целью увеличения приверженности пациентов назначениям врача рекомендуется применение фиксированных комбинаций антигипертензивных средств – препаратов, содержащих два лекарственных соединения в одной таблетке.
Для фармакотерапии ГБ рекомендованы 5 классов антигипертензивных препаратов: ингибиторы ангиотензинпревращающего фермента (АПФ) – ИАПФ, блокаторы рецепторов ангиотензина II (БРА), β-адреноблокаторы (БАБ), антагонисты кальция (АК), диуретики. В качестве дополнительных классов антигипертензивных препаратов для комбинированной терапии могут применяться á-адреноблокаторы и агонисты имидазолиновых рецепторов. Выбор препарата для конкретного пациента определяется многими факторами. Наиболее важными из них являются наличие и характер факторов риска, признаков поражения органов-мишеней, ассоциированных клинических состояний, сопутствующих заболеваний; особенности индивидуальной реакции больного на препараты различных классов в прошлом; вероятность взаимодействия антигипертензивных препаратов с лекарствами, которые больной принимает по другим поводам. С учетом того что лечение АГ – это процесс, требующий в большинстве случаев продолжительного применения нескольких лекарственных препаратов, их выбор должен осуществляться с учетом социально-экономических факторов, в том числе и стоимости фармакотерапии.
Показания к применению основных классов антигипертензивных препаратов и рекомендации по выбору фармакотерапии АГ в зависимости от клинической ситуации представлены в табл. 1.10 и 1.11. При выборе медикаментозного лечения конкретного пациента необходимо учитывать и противопоказания к применению антигипертензивных лекарственных средств (табл. 1.12).
Таблица 1.10
Преимущественные показания к назначению антигипертензивных препаратов различных классов
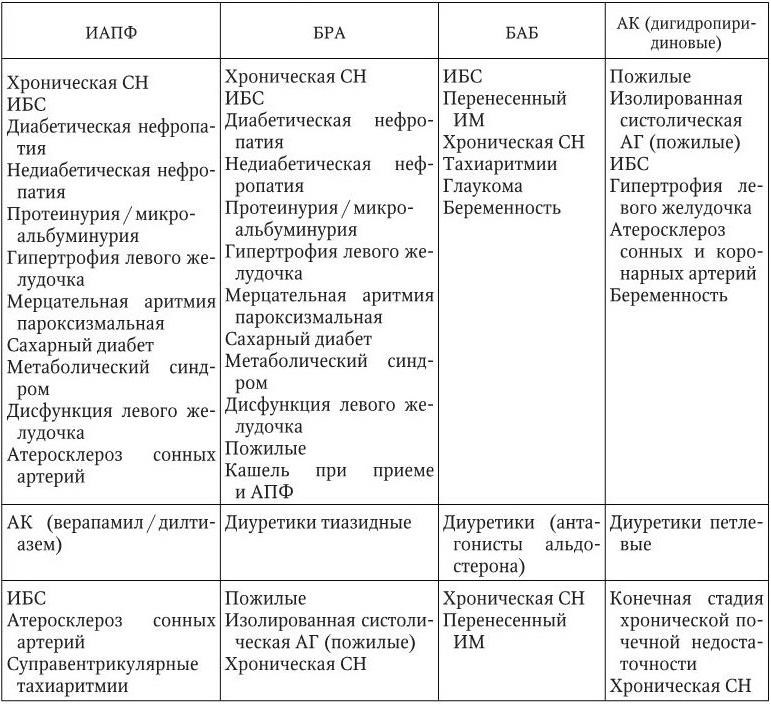
Таблица 1.11
Рекомендации по выбору антигипертензивных препаратов в зависимости от клинической ситуации

Таблица 1.12
Противопоказания к применению различных классов антигипертензивных препаратов


Ингибиторы АПФ имеют наиболее широкий спектр показаний к применению у больных ГБ. Препараты этого класса, снижая активность АПФ, уменьшают образование ангиотензина II в крови и тканях, а также препятствуют деградации брадикинина (рис. 1.4).
Ангиотензин II, воздействуя на специфические рецепторы 1-го типа, вызывает вазоконстрикцию и способствует поражению органов-мишеней, стимулирует секрецию альдостерона, вызывает задержку натрия и воды. Под воздействием брадикинина в клетках эндотелия усиливается секреция оксида азота, простациклина и фактора гиперполяризации эндотелия, которые обладают вазодилататорным, антипролиферативным и антиагрегантным свойствами. Сердечно-сосудистые эффекты ингибиторов АПФ включают артериальную и венозную вазодилатацию, обратное развитие гипертрофии левого желудочка и миокардиофиброза, предотвращение дилатации левого желудочка, тороможение пролиферации гладкомышечных клеток сосудистой стенки. Таким образом, ингибиторы АПФ вызывают снижение АД и обеспечивают защиту органов-мишеней, причем не только за счет гипотензивного эффекта.